编者按:
当全球每五个孩子中就有一个超重或肥胖,当中国儿童肥胖率在三十多年间增长75倍,我们该如何破局?
4月9~11日,在2026年浙江省医学会糖尿病学术会议期间,宁波大学附属第一医院励丽教授系统介绍了儿童肥胖的流行病学现状、多重健康危害,以及其团队探索出的干预经验。本刊择其精要整理成稿,以飨读者。
专家简介
宁波大学附属第一医院
主任医师(专技二级),教授,博士生导师
宁波大学附属第一医院内分泌科主任
宁波市医学品牌学科内分泌学学科负责人
中国医师协会内分泌代谢科医师分会委员
中国学生营养与健康促进会肥胖防控分会副主任委员
浙江省医师协会内分泌代谢医师分会副会长
浙江省营养学会肥胖防治专业委员会副主任委员
宁波市老年医学会糖尿病代谢分会主任委员
宁波市医学会内分泌分会副主任委员
在《Med》(Cell子刊)、《eClinicalMedicine》(柳叶刀子刊)及《Cardiovascular Diabetology》等国内外高水平学术期刊发表SCI论文83篇、中文核心期刊论文33篇。先后主持及参与国家级、省部级等科研课题24项,主编/副主编糖尿病与肥胖专业著作7部。
一、一场看不见的“代谢危机”
在全球,儿童肥胖已经成为了一场看不见的“代谢危机”。一项涵盖154个国家和地区、涉及超过4500万名儿童的系统综述与Meta分析显示:2000-2023年间,全球儿童青少年超重肥胖率高达22.2%,其中肥胖率为8.5%。更令人警惕的是,2012-2023年间的肥胖率,相比2000-2011年上升了1.5倍[1]。
中国的数据同样触目惊心。1985-2019年,我国7~18岁儿童青少年的超重肥胖率从1.2%飙升至23.4%,增长了18.1倍;肥胖率从0.1%增长至9.6%,增长了75.6倍。模型预测,到2023年,这一比例将进一步攀升至32.7%——也就是说,将近每三个中国孩子中就有一个面临体重问题[2]。
儿童肥胖绝不是“长大就会瘦”的小事,而是一场悄无声息的多系统健康风暴[3](图1)。
代谢系统:糖耐量受损、血脂异常、高尿酸、脂肪肝——这些本该属于成年人的诊断,如今在小学体检中已不罕见。部分孩子甚至在儿童期就出现了2型糖尿病的前期表现。
心血管系统:高血压、左心室肥厚、动脉粥样硬化的早期改变,正在悄悄侵蚀肥胖儿童的心血管健康。
呼吸系统:睡眠呼吸暂停、哮喘控制困难,影响夜间休息和白天注意力。
骨骼与运动系统:关节过度负重、骨骺损伤、扁平足、体态异常,让孩子越来越不想动。
神经与心理系统:肥胖相关的歧视和嘲笑,容易诱发焦虑、抑郁、暴食障碍、体象障碍,形成“情绪性进食→更胖→更自卑”的恶性循环。
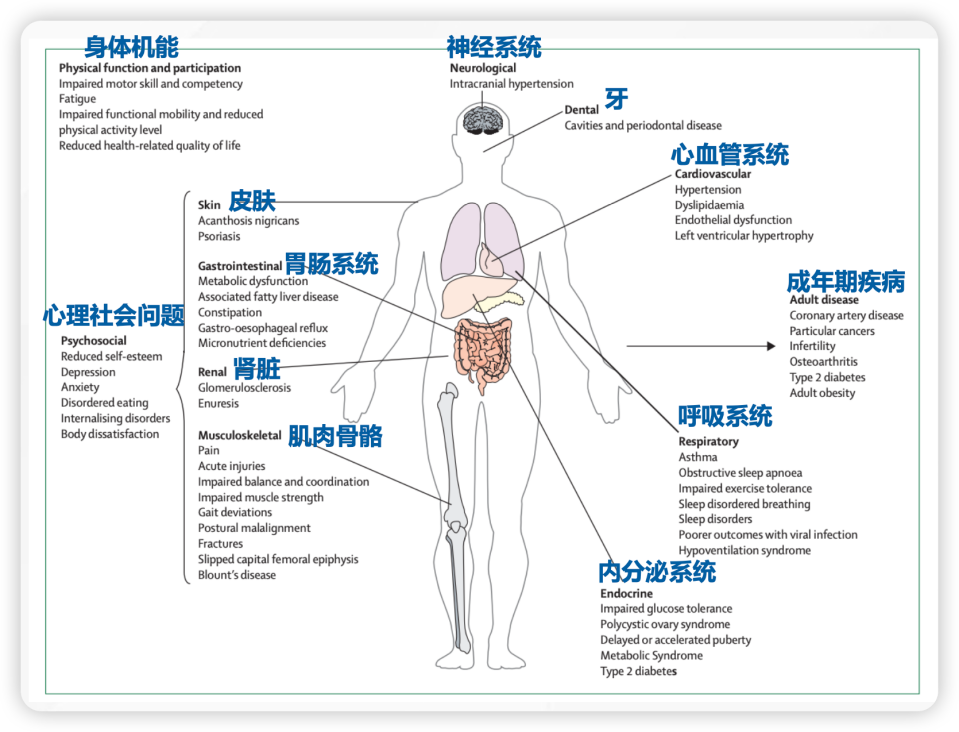
图1. 肥胖对儿童各系统的影响
更可怕的是,多数病变早期几乎没有特异性症状。等家长意识到孩子的问题时,代谢损伤往往已经持续多年,部分并发症甚至可能伴随终身,显著增加成年后冠心病、2型糖尿病、癌症等慢病风险。
二、为什么我们一直“管不住”孩子的体重?
既然危害如此明确,为什么我们一直“管不住”孩子的体重?
死穴一:只看体重,不看根源。传统干预往往只盯着体重数字,却忽略了孩子体内成分的变化——是脂肪多了,还是肌肉少了?内脏脂肪面积多大?有没有脂肪肝?没有这些信息,所谓的“减肥”就像闭着眼睛开车。
死穴二:干预手段单一,缺乏系统性。“少吃多动”四个字说起来容易,做起来难。孩子的一日三餐由家庭决定,运动时间被课业挤压,睡眠不足导致激素紊乱……任何一个环节掉链子,干预就会失败。而传统方法往往只给一张食谱或一句“多运动”,根本无力撬动孩子复杂的生活系统。
死穴三:家庭参与度低,行为难以维持。孩子不是孤立存在的个体,他们的每一个习惯都被家庭、学校、同伴深深塑造。如果家长自己熬夜刷手机、吃零食、不运动,却要求孩子“管住嘴迈开腿”,结果可想而知。更糟糕的是,很多家长把高糖高脂食物当作奖励或安抚工具,无意中强化了不健康的饮食行为。
死穴四:学校支持缺位,健康校园尚未成为“默认设置”。学校是儿童青少年每天停留时间最长的场所之一,但在许多地方,校园健康支持仍停留在“可有可无”的层面——食堂里含糖饮料和高脂零食随处可见,体育课被主科挤占,健康教育流于形式。更关键的是,缺乏一套从学校层面强制执行的体重管理政策,比如禁止不健康零食进校园、保障每日体育活动时长、建立学生健康档案并定期追踪。没有学校的系统性支持,仅靠家庭和医院的努力,效果必然大打折扣。
面对这一系列挑战,临床应该如何应对?宁波大学附属第一医院经过长时间探索,给出的答案是:不能只盯着诊室里的孩子,必须把干预的触角延伸到学校、家庭,乃至整个社会支持网络。
三、宁波“家庭-学校-医院”联动模式,交出儿童肥胖的“宁波答卷”
宁波大学附属第一医院早于2015年即成立肥胖俱乐部,积累了丰富的肥胖管理经验,并于2021年起与北京大学团队合作,启动了名为“OptiChild+SCIENT”的儿童肥胖分层干预试验[4]。
该大规模试验为嵌套队列研究,采用整群RCT方法,选取宁波市6所小学的8~10岁三年级学生,按1:1比例将学校随机分配至干预组(3所)或对照组(3所),构建OptiChild一般儿童队列(1627名)与SCIENT超重/肥胖高危儿童(331名)嵌套队列,开展为期一学年(9个月)的“家庭-学校-医院”联动分层干预及随访评估。
1、模式是如何运行的?分层干预结构
第一层(OptiChild)的基础干预面向所有三年级学生(无论体重正常还是超重/肥胖),旨在通过学校层面的环境重塑与健康教育实现普遍预防。具体措施包括三个方面:
建立校园体重管理政策:全面禁止不健康零食及含糖饮料的销售与食用,并积极改善体育活动硬件环境;
开展10次系统的健康教育课程:核心主题涵盖避免暴饮暴食、拒绝含糖饮料、减少高热量食物摄入;
发放健康教育材料包:包括科普海报、知识手册及在线学习资源等,全方位强化健康意识。
第二层(SCIENT)强化干预专门面向基线评估为超重或肥胖的儿童,在第一层基础干预之上额外提供更具针对性的支持,核心目标是在家庭和学校两个关键场景中同时发力,帮助超重肥胖儿童实现有效的体重管理。具体措施包括:
临床营养师家庭指导:由资深临床营养师深度介入,为家长提供面对面专业培训,并利用自主开发的微信应用程序实时上传膳食照片,实现家庭饮食的远程监督与即时反馈;
强化体育活动:由体育教师带领学生进行每周三次、每次至少30分钟的中高强度额外运动训练,同时鼓励家庭参与。
2、效果如何?减下去的不仅是体重
经过一学年(9个月)的干预,多项指标改善[4](图2):
整体效果:干预组体重指数(BMI)增长比对照组少0.25 kg/m2,超重/肥胖率下降23.8%。
正常体重儿童:新发超重/肥胖风险降低68%——这意味着“防患于未然”真正落了地。
超重肥胖儿童:BMI平均降低0.38 kg/m2,体脂率下降1.30%。更关键的是,他们的肝脏健康也得到了显著改善——这对预防儿童代谢功能障碍相关脂肪性肝病(MASLD)意义重大。
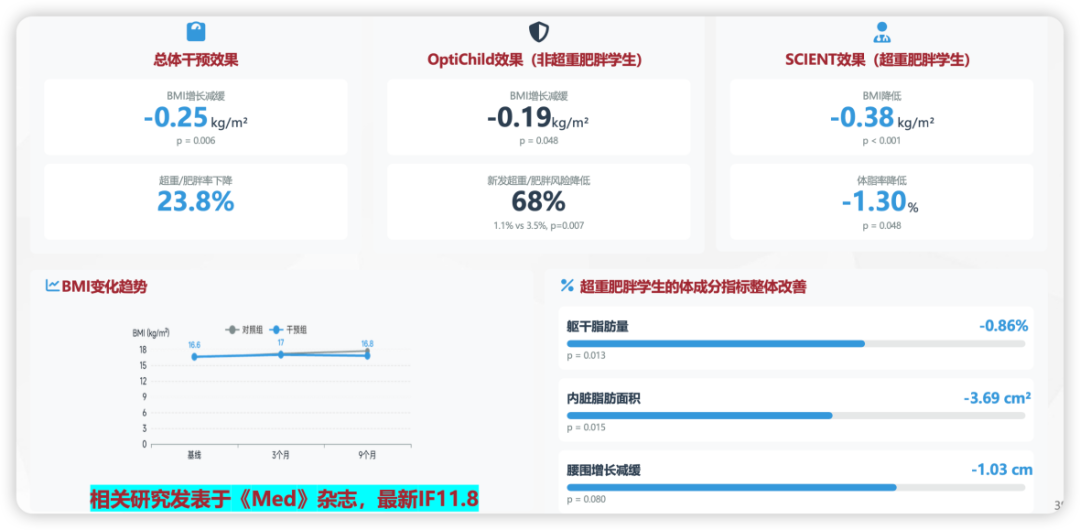
图2. 干预组对各项关键指标的影响
研究结论:宁波“家庭-学校-医院”联动的分层干预模式,以严谨的循证医学证据证明,儿童肥胖可防、可治。更重要的是,干预的收益远不止于体重下降——体脂减少、内脏脂肪缩减、肝脏健康改善,实现了从“减重”到“重塑代谢健康”的跨越[5]。
基于上述队列研究和横断面数据,宁波团队还成功构建了适用于儿童的MASLD无创预测模型[6]。该模型在多地区儿童数据中得到了稳健性验证,可用于社区体检和肥胖儿童肝脏风险筛查。这是国内首次系统性探索儿童MASLD风险分层领域的研究,填补了儿童脂肪肝早期识别工具的技术空白,也为后续机制研究提供了生物学依据。
四、宁波模式:成功的关键是什么?
宁波模式的价值,不仅在于数据亮眼,更在于它回答了儿童肥胖干预领域两个核心问题:什么样的干预是有效的?什么是真正可推广的解决方案?
宁波模式的成功,核心在于实现了四个关键转变:
1、破局一:从单一说教到系统重构
宁波团队将干预拆解为营养、运动、睡眠、心理四个科学维度,并嵌入孩子真实的生活场景——学校食堂、体育课、家庭晚餐、睡前屏幕时间。不是“教孩子减肥”,而是“重新设计日常生活”。
2、破局二:从“一刀切”到“分层干预”
正常体重儿童接受基础健康教育与环境支持,重在防;超重肥胖儿童额外获得营养师家庭指导、强化运动训练和远程监测,重在治。防得住、治得了,资源不浪费,高风险不遗漏。
3、破局三:从孩子孤军奋战到“同心圆生态圈”
以儿童为核心,辐射家庭、学校、社区、医院、政府。家长以身作则,学校营造健康环境,社区提供运动空间。一个人减肥,一群人护航(图3)。
4、破局四:从经验驱动到数智化赋能
可调节餐盘、AI体重健康教练、可穿戴设备同步数据……所有干预路径被标准化、数字化、可复制化(图3)。

图3. 宁波“家庭-学校-医院”联动模式
宁波模式不仅在儿童肥胖防控方面取得了成功,其面向全人群的多学科干预模式也具备全国推广的价值,源于其“可复制、可负担、可持续”三大特质。
在可复制性上,十年探索被“封装”成标准工具包,已形成13套专病管理路径、1019套营养处方、110套运动处方、550个操作SOP,任何医院按SOP配置一名营养师、一间诊室、一套平台,3个月内即可完成导入,全国已有69家医院合作、22家基层医院成功落地;
在可负担性上,核心投入为多学科团队与数字化平台,无需昂贵设备,基层医院可通过远程指导低成本启动,宁波团队还提供前期现场带教与定期线上培训;
结语:重塑的不仅是体重,更是生活
儿童肥胖没有“速效药”,却有“长效方”。宁波经验证明:真正有效的干预,不是让孩子饿肚子、跑断腿,而是将健康的种子,播撒进家庭、学校、社区与医疗系统的土壤之中。当孩子的一日三餐、睡眠节律、运动习惯、屏幕时间都被科学而坚定地重新设计,体重下降便只是水到渠成的副产品,身心的全面健康才是真正结出的果实。正如宁波团队所坚信的——重塑的不仅是体重,更是生活。这是我们对下一代健康的庄严承诺。
参考文献
1.Zhang X, et al. JAMA Pediatr. 2024 Aug 1;178(8):800-813.
2.董彦会, 等. 中华预防医学杂志, 2023, 57(4): 461-469.
3.Jebeile Hiba, et al. Lancet Diabetes Endocrinol. 2022 Mar;10(3):149.
4.Wang Y, et al. Med. 2026 Jan 9;7(1):100894.
5.Zhang P, et al. eClinicalMedicine. 2026 April; 94: 103840.
6.Wang Y, et al. Cardiovascular Diabetology. 2025 Nov 27; 24(1):450. 2 comments
当全球每五个孩子中就有一个超重或肥胖,当中国儿童肥胖率在三十多年间增长75倍,我们该如何破局?
4月9~11日,在2026年浙江省医学会糖尿病学术会议期间,宁波大学附属第一医院励丽教授系统介绍了儿童肥胖的流行病学现状、多重健康危害,以及其团队探索出的干预经验。本刊择其精要整理成稿,以飨读者。
专家简介

宁波大学附属第一医院
主任医师(专技二级),教授,博士生导师
宁波大学附属第一医院内分泌科主任
宁波市医学品牌学科内分泌学学科负责人
中国医师协会内分泌代谢科医师分会委员
中国学生营养与健康促进会肥胖防控分会副主任委员
浙江省医师协会内分泌代谢医师分会副会长
浙江省营养学会肥胖防治专业委员会副主任委员
宁波市老年医学会糖尿病代谢分会主任委员
宁波市医学会内分泌分会副主任委员
在《Med》(Cell子刊)、《eClinicalMedicine》(柳叶刀子刊)及《Cardiovascular Diabetology》等国内外高水平学术期刊发表SCI论文83篇、中文核心期刊论文33篇。先后主持及参与国家级、省部级等科研课题24项,主编/副主编糖尿病与肥胖专业著作7部。
一、一场看不见的“代谢危机”
在全球,儿童肥胖已经成为了一场看不见的“代谢危机”。一项涵盖154个国家和地区、涉及超过4500万名儿童的系统综述与Meta分析显示:2000-2023年间,全球儿童青少年超重肥胖率高达22.2%,其中肥胖率为8.5%。更令人警惕的是,2012-2023年间的肥胖率,相比2000-2011年上升了1.5倍[1]。
中国的数据同样触目惊心。1985-2019年,我国7~18岁儿童青少年的超重肥胖率从1.2%飙升至23.4%,增长了18.1倍;肥胖率从0.1%增长至9.6%,增长了75.6倍。模型预测,到2023年,这一比例将进一步攀升至32.7%——也就是说,将近每三个中国孩子中就有一个面临体重问题[2]。
儿童肥胖绝不是“长大就会瘦”的小事,而是一场悄无声息的多系统健康风暴[3](图1)。
代谢系统:糖耐量受损、血脂异常、高尿酸、脂肪肝——这些本该属于成年人的诊断,如今在小学体检中已不罕见。部分孩子甚至在儿童期就出现了2型糖尿病的前期表现。
心血管系统:高血压、左心室肥厚、动脉粥样硬化的早期改变,正在悄悄侵蚀肥胖儿童的心血管健康。
呼吸系统:睡眠呼吸暂停、哮喘控制困难,影响夜间休息和白天注意力。
骨骼与运动系统:关节过度负重、骨骺损伤、扁平足、体态异常,让孩子越来越不想动。
神经与心理系统:肥胖相关的歧视和嘲笑,容易诱发焦虑、抑郁、暴食障碍、体象障碍,形成“情绪性进食→更胖→更自卑”的恶性循环。

图1. 肥胖对儿童各系统的影响
更可怕的是,多数病变早期几乎没有特异性症状。等家长意识到孩子的问题时,代谢损伤往往已经持续多年,部分并发症甚至可能伴随终身,显著增加成年后冠心病、2型糖尿病、癌症等慢病风险。
二、为什么我们一直“管不住”孩子的体重?
既然危害如此明确,为什么我们一直“管不住”孩子的体重?
死穴一:只看体重,不看根源。传统干预往往只盯着体重数字,却忽略了孩子体内成分的变化——是脂肪多了,还是肌肉少了?内脏脂肪面积多大?有没有脂肪肝?没有这些信息,所谓的“减肥”就像闭着眼睛开车。
死穴二:干预手段单一,缺乏系统性。“少吃多动”四个字说起来容易,做起来难。孩子的一日三餐由家庭决定,运动时间被课业挤压,睡眠不足导致激素紊乱……任何一个环节掉链子,干预就会失败。而传统方法往往只给一张食谱或一句“多运动”,根本无力撬动孩子复杂的生活系统。
死穴三:家庭参与度低,行为难以维持。孩子不是孤立存在的个体,他们的每一个习惯都被家庭、学校、同伴深深塑造。如果家长自己熬夜刷手机、吃零食、不运动,却要求孩子“管住嘴迈开腿”,结果可想而知。更糟糕的是,很多家长把高糖高脂食物当作奖励或安抚工具,无意中强化了不健康的饮食行为。
死穴四:学校支持缺位,健康校园尚未成为“默认设置”。学校是儿童青少年每天停留时间最长的场所之一,但在许多地方,校园健康支持仍停留在“可有可无”的层面——食堂里含糖饮料和高脂零食随处可见,体育课被主科挤占,健康教育流于形式。更关键的是,缺乏一套从学校层面强制执行的体重管理政策,比如禁止不健康零食进校园、保障每日体育活动时长、建立学生健康档案并定期追踪。没有学校的系统性支持,仅靠家庭和医院的努力,效果必然大打折扣。
面对这一系列挑战,临床应该如何应对?宁波大学附属第一医院经过长时间探索,给出的答案是:不能只盯着诊室里的孩子,必须把干预的触角延伸到学校、家庭,乃至整个社会支持网络。
三、宁波“家庭-学校-医院”联动模式,交出儿童肥胖的“宁波答卷”
宁波大学附属第一医院早于2015年即成立肥胖俱乐部,积累了丰富的肥胖管理经验,并于2021年起与北京大学团队合作,启动了名为“OptiChild+SCIENT”的儿童肥胖分层干预试验[4]。
该大规模试验为嵌套队列研究,采用整群RCT方法,选取宁波市6所小学的8~10岁三年级学生,按1:1比例将学校随机分配至干预组(3所)或对照组(3所),构建OptiChild一般儿童队列(1627名)与SCIENT超重/肥胖高危儿童(331名)嵌套队列,开展为期一学年(9个月)的“家庭-学校-医院”联动分层干预及随访评估。
1、模式是如何运行的?分层干预结构
第一层(OptiChild)的基础干预面向所有三年级学生(无论体重正常还是超重/肥胖),旨在通过学校层面的环境重塑与健康教育实现普遍预防。具体措施包括三个方面:
建立校园体重管理政策:全面禁止不健康零食及含糖饮料的销售与食用,并积极改善体育活动硬件环境;
开展10次系统的健康教育课程:核心主题涵盖避免暴饮暴食、拒绝含糖饮料、减少高热量食物摄入;
发放健康教育材料包:包括科普海报、知识手册及在线学习资源等,全方位强化健康意识。
第二层(SCIENT)强化干预专门面向基线评估为超重或肥胖的儿童,在第一层基础干预之上额外提供更具针对性的支持,核心目标是在家庭和学校两个关键场景中同时发力,帮助超重肥胖儿童实现有效的体重管理。具体措施包括:
临床营养师家庭指导:由资深临床营养师深度介入,为家长提供面对面专业培训,并利用自主开发的微信应用程序实时上传膳食照片,实现家庭饮食的远程监督与即时反馈;
强化体育活动:由体育教师带领学生进行每周三次、每次至少30分钟的中高强度额外运动训练,同时鼓励家庭参与。
2、效果如何?减下去的不仅是体重
经过一学年(9个月)的干预,多项指标改善[4](图2):
整体效果:干预组体重指数(BMI)增长比对照组少0.25 kg/m2,超重/肥胖率下降23.8%。
正常体重儿童:新发超重/肥胖风险降低68%——这意味着“防患于未然”真正落了地。
超重肥胖儿童:BMI平均降低0.38 kg/m2,体脂率下降1.30%。更关键的是,他们的肝脏健康也得到了显著改善——这对预防儿童代谢功能障碍相关脂肪性肝病(MASLD)意义重大。

图2. 干预组对各项关键指标的影响
研究结论:宁波“家庭-学校-医院”联动的分层干预模式,以严谨的循证医学证据证明,儿童肥胖可防、可治。更重要的是,干预的收益远不止于体重下降——体脂减少、内脏脂肪缩减、肝脏健康改善,实现了从“减重”到“重塑代谢健康”的跨越[5]。
基于上述队列研究和横断面数据,宁波团队还成功构建了适用于儿童的MASLD无创预测模型[6]。该模型在多地区儿童数据中得到了稳健性验证,可用于社区体检和肥胖儿童肝脏风险筛查。这是国内首次系统性探索儿童MASLD风险分层领域的研究,填补了儿童脂肪肝早期识别工具的技术空白,也为后续机制研究提供了生物学依据。
四、宁波模式:成功的关键是什么?
宁波模式的价值,不仅在于数据亮眼,更在于它回答了儿童肥胖干预领域两个核心问题:什么样的干预是有效的?什么是真正可推广的解决方案?
宁波模式的成功,核心在于实现了四个关键转变:
1、破局一:从单一说教到系统重构
宁波团队将干预拆解为营养、运动、睡眠、心理四个科学维度,并嵌入孩子真实的生活场景——学校食堂、体育课、家庭晚餐、睡前屏幕时间。不是“教孩子减肥”,而是“重新设计日常生活”。
2、破局二:从“一刀切”到“分层干预”
正常体重儿童接受基础健康教育与环境支持,重在防;超重肥胖儿童额外获得营养师家庭指导、强化运动训练和远程监测,重在治。防得住、治得了,资源不浪费,高风险不遗漏。
3、破局三:从孩子孤军奋战到“同心圆生态圈”
以儿童为核心,辐射家庭、学校、社区、医院、政府。家长以身作则,学校营造健康环境,社区提供运动空间。一个人减肥,一群人护航(图3)。
4、破局四:从经验驱动到数智化赋能
可调节餐盘、AI体重健康教练、可穿戴设备同步数据……所有干预路径被标准化、数字化、可复制化(图3)。

图3. 宁波“家庭-学校-医院”联动模式
宁波模式不仅在儿童肥胖防控方面取得了成功,其面向全人群的多学科干预模式也具备全国推广的价值,源于其“可复制、可负担、可持续”三大特质。
在可复制性上,十年探索被“封装”成标准工具包,已形成13套专病管理路径、1019套营养处方、110套运动处方、550个操作SOP,任何医院按SOP配置一名营养师、一间诊室、一套平台,3个月内即可完成导入,全国已有69家医院合作、22家基层医院成功落地;
在可负担性上,核心投入为多学科团队与数字化平台,无需昂贵设备,基层医院可通过远程指导低成本启动,宁波团队还提供前期现场带教与定期线上培训;
在可持续性上,该模式已获得多项荣誉奖项,并得到国家层面的政策支持。2024年,该方案被纳入浙江省15部门联合印发的《“体重管理年”活动实施方案》,标志着其从地方实践上升为省级政策推广路径。政策支持、学术背书与基层实践三者形成闭环,为模式的持续推广提供了坚实保障。
结语:重塑的不仅是体重,更是生活
儿童肥胖没有“速效药”,却有“长效方”。宁波经验证明:真正有效的干预,不是让孩子饿肚子、跑断腿,而是将健康的种子,播撒进家庭、学校、社区与医疗系统的土壤之中。当孩子的一日三餐、睡眠节律、运动习惯、屏幕时间都被科学而坚定地重新设计,体重下降便只是水到渠成的副产品,身心的全面健康才是真正结出的果实。正如宁波团队所坚信的——重塑的不仅是体重,更是生活。这是我们对下一代健康的庄严承诺。
参考文献
1.Zhang X, et al. JAMA Pediatr. 2024 Aug 1;178(8):800-813.
2.董彦会, 等. 中华预防医学杂志, 2023, 57(4): 461-469.
3.Jebeile Hiba, et al. Lancet Diabetes Endocrinol. 2022 Mar;10(3):149.
4.Wang Y, et al. Med. 2026 Jan 9;7(1):100894.
5.Zhang P, et al. eClinicalMedicine. 2026 April; 94: 103840.
6.Wang Y, et al. Cardiovascular Diabetology. 2025 Nov 27; 24(1):450. 2 comments











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言