导语:
研究背景:从“是否诊断GDM”到“异常程度本身”
在女性人群中,CVD的风险评估长期存在低估现象。妊娠期糖尿病(GDM)已被反复证实与未来2型糖尿病及CVD风险增加相关,即便部分女性终生未进展为显性糖尿病,其心血管事件风险依然高于普通人群。基于此,美国心脏协会(AHA)2021年科学声明明确指出,包括GDM在内的不良妊娠结局,是通过产后生活方式干预或药物治疗预防CVD的关键窗口期。
然而,全球范围内对于GDM的诊断尚无统一标准。在以色列,临床采用100g OGTT结合Carpenter–Coustan标准进行判定(孕24~28周),但这种“是否诊断GDM”的二分类结果,可能掩盖了不同程度糖代谢异常之间的真实差异。既往研究表明,OGTT各时间点的异常数量和类型可预测远期糖尿病风险,但其能否同样反映远期心血管风险,仍缺乏直接证据。因此,研究团队提出假设:孕期OGTT异常值的数量与后续CVD风险存在分级递增关联,并据此开展了本次研究。
研究方法:超10万人、20余年随访的真实世界证据
研究基于以色列第二大医疗服务机构的全国性数据库,纳入2000年1月至2022年12月期间末次妊娠时年龄在20~50岁、无2型糖尿病和CVD既往史、且完成了完整的100g OGTT(含四个检测值)的孕妇。研究者将OGTT结果按异常值数量分为三组:无异常、1~3个异常值、4个异常值。异常值判定采用Carpenter-Coustan标准:空腹血糖(FPG)≥95mg/dl;1小时血糖≥180mg/dl;2小时血糖≥155mg/dl;3小时血糖≥140mg/dl。
主要结局为心血管疾病复合终点的发生率,涵盖缺血性心脏病(IHD)、心肌梗死(MI)、卒中或短暂性脑缺血发作(TIA)、颈动脉狭窄、心力衰竭(HF)、外周血管疾病(PVD)及心律失常(包括房性和室性心动过速以及心动过缓)等多种临床事件。研究采用Cox比例风险模型,逐步调整年龄、孕前体重指数(BMI)以及多项传统心血管危险因素,以评估OGTT异常程度与CVD发生之间的独立关联。
研究结果:OGTT异常值越多,CVD风险越高,且并非由糖尿病“中转”介导
研究最终纳入103 389名符合标准的孕妇,平均年龄34±5.2岁,中位随访时间6.8年(四分位距3.4~12.9年),累积随访时间886955人年。随访期间,共641人发生心血管疾病复合终点,累积发生率0.62%,整体发生率72.3例/10万人年。
基线特征显示,61.4%的研究对象OGTT无异常,37.7%有1~3个异常值,0.9%有4个异常值。随着OGTT异常值数量增加,既往GDM病史、孕前BMI超标、2型糖尿病家族史比例逐渐升高,FPG、血脂谱、丙氨酸转氨酶(ALT)、C反应蛋白、维生素D及HbA1c等指标呈逐步恶化趋势。
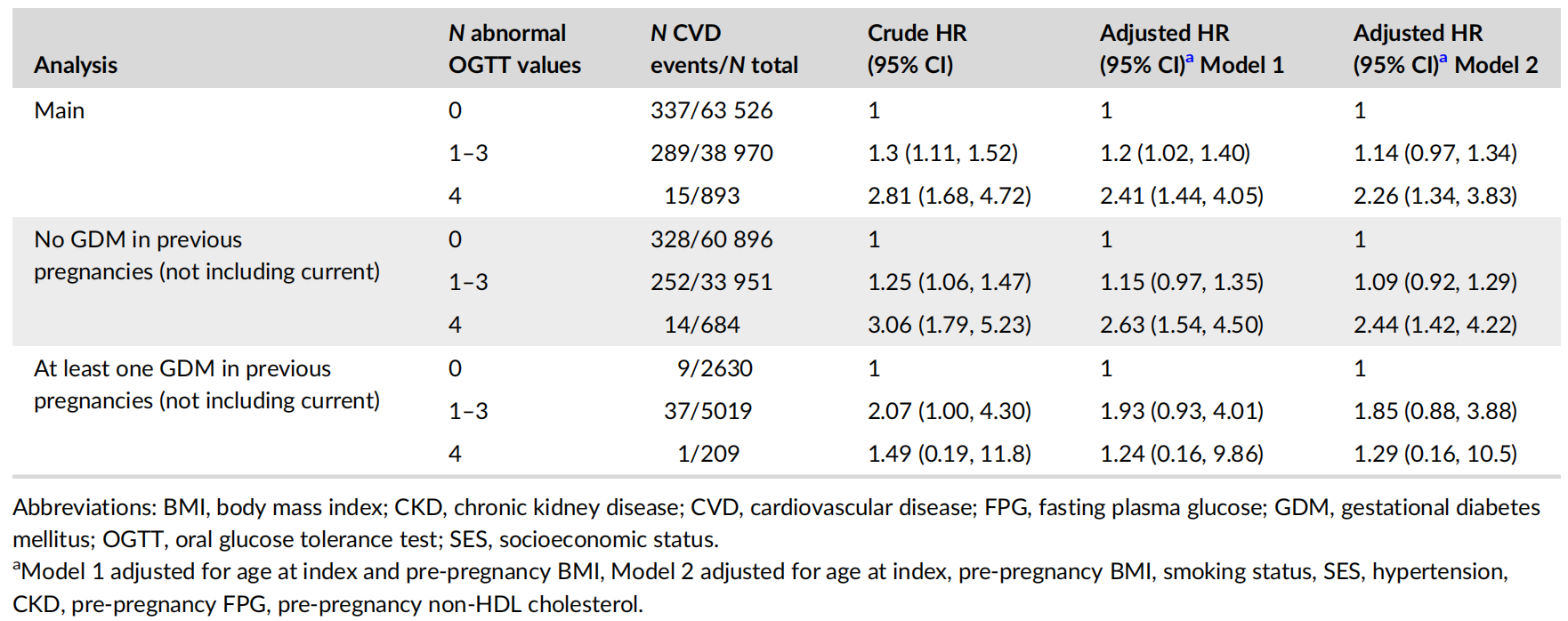
随访结果显示,CVD风险随OGTT异常值数量呈明显递增(表1):
与OGTT全部正常者相比,1~3个异常值的女性CVD风险约增加20%(95%CI:1.02~1.40);
4个异常值者CVD风险升至2.41倍(95%CI:1.44~4.05)。
表1. OGTT异常值数量为0、1~3个和4个者未来发生CVD的风险比
按人年发病率比较,0、1~3、4个异常OGTT值组的CVD发生率分别为63.0、83.9、184.0例/10万人年。值得关注的是,在发生CVD的人群中,仅11.1%(71人)在CVD确诊前罹患2型糖尿病,提示OGTT异常相关的心血管风险并非单纯通过进展为糖尿病介导,更可能反映了早期、持续存在的代谢与血管损伤。
CVD事件构成中,缺血性心脏病占30.5%,卒中、短暂性脑缺血发作或颈动脉狭窄占37.1%,心律失常占17.7%,心力衰竭占8.4%,外周血管疾病占6.3%。
分层分析显示(表1):
在无既往GDM病史的女性中,4个异常值者CVD风险仍显著升高(调整后HR=2.44,95%CI:1.42~4.22);
而在有既往GDM病史的女性中,OGTT异常值数量与CVD风险无统计学关联(HR=1.24,95%CI:0.16~9.86)。
启示:妊娠期OGTT,或许是一项被低估的“心血管筛查”
本研究证实,妊娠期100g OGTT的异常值数量与女性长期CVD风险存在显著的分级递增关联——出现4个异常值者的CVD风险较正常人群高出2.41倍,1~3个异常值者风险增加20%。更为重要的是,这种风险独立于2型糖尿病的发生,因为90%发生CVD事件的个体在事件出现前并未发展为糖尿病。
这一结果提示,妊娠期100g OGTT并不只是用于“诊断或排除GDM”的工具,其异常程度本身就已具备长期心血管风险分层的重要价值。这一发现与既往关于妊娠期糖耐量异常与未来糖尿病、代谢综合征及高血压风险的研究相互印证,也进一步拓展了OGTT在女性全生命周期健康管理中的意义。
研究同时强调,妊娠结束后的数年乃至十余年,正是心血管风险逐步累积但尚未显性化的关键阶段。若能在产后早期识别OGTT异常程度较高的女性,并针对血压、血脂、体重及生活方式进行长期管理,或许有望在临床事件出现之前改变其风险轨迹。
总体而言,这项研究提供的并非一种新的诊断标准,而是一种全新的风险视角:妊娠期OGTT的异常程度本身就值得临床认真对待。尤其是出现4个异常值的女性,远期CVD风险显著升高,应被列为需要长期随访和干预的重点人群。从这一角度来看,妊娠期并非CVD的“例外期”,而是女性一生中心血管风险最早被清晰暴露的关键阶段之一。如何将这一研究发现转化为可执行的临床随访策略,仍有待进一步探索,但这项研究已为相关实践提供了坚实的循证基础,既揭示了妊娠期血糖异常背后的长期心血管危机,也为临床医生制定更精准的女性心血管早期预防策略提供了有力的科学依据。
参考文献:Schiller T, Gabay L, Barak O, et al. An oral glucose tolerance test in pregnancy and its association with future cardiovascular diseases. Diabetes Obes Metab. Published online January 26, 2026. doi:10.1111/dom.70504 2 comments
长期以来,妊娠期糖耐量异常多被视为一种“阶段性问题”,其临床关注点多集中于围产结局及产后糖尿病风险。然而,越来越多研究提示,妊娠期或许是女性心血管风险演变的关键窗口。近期发表在Diabetes Obes Metab的一项涵盖超10万孕妇的大型回顾性队列研究,首次将目光聚焦于妊娠期100g口服葡萄糖耐量试验(OGTT),尝试回答一个此前鲜少被讨论的问题:OGTT异常的“程度”,是否与未来心血管疾病(CVD)风险直接相关?

研究背景:从“是否诊断GDM”到“异常程度本身”
在女性人群中,CVD的风险评估长期存在低估现象。妊娠期糖尿病(GDM)已被反复证实与未来2型糖尿病及CVD风险增加相关,即便部分女性终生未进展为显性糖尿病,其心血管事件风险依然高于普通人群。基于此,美国心脏协会(AHA)2021年科学声明明确指出,包括GDM在内的不良妊娠结局,是通过产后生活方式干预或药物治疗预防CVD的关键窗口期。
然而,全球范围内对于GDM的诊断尚无统一标准。在以色列,临床采用100g OGTT结合Carpenter–Coustan标准进行判定(孕24~28周),但这种“是否诊断GDM”的二分类结果,可能掩盖了不同程度糖代谢异常之间的真实差异。既往研究表明,OGTT各时间点的异常数量和类型可预测远期糖尿病风险,但其能否同样反映远期心血管风险,仍缺乏直接证据。因此,研究团队提出假设:孕期OGTT异常值的数量与后续CVD风险存在分级递增关联,并据此开展了本次研究。
研究方法:超10万人、20余年随访的真实世界证据
研究基于以色列第二大医疗服务机构的全国性数据库,纳入2000年1月至2022年12月期间末次妊娠时年龄在20~50岁、无2型糖尿病和CVD既往史、且完成了完整的100g OGTT(含四个检测值)的孕妇。研究者将OGTT结果按异常值数量分为三组:无异常、1~3个异常值、4个异常值。异常值判定采用Carpenter-Coustan标准:空腹血糖(FPG)≥95mg/dl;1小时血糖≥180mg/dl;2小时血糖≥155mg/dl;3小时血糖≥140mg/dl。
主要结局为心血管疾病复合终点的发生率,涵盖缺血性心脏病(IHD)、心肌梗死(MI)、卒中或短暂性脑缺血发作(TIA)、颈动脉狭窄、心力衰竭(HF)、外周血管疾病(PVD)及心律失常(包括房性和室性心动过速以及心动过缓)等多种临床事件。研究采用Cox比例风险模型,逐步调整年龄、孕前体重指数(BMI)以及多项传统心血管危险因素,以评估OGTT异常程度与CVD发生之间的独立关联。
研究结果:OGTT异常值越多,CVD风险越高,且并非由糖尿病“中转”介导
研究最终纳入103 389名符合标准的孕妇,平均年龄34±5.2岁,中位随访时间6.8年(四分位距3.4~12.9年),累积随访时间886955人年。随访期间,共641人发生心血管疾病复合终点,累积发生率0.62%,整体发生率72.3例/10万人年。
基线特征显示,61.4%的研究对象OGTT无异常,37.7%有1~3个异常值,0.9%有4个异常值。随着OGTT异常值数量增加,既往GDM病史、孕前BMI超标、2型糖尿病家族史比例逐渐升高,FPG、血脂谱、丙氨酸转氨酶(ALT)、C反应蛋白、维生素D及HbA1c等指标呈逐步恶化趋势。
随访结果显示,CVD风险随OGTT异常值数量呈明显递增(表1):
与OGTT全部正常者相比,1~3个异常值的女性CVD风险约增加20%(95%CI:1.02~1.40);
4个异常值者CVD风险升至2.41倍(95%CI:1.44~4.05)。
表1. OGTT异常值数量为0、1~3个和4个者未来发生CVD的风险比

按人年发病率比较,0、1~3、4个异常OGTT值组的CVD发生率分别为63.0、83.9、184.0例/10万人年。值得关注的是,在发生CVD的人群中,仅11.1%(71人)在CVD确诊前罹患2型糖尿病,提示OGTT异常相关的心血管风险并非单纯通过进展为糖尿病介导,更可能反映了早期、持续存在的代谢与血管损伤。
CVD事件构成中,缺血性心脏病占30.5%,卒中、短暂性脑缺血发作或颈动脉狭窄占37.1%,心律失常占17.7%,心力衰竭占8.4%,外周血管疾病占6.3%。
分层分析显示(表1):
在无既往GDM病史的女性中,4个异常值者CVD风险仍显著升高(调整后HR=2.44,95%CI:1.42~4.22);
而在有既往GDM病史的女性中,OGTT异常值数量与CVD风险无统计学关联(HR=1.24,95%CI:0.16~9.86)。
启示:妊娠期OGTT,或许是一项被低估的“心血管筛查”
本研究证实,妊娠期100g OGTT的异常值数量与女性长期CVD风险存在显著的分级递增关联——出现4个异常值者的CVD风险较正常人群高出2.41倍,1~3个异常值者风险增加20%。更为重要的是,这种风险独立于2型糖尿病的发生,因为90%发生CVD事件的个体在事件出现前并未发展为糖尿病。
这一结果提示,妊娠期100g OGTT并不只是用于“诊断或排除GDM”的工具,其异常程度本身就已具备长期心血管风险分层的重要价值。这一发现与既往关于妊娠期糖耐量异常与未来糖尿病、代谢综合征及高血压风险的研究相互印证,也进一步拓展了OGTT在女性全生命周期健康管理中的意义。
研究同时强调,妊娠结束后的数年乃至十余年,正是心血管风险逐步累积但尚未显性化的关键阶段。若能在产后早期识别OGTT异常程度较高的女性,并针对血压、血脂、体重及生活方式进行长期管理,或许有望在临床事件出现之前改变其风险轨迹。
总体而言,这项研究提供的并非一种新的诊断标准,而是一种全新的风险视角:妊娠期OGTT的异常程度本身就值得临床认真对待。尤其是出现4个异常值的女性,远期CVD风险显著升高,应被列为需要长期随访和干预的重点人群。从这一角度来看,妊娠期并非CVD的“例外期”,而是女性一生中心血管风险最早被清晰暴露的关键阶段之一。如何将这一研究发现转化为可执行的临床随访策略,仍有待进一步探索,但这项研究已为相关实践提供了坚实的循证基础,既揭示了妊娠期血糖异常背后的长期心血管危机,也为临床医生制定更精准的女性心血管早期预防策略提供了有力的科学依据。
参考文献:Schiller T, Gabay L, Barak O, et al. An oral glucose tolerance test in pregnancy and its association with future cardiovascular diseases. Diabetes Obes Metab. Published online January 26, 2026. doi:10.1111/dom.70504 2 comments







 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言