编者按
3C型糖尿病作为胰腺疾病的一种并发症,常被忽视或误诊。详细了解患者的既往病史、临床表现,完善相关影像及化验检查,可以帮助临床医生识别此类患者,并根据其病理生理特点选择合理的治疗方案,以改善患者的血糖控制,减少并发症的风险,提高患者的生活质量。
患者男性,60岁,因“发现血糖升高4个月余”入院。患者于2021年6月中旬体检发现尿糖(++++),未予特殊治疗,于6月19日门诊测空腹静脉血糖17.4 mmol/L,HbA1c 8.9%,尿酮体阴性,口服二甲双胍0.5g tid治疗,服药约3天后自行停用降糖药物,未监测血糖。于7月20日复诊测空腹血糖18.5 mmol/L,尿糖≥56 mmol/L,尿酮体微量,给予精蛋白锌重组赖脯胰岛素混合注射液(25R)12U早餐前、12U晚餐前皮下注射治疗,患者未注射胰岛素,未检查血糖。患者因腹痛、恶心于10月16日前往急诊测静脉血糖24.4 mmol/L,尿糖≥56 mmol/L,尿酮体2 mmol/L,血气分析示pH 7.469,急诊留观输液治疗。后自行口服二甲双胍0.5g tid,未监测血糖。于10月22日来门诊就诊,给予精蛋白锌重组赖脯胰岛素混合注射液(25R)12U qdA1、12U qdA3皮下注射治疗,空腹血糖在7.3~20.3 mmol/L,餐后血糖为8~27 mmol/L。于10月26日门诊复诊,将降糖方案调整为精蛋白锌重组赖脯胰岛素混合注射液(25R)14U qdA1、14U qdA3皮下注射治疗,空腹血糖为8~18 mmol/L,餐后血糖为5~17 mmol/L,伴口干、多饮、多尿,无视物模糊,无活动后下肢痛和肢体麻木等不适,为进一步治疗入院。发病以来,精神睡眠可,饮食可,活动量少,尿中有泡沫,大便正常,体重下降4kg。
既往史
10年前曾有急性坏死性胰腺炎病史。否认肝炎、结核、疟疾病史,否认高血压、心脏病史,否认冠心病、脑血管疾病、精神疾病史,否认手术、外伤、输血史,否认食物、药物过敏史,预防接种史随当地。
个人史
久居原籍,无疫区、疫情、疫水接触史,无牧区、矿山、高氟区、低碘区居住史,无化学性物质、放射性物质、有毒物质接触史,无吸毒史,吸烟史40余年,7支/天,饮酒史40余年,啤酒3瓶/天。
家族史
无糖尿病家族史。
体格检查
体温36.6℃,脉搏69次/分,呼吸18次/分,血压115/54 mmHg,身高168 cm,体重56.0 kg,BMI 19.84 kg/m2,腰围84cm,臀围87cm,腰臀比0.97。双肺呼吸音可,无干湿啰音,各瓣膜听诊区未闻及病理性杂音,律齐,心率69次/分。腹软,无压痛及反跳痛,双下肢无水肿,双足背动脉搏动正常。
辅助检查结果
血常规、便常规未见异常。血生化检查:葡萄糖10.4 mmol/L,总蛋白55 g/L,肌酐50 μmol/L,高密度脂蛋白胆固醇1.02 mmol/L,低密度脂蛋白胆固醇1.75mmol/L,总胆固醇3.05 mmol/L,三酰甘油0.88 mmol/L,尿酸442 mmol/L,谷草转氨酶73 U/L,谷丙转氨酶14U/L,D-3羟丁酸0.1 mmol/L,K+ 3.7 mmol/L,Na+ 141.9 mmol/L,淀粉酶47U/L,脂肪酶10U/L,维生素D 8.8 ng/ml,HbA1c 10.9%。尿常规提示GLU≥56 mmol/L,酮体(-),蛋白(-)。胰岛素自身抗体(-)、胰岛细胞抗体(-)、谷氨酸脱羧酶抗体(-),二两馒头餐胰岛功能试验结果见表1。
表1. 二两馒头餐胰岛功能试验结果

腹部CT结果显示(图1):①胰腺萎缩,胰尾低密度影,结合病史,考虑假性囊肿;②肝Ⅵ段钙化灶;③胆囊结石,胆囊炎可能。
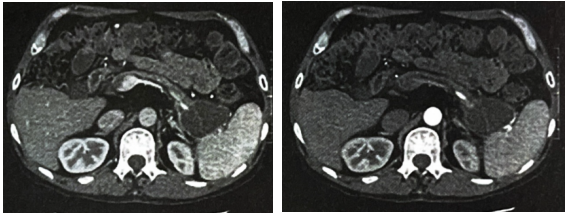
图1. 腹部CT
治疗过程
结合患者10年前有重症胰腺炎的病史,目前患者胰腺萎缩明显,胰岛功能差,胰岛相关抗体阴性,考虑患者糖尿病与急性重症胰腺炎之后的慢性炎症过程导致的胰腺萎缩有关。因此,诊断该患者为“3C型糖尿病”。
糖尿病的营养治疗是糖尿病治疗措施的重要组成部分,也是良好血糖控制的基础。此类型的糖尿病患者由于胰腺外分泌功能受损,更易出现营养不良和脂溶性维生素缺乏。科学合理的营养指导非常重要。院内营养师对该患者的营养评估结果显示全天总摄入量为1971kcal/d,其中酒精供能约310 kal/d,蛋白质67g(其中优质蛋白41g),脂肪54g,碳水化合物253g,蛋白质、脂肪、碳水化合物三大营养素供能比分别为17%、31%、52%。完善人体成分和代谢率检查结果提示:静息代谢率1123 kcal/d,骨骼肌25.7kg,体脂肪8.6 kg,体脂百分比15.2%,内脏脂肪面积47.8%。建议全天总能量摄入1600 kcal/d,嘱患者少量多餐,进餐定时定量,增加优质蛋白、绿叶菜等摄入,避免高脂食物。并嘱患者戒烟戒酒。患者维生素D缺乏,给予维生素D 1200 U/d。药物治疗方面,由于患者血糖较高,且基础和餐后的胰岛功能均较差,因此采用胰岛素一日多次注射的方式进行强化降糖治疗。给予该患者赖脯胰岛素10U qdA1、6U qdA2、8U qdA3皮下注射及甘精胰岛素8U睡前皮下注射降糖治疗。患者血糖下降明显,且出现餐后和夜间血糖较低的情况,夜间最低血糖3.5 mmol/L,患者出汗伴心慌,进食后好转。根据血糖情况逐渐将降糖方案调整为赖脯胰岛素6UqdA1、6U qdA2、5UqdA3皮下注射及甘精胰岛素6U睡前皮下注射降糖治疗。后患者未再出现低血糖反应,空腹血糖波动于6~8.7 mmol/L,餐后2小时血糖8~11.2 mmol/L。
随访结果:该患者出院后至今一直使用胰岛素类似物睡前和三餐前的注射治疗。患者自诉血糖平稳,且患者未再出现糖尿病酮症和低血糖反应。
病例诊疗思考与总结
糖尿病是以慢性高血糖为特征的一组异质性代谢性疾病,与遗传、自身免疫和环境因素有关,因胰岛素分泌功能缺陷或(和)胰岛素作用缺陷引起糖类、蛋白质和脂肪等代谢异常。根据世界卫生组织(WHO)和美国糖尿病协会(ADA)对糖尿病的分类,由于胰腺疾病导致的糖尿病被称为“胰源性糖尿病”或“3C型糖尿病”[1]。
慢性胰腺炎是3C型糖尿病最常见的病因,占3C型糖尿病中的70%以上。其他病因有胰腺腺瘤、胰腺癌、血色病、胰腺囊性纤维及胰腺切除等。有研究表明,约60%的慢性胰腺炎患者会在5年内发展为糖尿病,男性、高龄、胰腺炎的病程及吸烟是其重要的危险因素。此外,高钙、肥胖、家族史、饮酒等2型糖尿病的诱因也与3C型糖尿病的发病密切相关。胰腺受损时,既能引起腺泡钙化、腺管扩张等外分泌腺受损,同时也不可避免地引起胰岛细胞受损,引起胰岛素、胰多肽、胰高糖素分泌紊乱。因此,专家共识推荐对有上述疾病的患者可进行每年的空腹静脉血糖和HbA1c的筛查,如有异常,可进一步行75g葡萄糖耐量试验明确有无糖尿病[2,3]。
3C型糖尿病目前常用的诊断标准是2013年由Ewald和Hardt提出的,主要标准(必须满足)为胰腺外分泌腺受损(通过单克隆粪弹性蛋白酶-1测试或直接检测);影像学提示胰腺组织形态学改变(EUS、MRI、CT);排除T1DM相关的自身免疫标志物。次要标准为胰多肽分泌不足、肠促胰素分泌受损、没有较强的胰岛素抵抗(HOMA-IR检测)、胰岛β细胞功能受损(HOMA-IR或血糖/C肽比值检测)、血清脂溶性维生素浓度降低。腹部MRI是诊断胰腺疾病如胰腺炎和胰腺癌等的优选检查方法,腹部CT也具有较高的敏感性[4]。但由于部分患者可能无明显胰腺外分泌功能不足的临床表现如腹痛、脂肪泄等,仅由于血糖升高就诊。因此在临床工作中,3C型糖尿病易被漏诊和误诊。
与其他类型糖尿病患者一样,生活方式干预是3C型糖尿病的治疗的基本措施。建议每周至少150分钟的中等强度运动以增强胰岛素敏感性。营养治疗的主要目的是预防或治疗营养不良,控制脂肪泻症状,以及尽量减少进餐引起的高血糖。建议患者戒酒尤其是酒精所致胰腺炎的患者,因为酒精不仅会加速胰腺的外分泌功能损伤,还可影响肝脏的糖生成引起低血糖。有脂溶性维生素缺乏的患者应及时补充维生素如维生素A、D等。补充胰酶制剂也非常重要,可帮助患者改善营养物质和脂溶性维生素的吸收、肠促胰岛素分泌,最终改善血糖控制[5]。
如对于慢性胰腺病程短,血糖不太高(HbA1c<8.0%)、胰岛素抵抗的糖尿病患者,可使用二甲双胍、胰岛素促泌剂、噻唑烷二酮类、α-糖苷酶抑制剂等药物。但需要注意药物的不良反应。二甲双胍和α-糖苷酶抑制剂的胃肠道反应可能加重胰腺疾病患者的腹痛、腹泻。胰岛素促泌剂的低血糖风险高,因此建议使用短效的促泌剂减少低血糖风险。噻唑烷二酮类药物可能有水钠潴留、充血性心衰、骨折等风险。肠促胰岛素类药物(GLP-1受体激动剂或DPP-4抑制剂)可以改善胰岛素分泌,但是否可用于此类患者尚有争议,此类药物有引起药物性胰腺炎的风险。如应用GLP-1受体激动剂或DPP-4抑制剂,建议密切随访。对于慢性胰腺炎病程长且胰岛功能差的患者、急性胰腺炎的患者、胰腺癌、胰腺术后、囊性纤维化的患者,口服药物难以控制血糖的患者,均建议使用胰岛素治疗。与其他类型的糖尿病患者相比,此类患者需要的胰岛素剂量可能更小,睡前使用10U或0.2U/kg的基础胰岛素起始,联合三餐前的短效或速效胰岛素。在使用胰岛素后,应严密监测患者的血糖,避免血糖波动和低血糖。
(病例供稿:骆梓恒医生 广东医科大学附属医院内分泌代谢科)
参考文献
[1] Vonderau JS, Desai CS. Type 3c: Understanding pancreatogenic diabetes. JAAPA. 2022;35(11):20-24.
[2] Hart PA, Bellin MD, Andersen DK, et al. Type 3c (pancreatogenic) diabetes mellitus secondary to chronic pancreatitis and pancreatic cancer. Lancet Gastroenterol Hepatol. 2016;1(3):226-237.
[3] Bhattamisra SK, Siang TC, Rong CY, et al. Type-3c Diabetes Mellitus, Diabetes of Exocrine Pancreas - An Update. Curr Diabetes Rev. 2019;15(5):382-394.
[4] Ewald N, Hardt PD. Diagnosis and treatment of diabetes mellitus in chronic pancreatitis. World J Gastroenterol. 2013;19(42):7276-7281.
[5] Duggan SN, Ewald N, Kelleher L, Griffin O, Gibney J, Conlon KC. The nutritional management of type 3c (pancreatogenic) diabetes in chronic pancreatitis.Eur J Clin Nutr. 2017;71(1):3-8.
[6] Seguí Díaz M, Pérez Unanua MP, Peral Martínez I, López Serrano A, Aguirre Rodríguez JC; Pertenecientes al Grupo de Diabetes de la SEMERGEN. La diabetes tipo 3c. Abordaje desde el médico del primer nivel [Type 3 c diabetes: Approach from the first level doctor].Semergen. 2023;49(8):102074.
[7] Milani I, Guarisco G, Chinucci M, Gaita C, Leonetti F, Capoccia D. The Challenge of Type 3c Diabetes: From Accurate Diagnosis to Effective Treatment. JCEM Case Rep. 2025;3(7):luaf109. Published 2025 May 21. 2 comments
3C型糖尿病作为胰腺疾病的一种并发症,常被忽视或误诊。详细了解患者的既往病史、临床表现,完善相关影像及化验检查,可以帮助临床医生识别此类患者,并根据其病理生理特点选择合理的治疗方案,以改善患者的血糖控制,减少并发症的风险,提高患者的生活质量。
患者基本信息
患者男性,60岁,因“发现血糖升高4个月余”入院。患者于2021年6月中旬体检发现尿糖(++++),未予特殊治疗,于6月19日门诊测空腹静脉血糖17.4 mmol/L,HbA1c 8.9%,尿酮体阴性,口服二甲双胍0.5g tid治疗,服药约3天后自行停用降糖药物,未监测血糖。于7月20日复诊测空腹血糖18.5 mmol/L,尿糖≥56 mmol/L,尿酮体微量,给予精蛋白锌重组赖脯胰岛素混合注射液(25R)12U早餐前、12U晚餐前皮下注射治疗,患者未注射胰岛素,未检查血糖。患者因腹痛、恶心于10月16日前往急诊测静脉血糖24.4 mmol/L,尿糖≥56 mmol/L,尿酮体2 mmol/L,血气分析示pH 7.469,急诊留观输液治疗。后自行口服二甲双胍0.5g tid,未监测血糖。于10月22日来门诊就诊,给予精蛋白锌重组赖脯胰岛素混合注射液(25R)12U qdA1、12U qdA3皮下注射治疗,空腹血糖在7.3~20.3 mmol/L,餐后血糖为8~27 mmol/L。于10月26日门诊复诊,将降糖方案调整为精蛋白锌重组赖脯胰岛素混合注射液(25R)14U qdA1、14U qdA3皮下注射治疗,空腹血糖为8~18 mmol/L,餐后血糖为5~17 mmol/L,伴口干、多饮、多尿,无视物模糊,无活动后下肢痛和肢体麻木等不适,为进一步治疗入院。发病以来,精神睡眠可,饮食可,活动量少,尿中有泡沫,大便正常,体重下降4kg。
既往史
10年前曾有急性坏死性胰腺炎病史。否认肝炎、结核、疟疾病史,否认高血压、心脏病史,否认冠心病、脑血管疾病、精神疾病史,否认手术、外伤、输血史,否认食物、药物过敏史,预防接种史随当地。
个人史
久居原籍,无疫区、疫情、疫水接触史,无牧区、矿山、高氟区、低碘区居住史,无化学性物质、放射性物质、有毒物质接触史,无吸毒史,吸烟史40余年,7支/天,饮酒史40余年,啤酒3瓶/天。
家族史
无糖尿病家族史。
体格检查
体温36.6℃,脉搏69次/分,呼吸18次/分,血压115/54 mmHg,身高168 cm,体重56.0 kg,BMI 19.84 kg/m2,腰围84cm,臀围87cm,腰臀比0.97。双肺呼吸音可,无干湿啰音,各瓣膜听诊区未闻及病理性杂音,律齐,心率69次/分。腹软,无压痛及反跳痛,双下肢无水肿,双足背动脉搏动正常。
辅助检查结果
血常规、便常规未见异常。血生化检查:葡萄糖10.4 mmol/L,总蛋白55 g/L,肌酐50 μmol/L,高密度脂蛋白胆固醇1.02 mmol/L,低密度脂蛋白胆固醇1.75mmol/L,总胆固醇3.05 mmol/L,三酰甘油0.88 mmol/L,尿酸442 mmol/L,谷草转氨酶73 U/L,谷丙转氨酶14U/L,D-3羟丁酸0.1 mmol/L,K+ 3.7 mmol/L,Na+ 141.9 mmol/L,淀粉酶47U/L,脂肪酶10U/L,维生素D 8.8 ng/ml,HbA1c 10.9%。尿常规提示GLU≥56 mmol/L,酮体(-),蛋白(-)。胰岛素自身抗体(-)、胰岛细胞抗体(-)、谷氨酸脱羧酶抗体(-),二两馒头餐胰岛功能试验结果见表1。
表1. 二两馒头餐胰岛功能试验结果

腹部CT结果显示(图1):①胰腺萎缩,胰尾低密度影,结合病史,考虑假性囊肿;②肝Ⅵ段钙化灶;③胆囊结石,胆囊炎可能。

图1. 腹部CT
治疗过程
结合患者10年前有重症胰腺炎的病史,目前患者胰腺萎缩明显,胰岛功能差,胰岛相关抗体阴性,考虑患者糖尿病与急性重症胰腺炎之后的慢性炎症过程导致的胰腺萎缩有关。因此,诊断该患者为“3C型糖尿病”。
糖尿病的营养治疗是糖尿病治疗措施的重要组成部分,也是良好血糖控制的基础。此类型的糖尿病患者由于胰腺外分泌功能受损,更易出现营养不良和脂溶性维生素缺乏。科学合理的营养指导非常重要。院内营养师对该患者的营养评估结果显示全天总摄入量为1971kcal/d,其中酒精供能约310 kal/d,蛋白质67g(其中优质蛋白41g),脂肪54g,碳水化合物253g,蛋白质、脂肪、碳水化合物三大营养素供能比分别为17%、31%、52%。完善人体成分和代谢率检查结果提示:静息代谢率1123 kcal/d,骨骼肌25.7kg,体脂肪8.6 kg,体脂百分比15.2%,内脏脂肪面积47.8%。建议全天总能量摄入1600 kcal/d,嘱患者少量多餐,进餐定时定量,增加优质蛋白、绿叶菜等摄入,避免高脂食物。并嘱患者戒烟戒酒。患者维生素D缺乏,给予维生素D 1200 U/d。药物治疗方面,由于患者血糖较高,且基础和餐后的胰岛功能均较差,因此采用胰岛素一日多次注射的方式进行强化降糖治疗。给予该患者赖脯胰岛素10U qdA1、6U qdA2、8U qdA3皮下注射及甘精胰岛素8U睡前皮下注射降糖治疗。患者血糖下降明显,且出现餐后和夜间血糖较低的情况,夜间最低血糖3.5 mmol/L,患者出汗伴心慌,进食后好转。根据血糖情况逐渐将降糖方案调整为赖脯胰岛素6UqdA1、6U qdA2、5UqdA3皮下注射及甘精胰岛素6U睡前皮下注射降糖治疗。后患者未再出现低血糖反应,空腹血糖波动于6~8.7 mmol/L,餐后2小时血糖8~11.2 mmol/L。
随访结果:该患者出院后至今一直使用胰岛素类似物睡前和三餐前的注射治疗。患者自诉血糖平稳,且患者未再出现糖尿病酮症和低血糖反应。
病例诊疗思考与总结
糖尿病是以慢性高血糖为特征的一组异质性代谢性疾病,与遗传、自身免疫和环境因素有关,因胰岛素分泌功能缺陷或(和)胰岛素作用缺陷引起糖类、蛋白质和脂肪等代谢异常。根据世界卫生组织(WHO)和美国糖尿病协会(ADA)对糖尿病的分类,由于胰腺疾病导致的糖尿病被称为“胰源性糖尿病”或“3C型糖尿病”[1]。
慢性胰腺炎是3C型糖尿病最常见的病因,占3C型糖尿病中的70%以上。其他病因有胰腺腺瘤、胰腺癌、血色病、胰腺囊性纤维及胰腺切除等。有研究表明,约60%的慢性胰腺炎患者会在5年内发展为糖尿病,男性、高龄、胰腺炎的病程及吸烟是其重要的危险因素。此外,高钙、肥胖、家族史、饮酒等2型糖尿病的诱因也与3C型糖尿病的发病密切相关。胰腺受损时,既能引起腺泡钙化、腺管扩张等外分泌腺受损,同时也不可避免地引起胰岛细胞受损,引起胰岛素、胰多肽、胰高糖素分泌紊乱。因此,专家共识推荐对有上述疾病的患者可进行每年的空腹静脉血糖和HbA1c的筛查,如有异常,可进一步行75g葡萄糖耐量试验明确有无糖尿病[2,3]。
3C型糖尿病目前常用的诊断标准是2013年由Ewald和Hardt提出的,主要标准(必须满足)为胰腺外分泌腺受损(通过单克隆粪弹性蛋白酶-1测试或直接检测);影像学提示胰腺组织形态学改变(EUS、MRI、CT);排除T1DM相关的自身免疫标志物。次要标准为胰多肽分泌不足、肠促胰素分泌受损、没有较强的胰岛素抵抗(HOMA-IR检测)、胰岛β细胞功能受损(HOMA-IR或血糖/C肽比值检测)、血清脂溶性维生素浓度降低。腹部MRI是诊断胰腺疾病如胰腺炎和胰腺癌等的优选检查方法,腹部CT也具有较高的敏感性[4]。但由于部分患者可能无明显胰腺外分泌功能不足的临床表现如腹痛、脂肪泄等,仅由于血糖升高就诊。因此在临床工作中,3C型糖尿病易被漏诊和误诊。
与其他类型糖尿病患者一样,生活方式干预是3C型糖尿病的治疗的基本措施。建议每周至少150分钟的中等强度运动以增强胰岛素敏感性。营养治疗的主要目的是预防或治疗营养不良,控制脂肪泻症状,以及尽量减少进餐引起的高血糖。建议患者戒酒尤其是酒精所致胰腺炎的患者,因为酒精不仅会加速胰腺的外分泌功能损伤,还可影响肝脏的糖生成引起低血糖。有脂溶性维生素缺乏的患者应及时补充维生素如维生素A、D等。补充胰酶制剂也非常重要,可帮助患者改善营养物质和脂溶性维生素的吸收、肠促胰岛素分泌,最终改善血糖控制[5]。
如对于慢性胰腺病程短,血糖不太高(HbA1c<8.0%)、胰岛素抵抗的糖尿病患者,可使用二甲双胍、胰岛素促泌剂、噻唑烷二酮类、α-糖苷酶抑制剂等药物。但需要注意药物的不良反应。二甲双胍和α-糖苷酶抑制剂的胃肠道反应可能加重胰腺疾病患者的腹痛、腹泻。胰岛素促泌剂的低血糖风险高,因此建议使用短效的促泌剂减少低血糖风险。噻唑烷二酮类药物可能有水钠潴留、充血性心衰、骨折等风险。肠促胰岛素类药物(GLP-1受体激动剂或DPP-4抑制剂)可以改善胰岛素分泌,但是否可用于此类患者尚有争议,此类药物有引起药物性胰腺炎的风险。如应用GLP-1受体激动剂或DPP-4抑制剂,建议密切随访。对于慢性胰腺炎病程长且胰岛功能差的患者、急性胰腺炎的患者、胰腺癌、胰腺术后、囊性纤维化的患者,口服药物难以控制血糖的患者,均建议使用胰岛素治疗。与其他类型的糖尿病患者相比,此类患者需要的胰岛素剂量可能更小,睡前使用10U或0.2U/kg的基础胰岛素起始,联合三餐前的短效或速效胰岛素。在使用胰岛素后,应严密监测患者的血糖,避免血糖波动和低血糖。
(病例供稿:骆梓恒医生 广东医科大学附属医院内分泌代谢科)
参考文献
[1] Vonderau JS, Desai CS. Type 3c: Understanding pancreatogenic diabetes. JAAPA. 2022;35(11):20-24.
[2] Hart PA, Bellin MD, Andersen DK, et al. Type 3c (pancreatogenic) diabetes mellitus secondary to chronic pancreatitis and pancreatic cancer. Lancet Gastroenterol Hepatol. 2016;1(3):226-237.
[3] Bhattamisra SK, Siang TC, Rong CY, et al. Type-3c Diabetes Mellitus, Diabetes of Exocrine Pancreas - An Update. Curr Diabetes Rev. 2019;15(5):382-394.
[4] Ewald N, Hardt PD. Diagnosis and treatment of diabetes mellitus in chronic pancreatitis. World J Gastroenterol. 2013;19(42):7276-7281.
[5] Duggan SN, Ewald N, Kelleher L, Griffin O, Gibney J, Conlon KC. The nutritional management of type 3c (pancreatogenic) diabetes in chronic pancreatitis.Eur J Clin Nutr. 2017;71(1):3-8.
[6] Seguí Díaz M, Pérez Unanua MP, Peral Martínez I, López Serrano A, Aguirre Rodríguez JC; Pertenecientes al Grupo de Diabetes de la SEMERGEN. La diabetes tipo 3c. Abordaje desde el médico del primer nivel [Type 3 c diabetes: Approach from the first level doctor].Semergen. 2023;49(8):102074.
[7] Milani I, Guarisco G, Chinucci M, Gaita C, Leonetti F, Capoccia D. The Challenge of Type 3c Diabetes: From Accurate Diagnosis to Effective Treatment. JCEM Case Rep. 2025;3(7):luaf109. Published 2025 May 21. 2 comments











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言