长效基础胰岛素周制剂的问世具有划时代意义,在确保降糖疗效和安全性同时,显著减轻注射负担,为2型糖尿病(T2DM)患者提供更多治疗选择。目前,全球首个胰岛素周制剂依柯胰岛素已被纳入国家医保目录,越来越多医生和患者更倾向于将基础胰岛素日制剂转换为周制剂。如何让患者有更好的转换获益,请您一起来看看中国专家指导建议如何推荐。
一、中国专家建议:依柯胰岛素转换方法因人而异,临床应综合考量
目前,依柯胰岛素已得到多部国内外指南/共识推荐用于T2DM患者临床治疗[1-4]。2025年发布的《基础胰岛素周制剂依柯胰岛素治疗2型糖尿病临床应用专家指导建议》(以下简称《指导建议》)为临床医生合理、规范使用依柯胰岛素提供重要指导[2]。其中,对于已使用基础胰岛素日制剂治疗的患者,依柯胰岛素转换方法可分两种情况(图1)[2]:
1、空腹血糖(FPG)已达标、有减少注射次数需求者:
推荐起始剂量为既往每日基础胰岛素总剂量×7,从第2周开始个体化剂量调整。
2、FPG不达标者:
推荐第1周以既往每日基础胰岛素总剂量×7起始,并在首次注射时一次性增加50%的额外剂量。第2周无需加用额外剂量,第3周起进行剂量调整。
也可根据患者个体情况(如低血糖风险、当前血糖与控制目标间差值)调整依柯胰岛素的转换剂量。
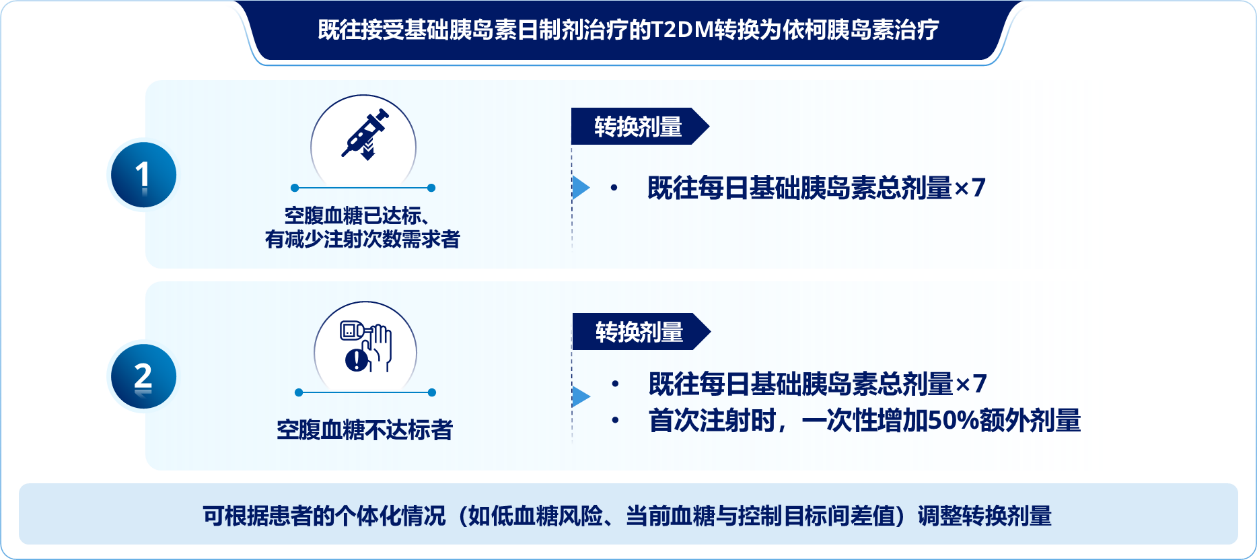
图1. 依柯胰岛素的转换治疗方案
二、首针1.5倍剂量:从药理到循证一致支持,依柯胰岛素获益更佳
对于FPG不达标的T2DM患者,转换依柯胰岛素治疗时,《指导建议》明确推荐首针1.5倍剂量,与药品说明书一致[5]。为帮助医生更好理解并运用这种转换方法,下面重点阐述首针1.5倍剂量的由来与获益。
01、有理:长效机制及药理学特点,为转换首针1.5倍剂量提供理论支持
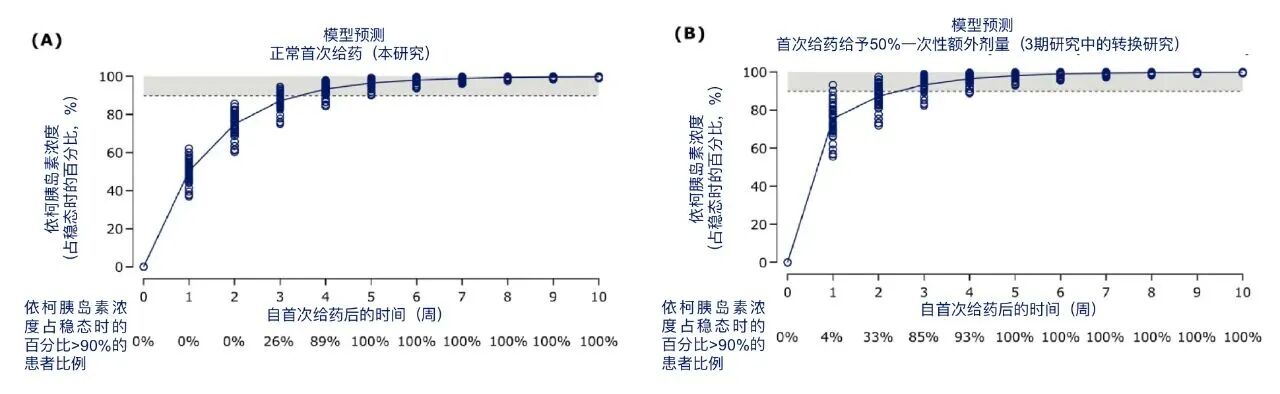
依柯胰岛素半衰期长达196小时[6],经皮下注射后吸收入血,与白蛋白强效可逆性结合,形成无活性的白蛋白结合储库,并从储库中缓慢、持续释放,如“涓涓细流”般作用于靶器官和组织。药代动力学研究显示,首次给药未给予一次性额外剂量时,依柯胰岛素2~4周后达临床稳态,首次给药给予50%一次性额外剂量时,依柯胰岛素可更快(2~3周)达临床稳态(图2)[6]。这为转换首针1.5倍剂量提供了理论依据。
02、有据:ONWARDS 2、4研究证实,首针1.5倍剂量带来多重循证获益
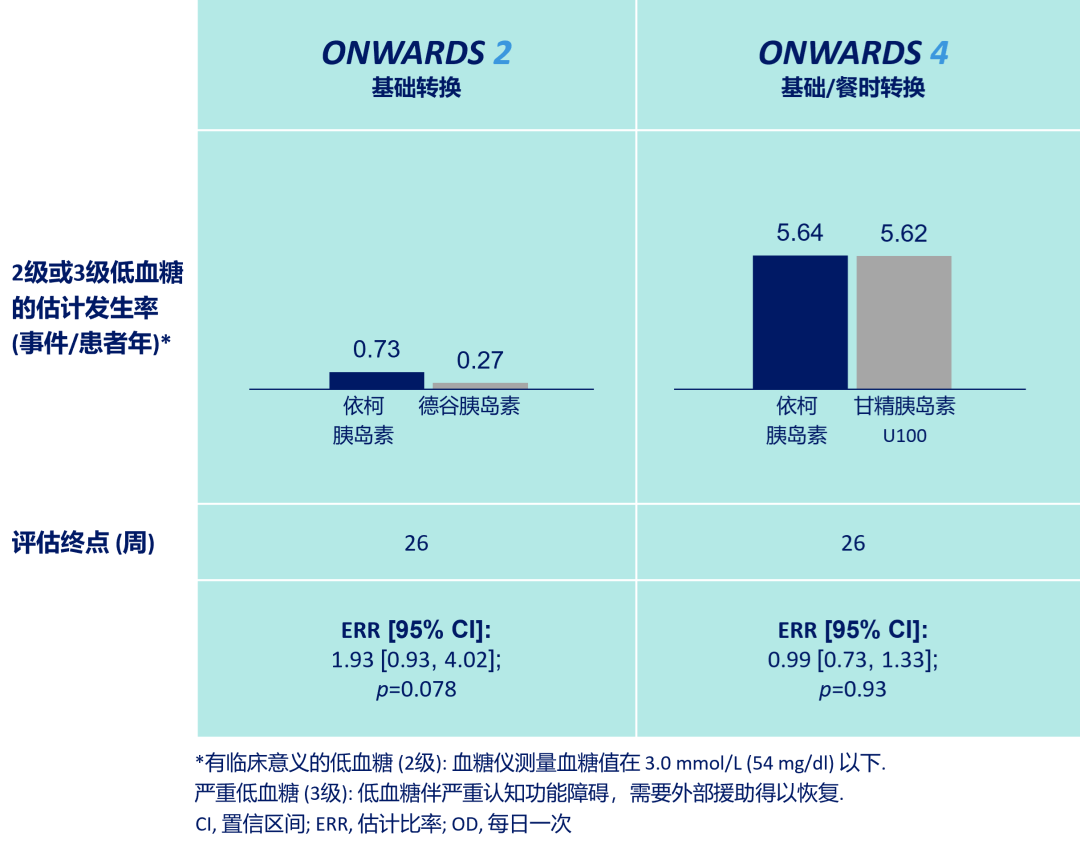
ONWARDS 2、4研究均采用了首针1.5倍的转换剂量[7,8]。结果显示,既往使用基础胰岛素的T2DM患者,转换为依柯胰岛素治疗(采用首针1.5倍剂量),相较于基础胰岛素日制剂在降低糖化血红蛋白(HbA1c)方面相似或更优(图3),HbA1c达标率和安全达标率均相似或显著更高(图4、图5)[7,8]。
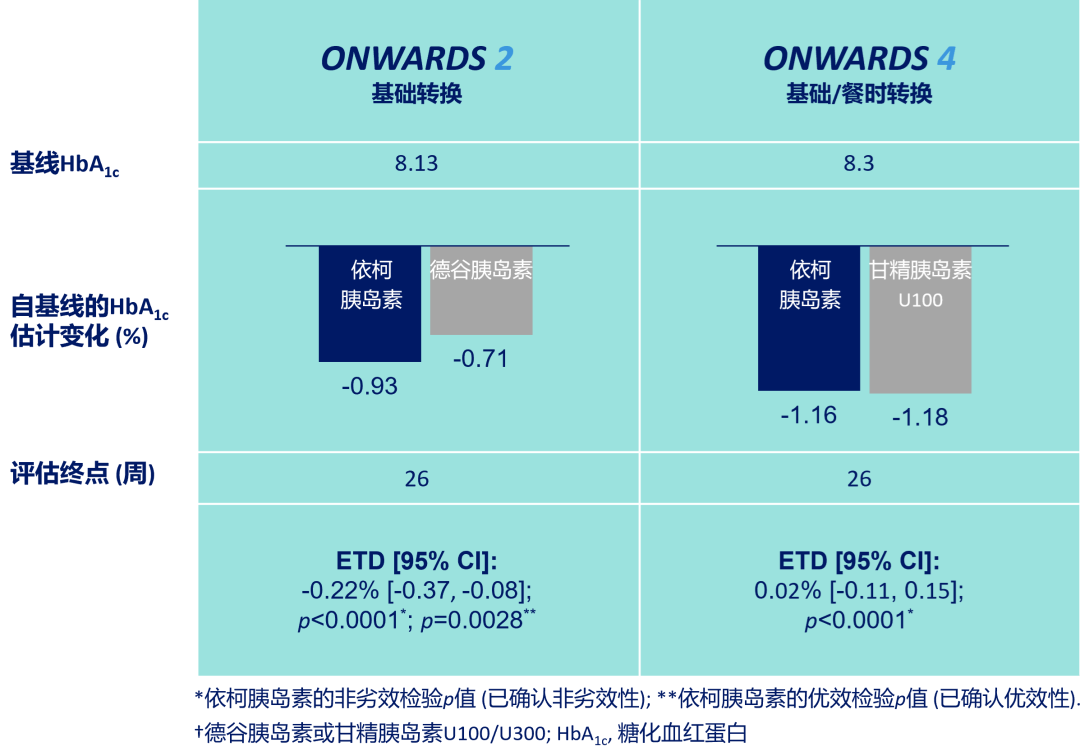
图3. ONWARDS 2、4研究:HbA1c变化
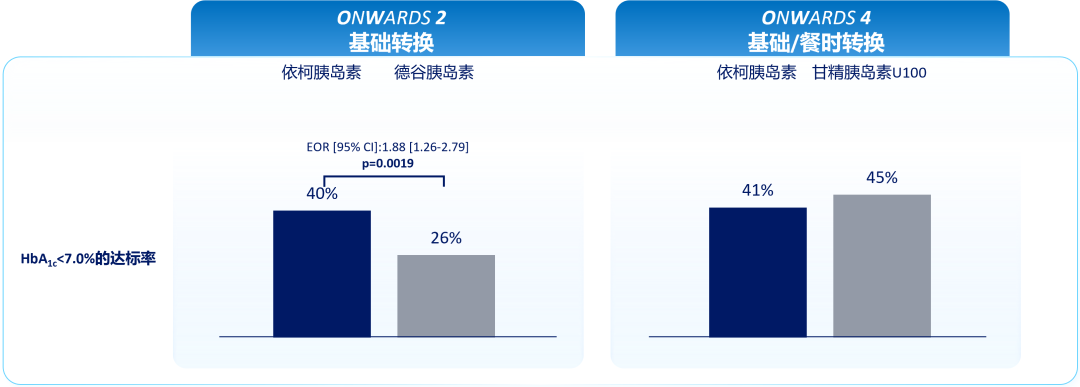
图4. ONWARDS 2、4研究:HbA1c达标率
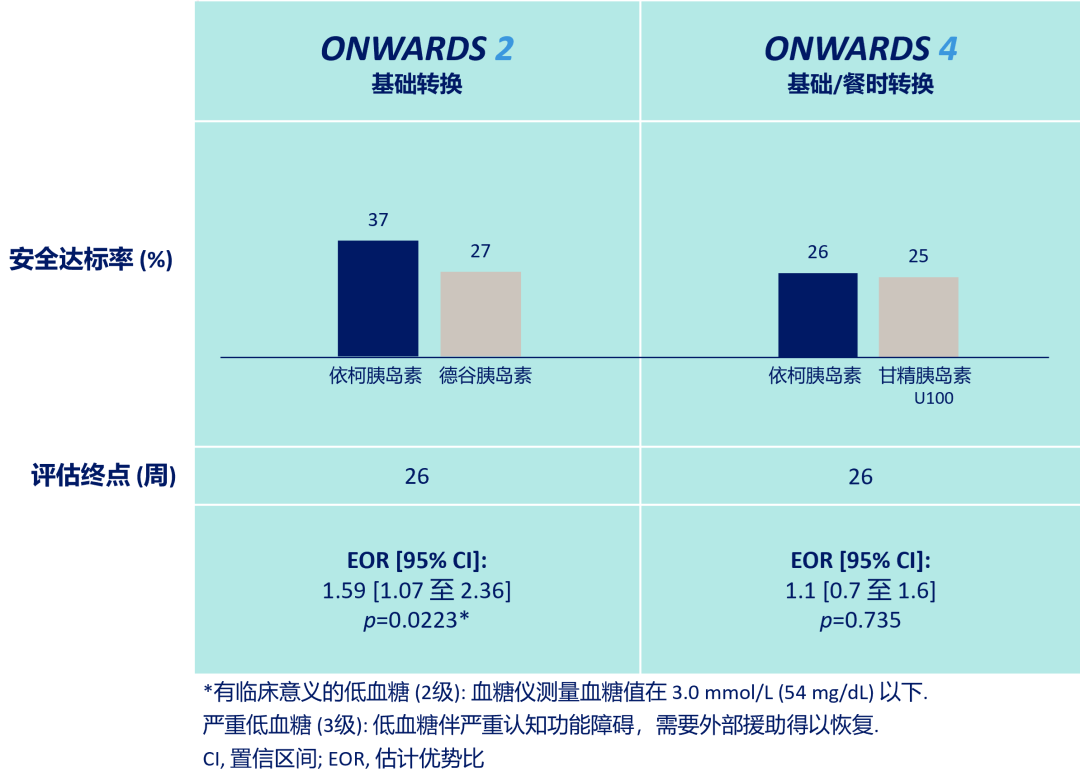
图5. ONWARDS 2、4研究:HbA1c安全达标率
进一步基于ONWARDS 2、4数据的药代动力学/药效学(PK/PD)建模分析发现,与未一次性增加50%额外剂量相比,采用首针1.5倍剂量患者能够更迅速改善血糖控制,表现为在转换治疗后头1~2周的早餐前自我血糖监测(SMBG)FPG降低更快(图6)[9]。
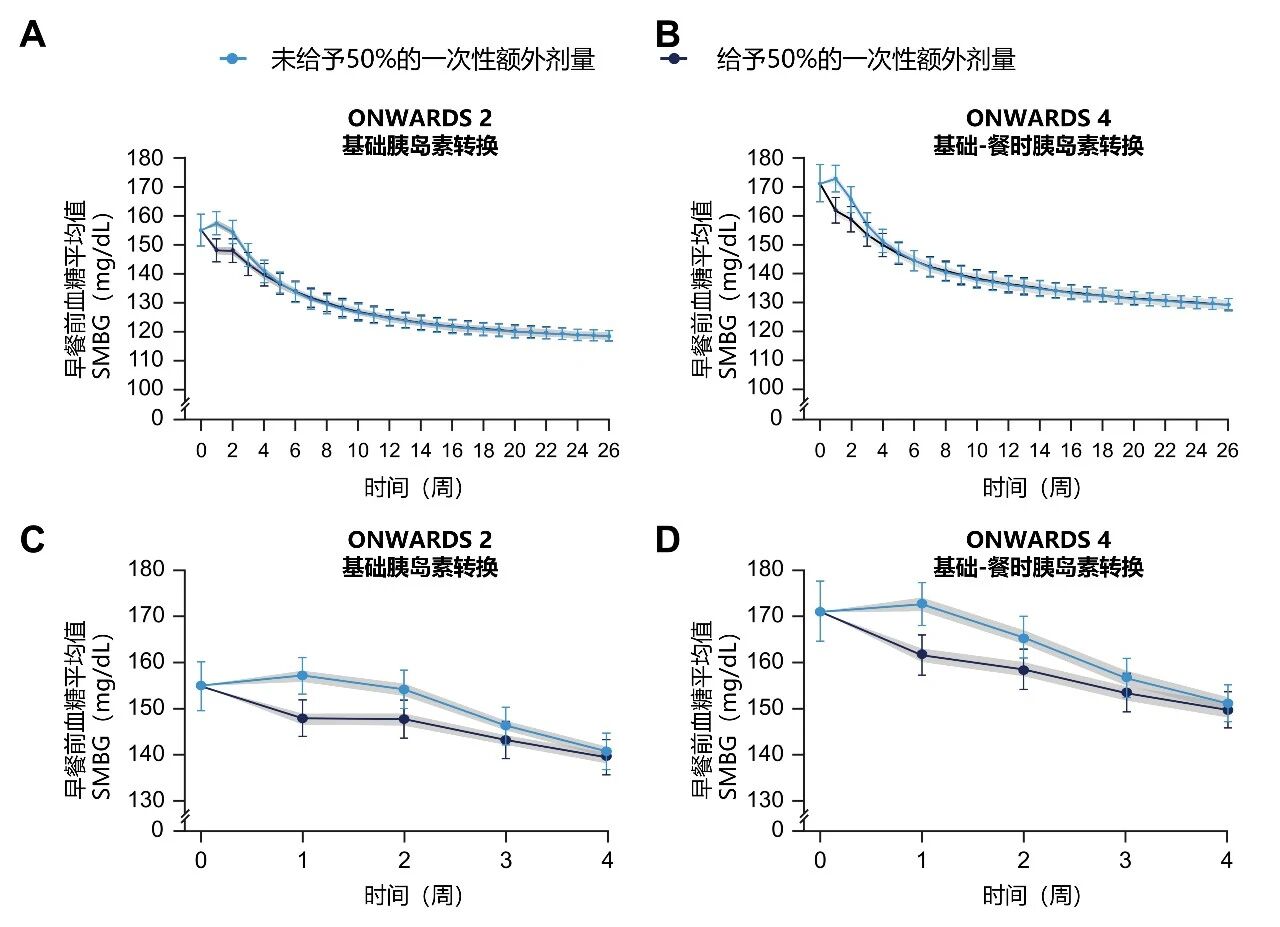
图6. PK/PD模型预测:首针1.5倍剂量在转换初期更迅速改善FPG
综上所述,T2DM患者从基础胰岛素转换为依柯胰岛素治疗,采用首针1.5倍剂量,有助于减少转换初期血糖波动,更快实现血糖控制,安全达标率高。SMBG血糖值的快速改善,也有助于增强患者治疗信心,进一步提升依从性。
03、释疑:首针1.5倍剂量安全性良好,不增加低血糖风险
PK/PD模型预测分析发现,与未一次性增加50%额外剂量相比,采用首针1.5倍剂量患者有临床意义低血糖的发生风险并未增加(图7)[9]。
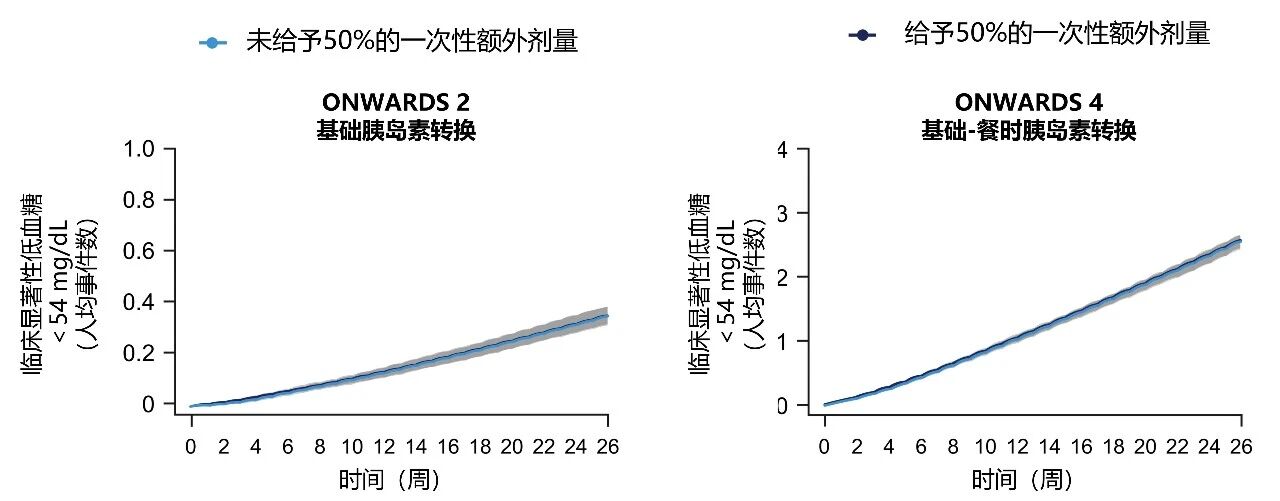
图7. PK/PD模型预测:首针1.5倍剂量不增加低血糖风险
ONWARDS 2、4研究证实,已使用胰岛素的T2DM患者转换为依柯胰岛素治疗,有临床意义的低血糖或严重低血糖发生率与基础胰岛素日制剂相似(图8)[7,8];持续葡萄糖监测(CGM)显示葡萄糖低于目标范围时间(TBR),包括TBR<3.9 mmol/L和TBR<3.0 mmol/L均低于推荐目标4%和1%[10]。以上证据一致支持,依柯胰岛素转换治疗时首针1.5倍剂量策略是安全的。
依柯胰岛素良好的安全性与其白蛋白结合储库的独特延长作用机制密不可分。值得注意的是,所有在储库中与白蛋白结合的依柯胰岛素并无活性,仅少量释放到循环中的游离药物才具有活性。因此,即使依柯胰岛素一次注射一周剂量,与日制剂相比也并未增加低血糖风险。转换首针1.5倍剂量可更快达到临床稳态,从而实现更平稳控糖,无论从临床证据还是作用机制均支持其良好的安全性。
三、注意事项:加强血糖监测,制定个体化转换策略
01、血糖监测
《指导建议》提出,在依柯胰岛素转换治疗期间及随后几周内需密切监测血糖水平。CGM可提供更全面的血糖信息,尤其适用于血糖波动幅度大、出现无法解释的高血糖或反复低血糖者[2]。
02、个体化考量
临床实践中,T2DM患者从基础胰岛素日制剂转换为依柯胰岛素时,是否需要给予50%一次性额外剂量,还需结合个体情况综合考量,包括基线HbA1c水平、对低血糖的认知和处理能力等。
四、结语
依柯胰岛素转换治疗时,一次性增加50%额外剂量,可更快达到药物稳态,从而更迅速改善血糖控制。药理学及临床研究已充分证实这种策略的临床获益与安全性,真的能更快实现血糖达标!
参考文献
1. 中华医学会糖尿病学分会. 中华糖尿病杂志. 2025; 17(1): 16-139.
2.《基础胰岛素周制剂依柯胰岛素治疗2型糖尿病临床应用专家指导建议》专家组. 中华糖尿病杂志. 2025; 17(9): 1110-1116.
3. Philis-Tsimikas A, et al. Drugs. 2025; 85(10): 1253-1268.
4. 新疆医学会糖尿病学专业委员会. 中华糖尿病杂志. 2025; 17(11): 1410-1426.
5. 依柯胰岛素注射液说明书(2025年1月24日版).
6. Nishimura E, et al. BMJ Open Diabetes Res Care. 2021; 9(1): e002301.
7. Philis-Tsimikas A, et al. Lancet Diabetes Endocrinol. 2023; 11(6): 414-425. ONWARDS 2
8. Mathieu C, et al. Lancet. 2023; 401(10392): 1929-1940. ONWARDS 4
9. Lingvay I, et al. Endocrine Practice. 2025; 31(2): 147-151.
10. Bajaj HS, et al. Diabetes Care. 2024; 47(4): 729-738. 2 comments
一、中国专家建议:依柯胰岛素转换方法因人而异,临床应综合考量
目前,依柯胰岛素已得到多部国内外指南/共识推荐用于T2DM患者临床治疗[1-4]。2025年发布的《基础胰岛素周制剂依柯胰岛素治疗2型糖尿病临床应用专家指导建议》(以下简称《指导建议》)为临床医生合理、规范使用依柯胰岛素提供重要指导[2]。其中,对于已使用基础胰岛素日制剂治疗的患者,依柯胰岛素转换方法可分两种情况(图1)[2]:
1、空腹血糖(FPG)已达标、有减少注射次数需求者:
推荐起始剂量为既往每日基础胰岛素总剂量×7,从第2周开始个体化剂量调整。
2、FPG不达标者:
推荐第1周以既往每日基础胰岛素总剂量×7起始,并在首次注射时一次性增加50%的额外剂量。第2周无需加用额外剂量,第3周起进行剂量调整。
也可根据患者个体情况(如低血糖风险、当前血糖与控制目标间差值)调整依柯胰岛素的转换剂量。

图1. 依柯胰岛素的转换治疗方案
二、首针1.5倍剂量:从药理到循证一致支持,依柯胰岛素获益更佳
对于FPG不达标的T2DM患者,转换依柯胰岛素治疗时,《指导建议》明确推荐首针1.5倍剂量,与药品说明书一致[5]。为帮助医生更好理解并运用这种转换方法,下面重点阐述首针1.5倍剂量的由来与获益。
01、有理:长效机制及药理学特点,为转换首针1.5倍剂量提供理论支持
依柯胰岛素半衰期长达196小时[6],经皮下注射后吸收入血,与白蛋白强效可逆性结合,形成无活性的白蛋白结合储库,并从储库中缓慢、持续释放,如“涓涓细流”般作用于靶器官和组织。药代动力学研究显示,首次给药未给予一次性额外剂量时,依柯胰岛素2~4周后达临床稳态,首次给药给予50%一次性额外剂量时,依柯胰岛素可更快(2~3周)达临床稳态(图2)[6]。这为转换首针1.5倍剂量提供了理论依据。
02、有据:ONWARDS 2、4研究证实,首针1.5倍剂量带来多重循证获益
ONWARDS 2、4研究均采用了首针1.5倍的转换剂量[7,8]。结果显示,既往使用基础胰岛素的T2DM患者,转换为依柯胰岛素治疗(采用首针1.5倍剂量),相较于基础胰岛素日制剂在降低糖化血红蛋白(HbA1c)方面相似或更优(图3),HbA1c达标率和安全达标率均相似或显著更高(图4、图5)[7,8]。

图3. ONWARDS 2、4研究:HbA1c变化

图4. ONWARDS 2、4研究:HbA1c达标率

图5. ONWARDS 2、4研究:HbA1c安全达标率
进一步基于ONWARDS 2、4数据的药代动力学/药效学(PK/PD)建模分析发现,与未一次性增加50%额外剂量相比,采用首针1.5倍剂量患者能够更迅速改善血糖控制,表现为在转换治疗后头1~2周的早餐前自我血糖监测(SMBG)FPG降低更快(图6)[9]。

图6. PK/PD模型预测:首针1.5倍剂量在转换初期更迅速改善FPG
综上所述,T2DM患者从基础胰岛素转换为依柯胰岛素治疗,采用首针1.5倍剂量,有助于减少转换初期血糖波动,更快实现血糖控制,安全达标率高。SMBG血糖值的快速改善,也有助于增强患者治疗信心,进一步提升依从性。
03、释疑:首针1.5倍剂量安全性良好,不增加低血糖风险
PK/PD模型预测分析发现,与未一次性增加50%额外剂量相比,采用首针1.5倍剂量患者有临床意义低血糖的发生风险并未增加(图7)[9]。

图7. PK/PD模型预测:首针1.5倍剂量不增加低血糖风险
ONWARDS 2、4研究证实,已使用胰岛素的T2DM患者转换为依柯胰岛素治疗,有临床意义的低血糖或严重低血糖发生率与基础胰岛素日制剂相似(图8)[7,8];持续葡萄糖监测(CGM)显示葡萄糖低于目标范围时间(TBR),包括TBR<3.9 mmol/L和TBR<3.0 mmol/L均低于推荐目标4%和1%[10]。以上证据一致支持,依柯胰岛素转换治疗时首针1.5倍剂量策略是安全的。
依柯胰岛素良好的安全性与其白蛋白结合储库的独特延长作用机制密不可分。值得注意的是,所有在储库中与白蛋白结合的依柯胰岛素并无活性,仅少量释放到循环中的游离药物才具有活性。因此,即使依柯胰岛素一次注射一周剂量,与日制剂相比也并未增加低血糖风险。转换首针1.5倍剂量可更快达到临床稳态,从而实现更平稳控糖,无论从临床证据还是作用机制均支持其良好的安全性。
三、注意事项:加强血糖监测,制定个体化转换策略
01、血糖监测
《指导建议》提出,在依柯胰岛素转换治疗期间及随后几周内需密切监测血糖水平。CGM可提供更全面的血糖信息,尤其适用于血糖波动幅度大、出现无法解释的高血糖或反复低血糖者[2]。
02、个体化考量
临床实践中,T2DM患者从基础胰岛素日制剂转换为依柯胰岛素时,是否需要给予50%一次性额外剂量,还需结合个体情况综合考量,包括基线HbA1c水平、对低血糖的认知和处理能力等。
四、结语
依柯胰岛素转换治疗时,一次性增加50%额外剂量,可更快达到药物稳态,从而更迅速改善血糖控制。药理学及临床研究已充分证实这种策略的临床获益与安全性,真的能更快实现血糖达标!
参考文献
1. 中华医学会糖尿病学分会. 中华糖尿病杂志. 2025; 17(1): 16-139.
2.《基础胰岛素周制剂依柯胰岛素治疗2型糖尿病临床应用专家指导建议》专家组. 中华糖尿病杂志. 2025; 17(9): 1110-1116.
3. Philis-Tsimikas A, et al. Drugs. 2025; 85(10): 1253-1268.
4. 新疆医学会糖尿病学专业委员会. 中华糖尿病杂志. 2025; 17(11): 1410-1426.
5. 依柯胰岛素注射液说明书(2025年1月24日版).
6. Nishimura E, et al. BMJ Open Diabetes Res Care. 2021; 9(1): e002301.
7. Philis-Tsimikas A, et al. Lancet Diabetes Endocrinol. 2023; 11(6): 414-425. ONWARDS 2
8. Mathieu C, et al. Lancet. 2023; 401(10392): 1929-1940. ONWARDS 4
9. Lingvay I, et al. Endocrine Practice. 2025; 31(2): 147-151.
10. Bajaj HS, et al. Diabetes Care. 2024; 47(4): 729-738. 2 comments










 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言