
编者按
当前2型糖尿病(T2DM)治疗药物种类丰富,新型降糖药不断涌现,被证实降糖兼具心肾代谢等多重获益的药物越来越多。这种情况下,降糖老药如磺脲类药物是否仍有使用的必要?针对这一话题,第84届美国糖尿病协会科学年会(ADA2024)上,芝加哥大学慢性病研究和政策中心Elbert S. Huang博士和哈佛大学麻省总医院(MGH)糖尿病科主任Deborah J. Wexler博士展开了精彩辩论。尤需一提的是,Wexler博士也是GRADE试验执行委员会成员及其MGH中心的主要研究者。一起来看看两位专家各自表达了怎样的观点?
正方
磺脲类药物仍是治疗T2DM的有效药物

Huang博士先从临床证据开始,围绕两种不同治疗决策进行了阐述,并使用了GRADE试验数据。然后,他分享了在特殊人群中使用磺脲类药物的考虑。最后是关于成本问题——与糖尿病相关的医疗花费,使用成本效益框架展示临床决策中磺脲类药物的使用。他特别指出,如果考虑到全球人口以及在医疗保健和糖尿病方面的预算,对于是否继续使用磺脲类药物,答案是肯定的。
不同治疗决策的临床证据
Huang博士介绍了两种治疗决策,其中决策一是非常基本的决策,适用于资源匮乏、条件极其有限的环境,只能处方磺脲类药物或生活方式干预,无其他药物可用;决策二则是在资源丰富的环境中,在二甲双胍后确定正确的二线治疗方案。
英国糖尿病前瞻性研究(UKPDS)为决策一提供了临床证据。该研究发现,与常规血糖控制组相比,强化血糖控制组的T2DM患者HbA1c达标率更高[1]。其研究方案涉及当时可用的降糖药物,包括磺脲类、胰岛素及二甲双胍。将磺脲类药物作为强化控糖方案的一部分,随着时间推移,患者获得了更好的结局。实际上,UKPDS中发现的著名的“代谢记忆效应”就是其治疗方案的“产物”。在长达25年间,强化血糖控制组的临床结局改善更显著,包括微血管及心血管事件风险降低。所以,若要降低血糖水平,使用磺脲类药物比不使用更好。
GRADE试验则可为决策二提供临床证据。GRADE试验在接受二甲双胍治疗的T2DM患者中比较加用格列美脲、甘精胰岛素、利拉鲁肽或西格列汀治疗的效果[2]。对于大家关心的严重低血糖问题,在这项研究中较少见,但格列美脲组的发生率相对最高(2.2%)。另外,在微血管及大血管并发症的发生率和死亡率方面,各组之间没有观察到显著差异。
对糖尿病亚群的考虑
由于基线情况不同,不同人群的治疗可能存在异质性,因此临床决策也会有所不同。从糖尿病自然病史来看,低血糖发生率会随年龄增长而增加,老年人发生低血压、心血管疾病和死亡的风险也很高。而这会影响降糖药物的选择。
但当谈到糖尿病的精准医疗,不得不提一种特殊单基因糖尿病——HNF1A-MODY3。此类患者存在遗传缺陷,导致KATP通道持续开放,胰岛素无法正常分泌。而使用磺脲类药物治疗,则可增强KATP通道的非ATP依赖性关闭,进而促进胰岛素分泌。这是一个明显案例,根据精准医学,HNF1A-MODY3患者使用磺脲类药物是正确的做法。
不同降糖药物的成本和成本效益
过去20年,药物价格经历了巨大变化,胰岛素价格翻了3翻;与此同时,新型降糖药如GLP-1RA、DPP-4i相继问世。一项美国调查观察了中位产品全国平均药品获取成本,其中磺脲类药物每个月为4美元,GLP-1RA为706美元。老药与新药之间价格相差很大,包括与长效胰岛素、DPP-4i比较亦如此。在医疗成本预算有限情况下,使用磺脲类药物能够比新药治疗更多糖尿病患者。
使用成本效益分析作为一种整合数据可用于比较不同治疗的相对价值。以成本效益平面(图1)来表示,X轴代表结局,越往右越好;Y轴代表成本,越往下越低。因此,右下象限是最理想情况,代表某种治疗能够以较低成本改善结局;而左上象限是大家最不愿看到的,代表某种治疗不仅无法很好地改善结局,而且成本很高。此处需要关注的是左下象限,如果某种治疗在带来一定风险的同时,能够显著降低成本,是可以考虑使用的。而且,目前糖尿病治疗中的大多数疗法都处于这个象限。并非所有新疗法都具有成本效益,它们在改善健康的同时,花费可能是惊人的。有研究发现,作为UKPDS方案的一部分,使用胰岛素和磺脲类药物降糖非常经济有效。

图1. 成本效益分析平面
总结
磺脲类药物已成为降糖方案的一部分,为长期血糖控制带来益处,这是临床医生需要牢记的。基于GRADE研究,使用磺脲类药物作为二线药物,低血糖风险没有明显增加。对于一些特殊人群,应避免使用磺脲类药物,但也有一些亚群依赖磺脲类药物如HNF1A-MODY3患者。与胰岛素、GLP-1RA、SGLT2i相比,磺脲类药物的成本要低得多。作为二线治疗,如果我们不让“完美成为美好的敌人”,就可以选择伤害较小但节约成本的药物。从人口健康角度来看,磺脲类药物必须成为处方的一部分,否则许多患者将得不到治疗。
反方
我们需要停止使用磺脲类药物治疗T2DM

Wexler博士首先介绍了磺脲类药物的优缺点。它能降低HbA1c,且UKPDS证明长期降低并发症风险,且价格很便宜;缺点也很明显,如增加低血糖风险、增加体重、降低生活质量,且缺乏降糖外获益。Wexler博士提问,如果在一个完美世界,不考虑成本的话,大家会作何选择?虽然她也承认这不是我们生活的世界。她指出,并非所有磺脲类药物都一样,它们有不同的制剂,不同的作用时间,可能产生不同程度的危害。
磺脲类药物与其他降糖药相比如何?
ADOPT研究显示,在罗格列酮组、二甲双胍组和格列本脲组中,5年时单药治疗失败(定义为空腹血糖>180 mg/dl)的累积发生率分别为15%、21%和34%[3]。可见,格列本脲的治疗失败率最高。此外,该研究显示,格列本脲组的体重增加风险更高;低血糖发生率也更高,达39%,而二甲双胍组为12%,罗格列酮组为10%。从这项早期研究可见格列本脲表现不佳。
GRADE是一项比较有效性试验,比较了磺脲类药物相比现有其他疗法的效果,入选的是二甲双胍治疗的T2DM患者,HbA1c 6.8%~8.5%[2]。Wexler博士表示,这是相对健康的T2DM人群,平均年龄57岁,仅接受二甲双胍治疗,并被随机分配接受格列美脲、西格列汀、利拉鲁肽或甘精胰岛素治疗。结果显示,西格列汀组中进展至HbA1c≥7%的患者最多,格列美脲组次之,利拉鲁肽和甘精胰岛素的效果随时间推移最好。正如Albert所讲,四组之间差异很小。
深入研究GRADE数据时,还有几件事需要知道。比如,人们是否会随着时间推移而继续接受治疗?结果发现,格列美脲组的停药率和非研究方案用药率最高,23%的患者停用了格列美脲,主要是由于达到了主要或次要结局,在某种程度上是药物副作用所致。利拉鲁肽组也有23%的患者停药,主要是胃肠道不良反应所致。胰岛素在这个试验中表现最好。
低血糖及体重增加风险、患者满意度
不同人群的风险确实差异很大,患者报告结局中其他不良反应也有很大差异。正如Albert前文所讲,GRADE研究中严重低血糖的发生率,格列美脲组最高(图2)[2]。针对多项小型RCT研究的早期荟萃分析[4]比较了格列本脲与其他磺脲类药物,显示格列本脲可能有更高的低血糖风险。这项荟萃分析还研究了心血管和死亡风险,发现没有差异,体重结局也无差异。
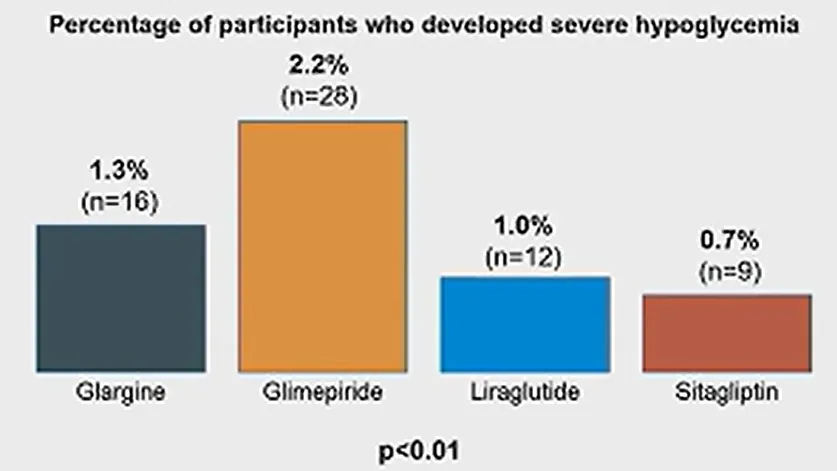
图2. GRADE:需要帮助的严重低血糖的发生率
一项丹麦研究观察了161例接受磺脲类药物治疗但发生严重低血糖而住院的T2DM患者,将其与该地区接受磺脲类药物治疗的16 865例背景人群进行比较[5]。在住院原因中,除了20%没有明显原因,其他主要是食物摄入减少但未降低药物剂量(35%)、脱水(17%)、感染(7%)、酗酒(6%)。研究还显示,住院患者中15%接受了格列本脲治疗,而背景人群中该比例仅8%。此外,住院患者平均HbA1c为6.2%,提示可能存在过度治疗,而这会大大增加低血糖风险。
事实上,在GRADE研究中,甘精胰岛素和格列美脲的体重增加(≥10%)风险相当。当观察糖尿病的复合结局(HbA1c>7.5%、体重增加≥5%、严重/复发性低血糖)时,格列美脲组的发生率最高,为40/100患者年,其次是甘精胰岛素(29/100患者年)、西格列汀(26/100患者年),然后是利拉鲁肽(19/100患者年)[6]。所以,格列美脲效果最差。
患者对治疗方案的感觉如何呢?GRADE有一项糖尿病痛苦子研究。从中可见,与利拉鲁肽组相比,西格列汀组和格列美脲组的糖尿病痛苦在1年时较高[7]。
心血管风险
从GRADE研究来看,格列美脲、甘精胰岛素和西格列汀的心血管安全性相当,利拉鲁肽有心血管益处。CARMELINA试验是一项心血管结局试验,证明利格列汀与安慰剂相比是安全的;CAROLINA是一项与之有相似入选标准的匹配试验,将利格列汀与格列美脲进行比较,也看到了相似结果。因此,格列美脲从心血管角度来看是安全的。
同样,磺脲类药物中可能存在异质性。一项法国早期小规模研究观察了因心肌梗死入院的T2DM患者,收集其药物治疗详细数据,并将入院前用药情况与住院结局进行分析[8]。当他们观察所有磺脲类药物以及格列本脲与格列齐特/格列美脲的差异时,患者特征非常相似。在未匹配组中,与格列齐特/格列美脲相比,格列本脲的住院结局发生率更高。
Wexler博士还展示了其同事开展的一项研究数据,表明磺脲类药物的心血管风险可能是变化的,即使在不同BMI范围内。较低BMI水平时,MACE风险稳定;随着BMI增加,MACE、心血管死亡和全因死亡的发生率增加。
如何正确使用磺脲类药物?
Wexler博士表示,她也会选择使用磺脲类药物,但有一些注意事项。比如,她会选择短效类药物,以最大限度减少低血糖风险;通常会选择格列美脲,因为它被证明有心血管安全性;使用最低有效剂量;不用于HbA1c<7%患者,以减少低血糖风险;不强制患者使用固定剂量,并告知患者进食减少时要降低剂量;用于CKD患者时会减量;尽量避免在老年患者和有严重低血糖史的患者中使用;避免用于肥胖患者。
她最后指出,磺脲类药物到底是去是留,这个问题无法回答。如果留下来使用,会有低血糖及体重增加等风险;而若不再使用,医疗成本会大大增加,甚至会远远超过2倍的支出。
参考文献:
1. UKPDS Group. Lancet. 1998; 352(9131): 854-865.
2. GRADE Study Research Group, et al. N Engl J Med. 2022; 387(12): 1063-1074.
3. Kahn SE, et al. N Engl J Med. 2006; 355(23): 2427-2443.
4. Gangji AS, et al. Diabetes Care. 2007; 30(2): 389-394.
5. Pilemann-Lyberg S, et al. Diabetes Res Clin Pract. 2015; 110(2): 202-207.
6. Kirkman MS, et al. Diabetes Care. 2024; 47(4): 594-602.
7. Gonzalez JS, et al. Diabetes Care. 2024; 47(4): 610-619.
8. Zeller M, et al. J Clin Endocrinol Metab. 2010 Nov;95(11):4993-5002.
声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。










 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言