脂质代谢与糖代谢密切相关,脂肪组织的胰岛素敏感性受损,即脂肪胰岛素抵抗(Adipo-IR),可抑制胰岛素依赖的脂肪生成和抗脂解作用,导致过量的游离脂肪酸输送到其他组织,加重肝脏和肌肉的异位脂肪沉积和胰岛素抵抗[1]。Adipo-IR被认为是非酒精性脂肪性肝病(NAFLD)的主要促发因素,通过“脂毒性”诱导肝脏胰岛素抵抗[2-5]。Adipo-IR已被证明与多种代谢性疾病相关,包括糖尿病、高血压、高尿酸血症、主动脉瓣钙化、血脂异常、多囊卵巢综合征和NAFLD等。既往有研究表明,NAFLD的危险因素和结局可能因性别而异,Adipo-IR的严重程度也存在性别差异[6-7]。虽然Adipo-IR与NAFLD之间的关系已得到证实,但尚未有研究探讨这个关系是否存在性别差异的交互作用。近日,首都医科大学附属北京朝阳医院王广教授团队在Biology of Sex Differences杂志(IF=7.9)发表了一项最新研究成果,首次探讨了Adipo-IR对NAFLD影响的性别差异[8]。韦莹博士和刘佳教授为文章第一作者,王广教授和王莹教授为共同通讯作者。


王广 教授
首都医科大学附属北京朝阳医院
该研究纳入在北京朝阳医院进行健康体检的5586例非糖尿病人群,由空腹胰岛素和游离脂肪酸的乘积计算脂肪组织胰岛素抵抗指数(Adipo-IR指数)[9]。在校正年龄、体重指数、估算肾小球滤过率、空腹血糖、高血压、高尿酸血症的混杂因素后,进行分层logistic回归分析。
结果显示,Adipo-IR与NAFLD呈正相关关系,这种相关性在不同性别(P=0.01)和是否存在高脂血症(P=0.02)的人群中强度不一。
其中,在合并高脂血症的女性中,log-Adipo-IR每增加1个单位,NAFLD患病风险增加385%(OR=4.85,95%CI: 3.54 ~ 6.73,P<0.001)(图1)。在血脂正常的男性、合并高脂血症的男性、血脂正常的女性中,NAFLD患病风险分别增加131%(OR=2.31,95%CI: 1.74 ~ 3.11,P<0.001)、216%(OR=3.16,95%CI: 2.56 ~ 3.93,P<0.001)、181%(OR=2.81,95%CI: 1.88 ~ 4.28,P<0.001)(图1)。
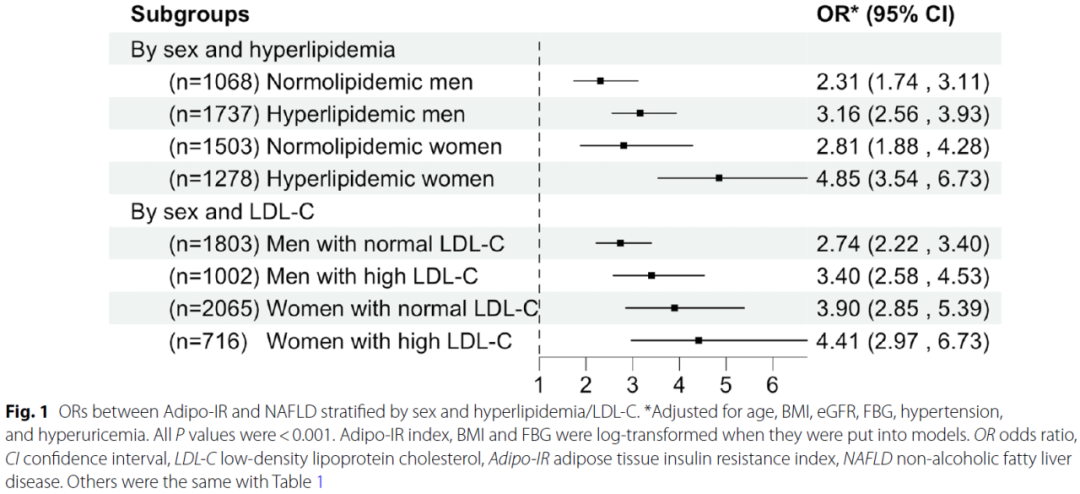
图1. Adipo-IR预测NAFLD的OR值(根据性别和高脂血症分层)
同样地,与年龄<50岁的女性相比,Adipo-IR与NAFLD的正相关关系在年龄≥50岁的女性中也更为显著。具体来说,log-Adipo-IR每增加1个单位,≥50岁的高脂血症的女性患NAFLD的风险增加474%(OR=5.74,95%CI: 3.82 ~ 8.87,P<0.001)(图2)。
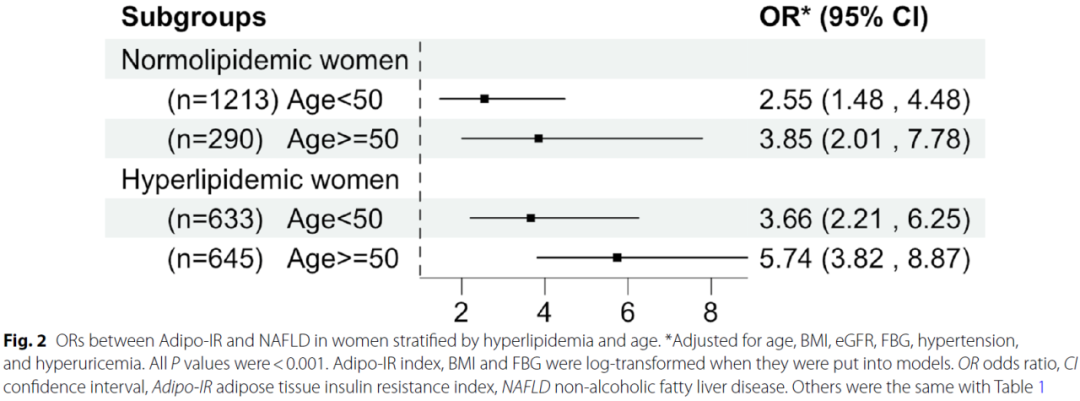
图2. 女性中Adipo-IR预测NAFLD的OR值(根据高脂血症和年龄分层)
该研究结果表明,在校正危险因素后,NAFLD患病率随着Adipo-IR增加而显著上升,并且这种正相关性存在性别差异,女性中更为显著,尤其是在高脂血症或年龄≥50岁的女性中,这意味着针对Adipo-IR的治疗可能对这些人群作用更为显著。鉴于全球NAFLD患病率不断上升,该研究将有助于评估哪些人群从减轻Adipo-IR的干预措施中获益最大。适当考虑性别、年龄、血脂和Adipo-IR等因素,将有助于更好地了解NAFLD的风险和治疗。
参考文献
[1] Delarue J, Magnan C. Free fatty acids and insulin resistance. Curr Opin Clin Nutr Metab Care. Mar 2007; 10(2): 142-148.
[2] Armstrong MJ, Hazlehurst JM, Hull D, et al. Abdominal subcutaneous adipose tissue insulin resistance and lipolysis in patients with non-alcoholic steatohepatitis. Diabetes Obes Metab. Jul 2014; 16(7): 651-660.
[3] Lomonaco R, Ortiz-Lopez C, Orsak B, et al. Effect of adipose tissue insulin resistance on metabolic parameters and liver histology in obese patients with nonalcoholic fatty liver disease. Hepatology. May 2012; 55(5): 1389-1397.
[4] Guerra S, Mocciaro G, Gastaldelli A. Adipose tissue insulin resistance and lipidome alterations as the characterizing factors of non-alcoholic steatohepatitis. Eur J Clin Invest. Mar 2022; 52(3): e13695.
[5] Cusi K. Role of obesity and lipotoxicity in the development of nonalcoholic steatohepatitis: pathophysiology and clinical implications. Gastroenterology. Apr 2012; 142(4): 711-725. e6.
[6] Lonardo A, Nascimbeni F, Ballestri S, et al. Sex Differences in Nonalcoholic Fatty Liver Disease: State of the Art and Identification of Research Gaps. Hepatology. Oct 2019; 70(4): 1457-1469.
[7] Morán-Costoya A, Proenza AM, Gianotti M, et al. Sex Differences in Nonalcoholic Fatty Liver Disease: Estrogen Influence on the Liver-Adipose Tissue Crosstalk. Antioxid Redox Signal. Sep 20 2021; 35(9): 753-774.
[8] Wei Y, Liu J, Wang G, Wang Y. Sex differences in the association between adipose insulin resistance and non-alcoholic fatty liver disease in Chinese adults. Biol Sex Differ. Oct 9 2023; 14(1): 69.
[9] Gastaldelli A, Harrison SA, Belfort-Aguilar R, et al. Importance of changes in adipose tissue insulin resistance to histological response during thiazolidinedione treatment of patients with nonalcoholic steatohepatitis. Hepatology. Oct 2009; 50(4): 1087-1093.
声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言