编者按:数据显示,我国糖尿病患者人数已高达约2.33亿,但血糖达标率却长期徘徊在低位[1-2]。这背后,是无数患者每日与血糖波动的艰辛博弈。血糖为何总是“控不好”?面对这场关乎国民健康的持久战,我们迫切需要跳出传统框架,寻找新答案。
本期河北医科大学第二医院张力辉教授和北京大学第三医院洪天配教授将深入剖析我国2型糖尿病(T2DM)血糖管理的现实困局,溯源血糖失控的核心根源,并围绕国家政策指导、治疗理念升级、智能技术创新、生活方式干预,探索更适合中国人群的破局路径,助力推动糖尿病管理从“粗放控糖”迈向“精准稳糖”。

冰山之下
2.33亿患者背后的双重困局
我国糖尿病人群基数庞大,患病率持续攀升。根据国家层面的最新流行病学调查数据,2023年我国糖尿病患病人数已达2.33亿,与2005年相比,年龄标准化患病率(ASR)由7.53%升至13.7%,增长了近50%;预计到2050年,全国糖尿病患病率将达到29.1%[1]。疾病负担日益沉重,防控形势严峻。
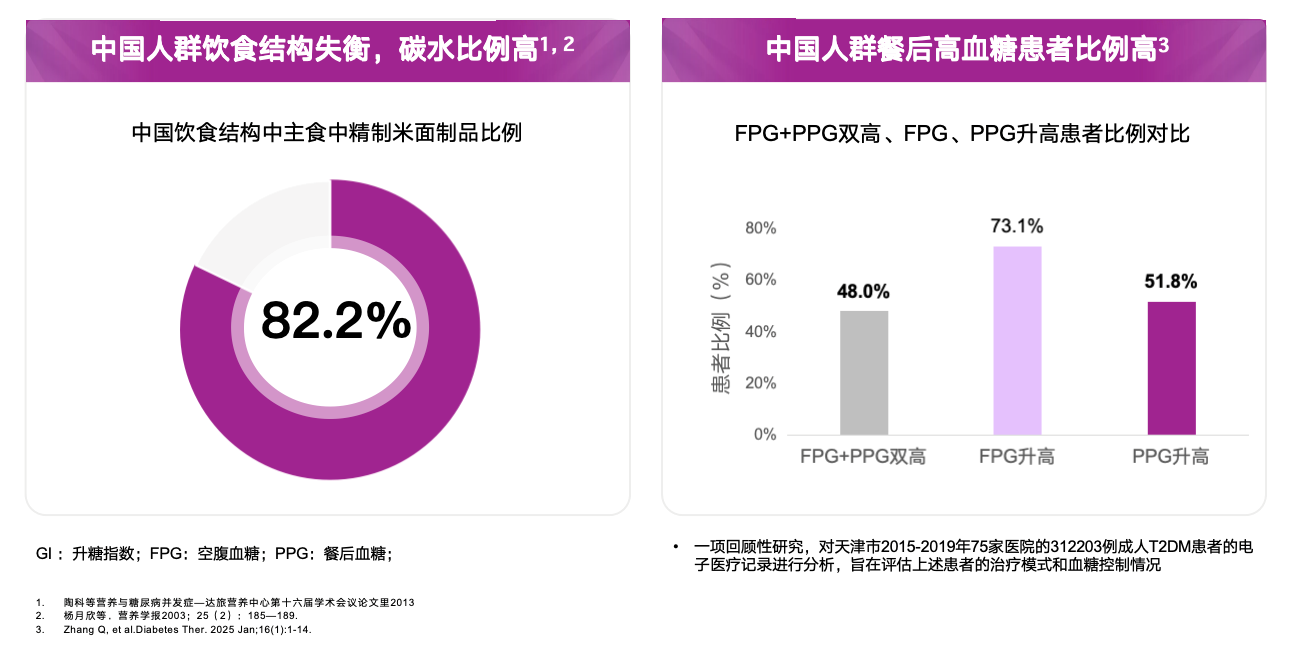
然而,与此形成鲜明对比的是血糖达标率仍显不足。真实世界研究iCaReMe China于2023年7月至2024年3月共纳入了来自中国60家医院的9000例T2DM患者,结果显示HbA1c达标率仅为36.5%,综合达标率(血糖、血压、血脂)不足10%[2]。同时,在口服药(OADs)治疗人群中,餐后血糖(PPG)不达标比例更高,即便采用三种OADs降糖治疗,仍有约50%的患者存在空腹血糖(FPG)和餐后血糖(PPG)双高[3-4]。

在“患病率高”与“达标率低”的双重困局叠加之下,糖尿病相关并发症负担愈发沉重。多项基于我国人群的研究显示,我国糖尿病肾病患病率达32.6%,已成为慢性肾病的首要病因;糖尿病视网膜病变患病率为16.3%,其中威胁视力的病变占3.2%;约67.5%的T2DM患者处于心血管极高危状态[5-7]。并发症不仅严重威胁患者生命健康,也进一步加剧了医疗资源消耗与社会经济负担。
追根溯源
从中国人群特征到疾病管理缺口的系统反思
为何我国T2DM管理面临如此严峻的挑战?答案既隐藏在中国人群的特征,也折射出疾病管理体系的关键环节的“短板”。
饮食结构埋下“餐后高血糖”伏笔。我国以精制谷物为主的膳食结构特征显著,T2DM患者主食中精制米面制品占比高达82.2%[8]。常见米面制品多属于高升糖指数(GI>80)的碳水化合物,导致PPG的升高幅度更大[9-10]。餐后高血糖不仅是整体达标率不足的重要原因,也是血糖波动加剧的核心因素;而血糖波动对于糖尿病慢性并发症的危害甚至比持续性高血糖更为严重[11-12]。
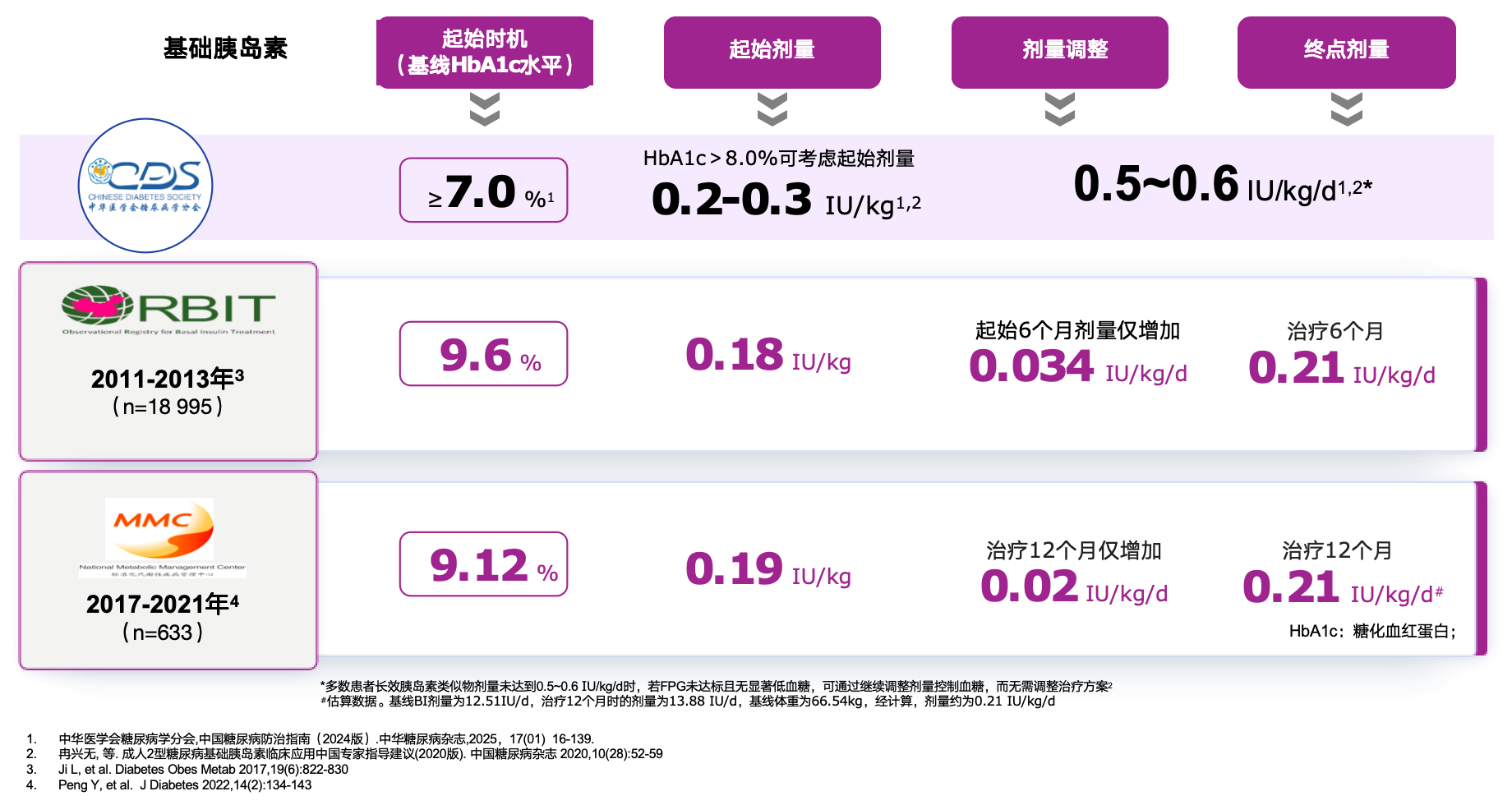
用药不规范:胰岛素启动晚、创新药应用不足。尽管近10年来,胰岛素起始时机有所前移,起始治疗时平均HbA1c水平已由2011-2013年的9.6%降至2017-2021年9.12%,但与指南推荐的“足量OADs3个月后HbA1c仍≥7.0%的患者应及时起始胰岛素治疗”仍有差距;同时,胰岛素起始剂量偏低(指南推荐基础胰岛素起始剂量为0.1~0.2 U/kg·d;HbA1c>8.0%者,可考虑0.2~0.3 U/kg·d)、后续调整幅度有限,仍有较大优化空间[13-15]。此外,我国新型降糖药物(如SGLT2i和GLP-1RA)整体使用率仍偏低[2]。
患者自我管理薄弱,血糖监测体系存短板。我国启动基础胰岛素治疗的T2DM患者平均自我血糖监测(SMBG)频率仅为3.19次/周,且随治疗时间延长呈下降趋势;主动上传SMBG及空腹血糖(FBG)数据的患者比例亦逐步减少[16-17]。与此同时,HbA1c和C肽检测仍存在传统检测周期长、即时检测稳定性和准确性欠佳以及不同机构间检测结果可比性不足等问题,从而影响管理连续性与精准决策。
并发症风险前移,疾病综合管理难度大。在高脂、高糖、高能量饮食,长期久坐与体力活动不足,以及睡眠异常等不良生活方式的持续影响下,我国超重/肥胖、心血管-肾脏-代谢(CKM)综合征等代谢性疾病长期高发,T2DM患者心血管和微血管并发症风险前移、负担加重,进一步加剧综合防控的复杂性与挑战性。
总之,多重因素相互叠加,共同导致我国T2DM患者的血糖长期失控,也为后续“精准稳糖”策略的制定指明了干预重点。
破局之道
协同构筑中国糖尿病综合管理新防线
为持续提升糖尿病长期防控与管理质量,我国正通过政策指引、理念更新、技术赋能与生活方式干预协同发力,推动构建具有中国特色的T2DM综合管理体系。
01、政策与体系建设:从“单一控糖”走向“综合管理”
国家层面持续强化慢病防控顶层设计与制度保障。《中国防治慢性病中长期规划(2017—2025年)》明确要求,糖尿病规范管理覆盖率由2020年的60%提升至2025年的70%[18]。同时,多项政策“组合拳”加速推动药物可及性落地,包括加速创新复方制剂的获批、推动胰岛素集采的实施以及降低支付门槛等[19-21]。此外,权威指南与专家共识相继发布,正推动糖尿病管理由“单点控制”向“综合管理”延伸。
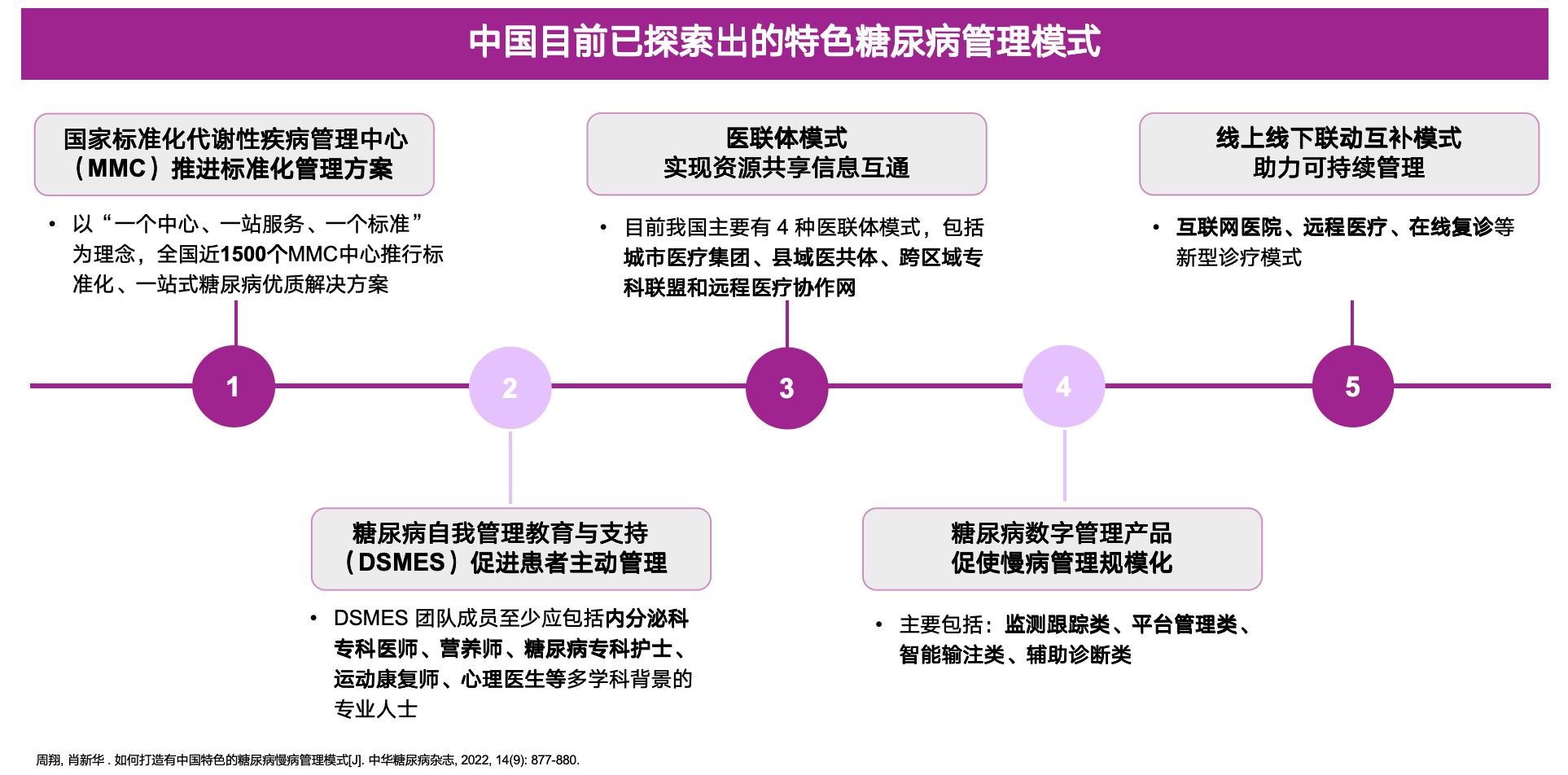
在实践方面,具有中国特色的糖尿病慢病管理模式不断涌现。其中,国家标准化代谢性疾病管理中心(MMC)是目前国内实践较成功的糖尿病管理模式,以“一个中心、一站服务、一个标准”为理念,在全国近1 500个MMC中心推行标准化、一站式的糖尿病优质解决方案。医联体模式以资源共享、信息互动为核心,已形成城市医疗集团、县域医共体、跨区域专科联盟和远程医疗协作网四种主要类型。此外,近年来互联网医院、远程医疗、在线复诊等新型诊疗模式相继出现,促进线上线下深度融合,助力可持续的糖尿病管理[22]。
02、治疗理念升级:早期联合与方案简化并行
早期联合与简化治疗已成为当前T2DM血糖管理的重要趋势。立足中国人群特征,创新基础胰岛素/GLP-1RA固定比例复方制剂(FRC)的出现和应用,为临床治疗提供了新的选择。该方案可同步覆盖FPG与PPG,尤其为强化PPG管理提供了“增效减副”的新平衡,同时可简化治疗路径,提升患者的长期依从性[15,19]。
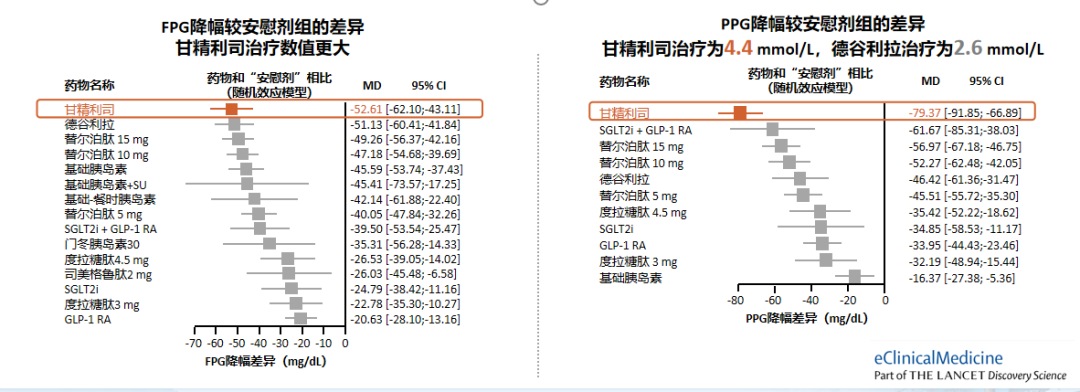
目前已经上市的FRC中,甘精利司因含GLP-1RA短效制剂利司那肽,增加餐时胰岛素分泌和延缓胃排空的作用较强[19],在控制PPG方面更具优势。荟萃分析显示,不同降糖方案(包括替尔泊肽、甘精利司、德谷利拉等)中,甘精利司能够强效降低FPG和PPG,PPG改善尤为显著,较安慰剂差异达4.4 mmol/L[23]。
03、监测技术革新:从CGM到AI的持续赋能
HbA1c作为血糖评估的金标准,但仍存在“看不见波动”的盲区。持续葡萄糖监测(CGM)可提供全天动态血糖信息,更敏感地识别血糖波动及隐匿性高、低血糖,尤其有助于发现餐后高血糖和夜间无症状性低血糖,成为HbA1c检测血糖的重要补充,为临床决策提供及时指导[24]。
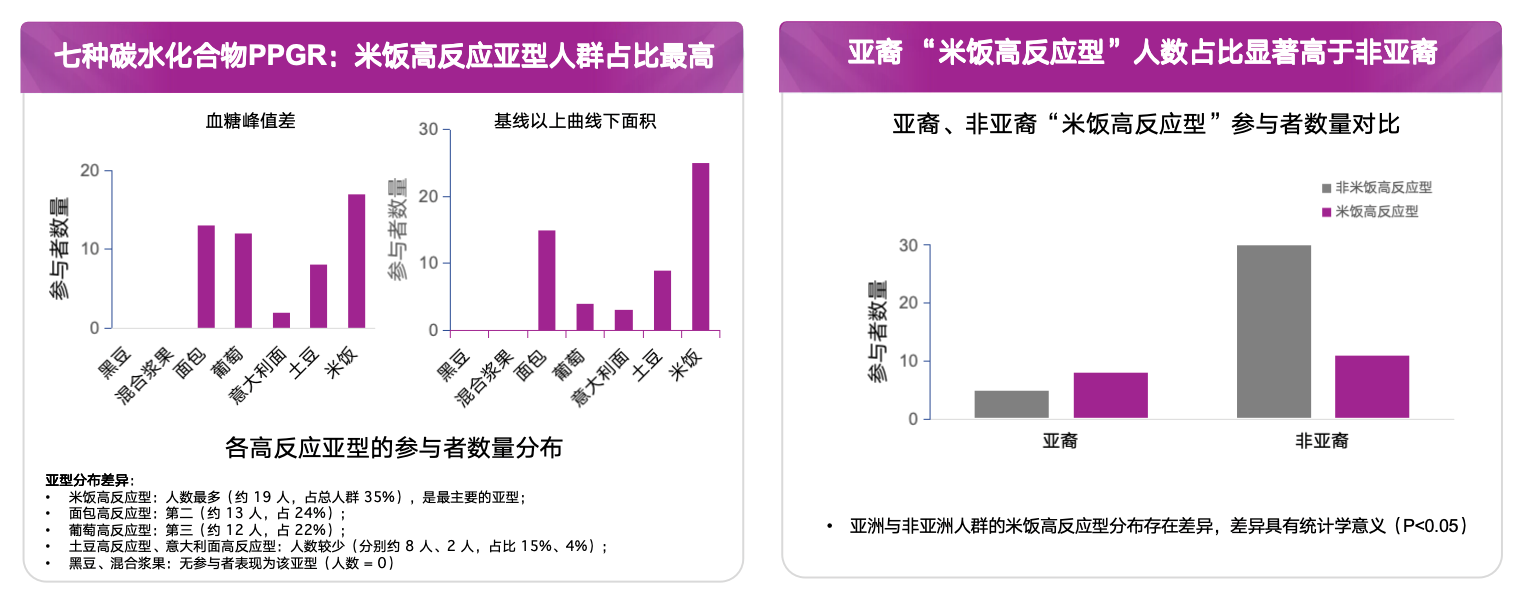
基于CGM的研究数据显示,不同年龄、病程及体重指数(BMI)人群在血糖波动指标[血糖变异系数(CV)、平均血糖波动幅度(MAGE)、血糖标准差(SD)]及葡萄糖在目标范围内时间(TIR)、葡萄糖高于目标范围时间(TAR)等参数上存在显著差异,提示临床应更加重视基于患者个体特征的血糖管理[25]。2025年发表于Nature Medicine的一项研究,通过收集55名受试者的848条CGM曲线和多组学数据分析发现,PPG反应存在种族差异,亚裔人群的“米饭高反应型”更显著[26]。这一发现进一步呼应了中国人群的血糖特点,并为临床积极干预提供有力指导。
此外,AI与CGM的深度融合正革新糖尿病管理模式。通过采集CGM数据特征,AI可生成个性化管理策略,为精准诊断与临床决策提供智能支持。从个性化干预方案、远程实时监测到医患共享决策,基于AI-CGM的全程健康管理正加速落地[27]。
04、生活方式干预:精细化管理让控糖更易落地
生活方式干预是实现糖尿病良好管理的重要基础,最新研究涵盖膳食管理、规律运动等核心措施,正让这些“老生常谈”的建议变得更具体、更可操作。
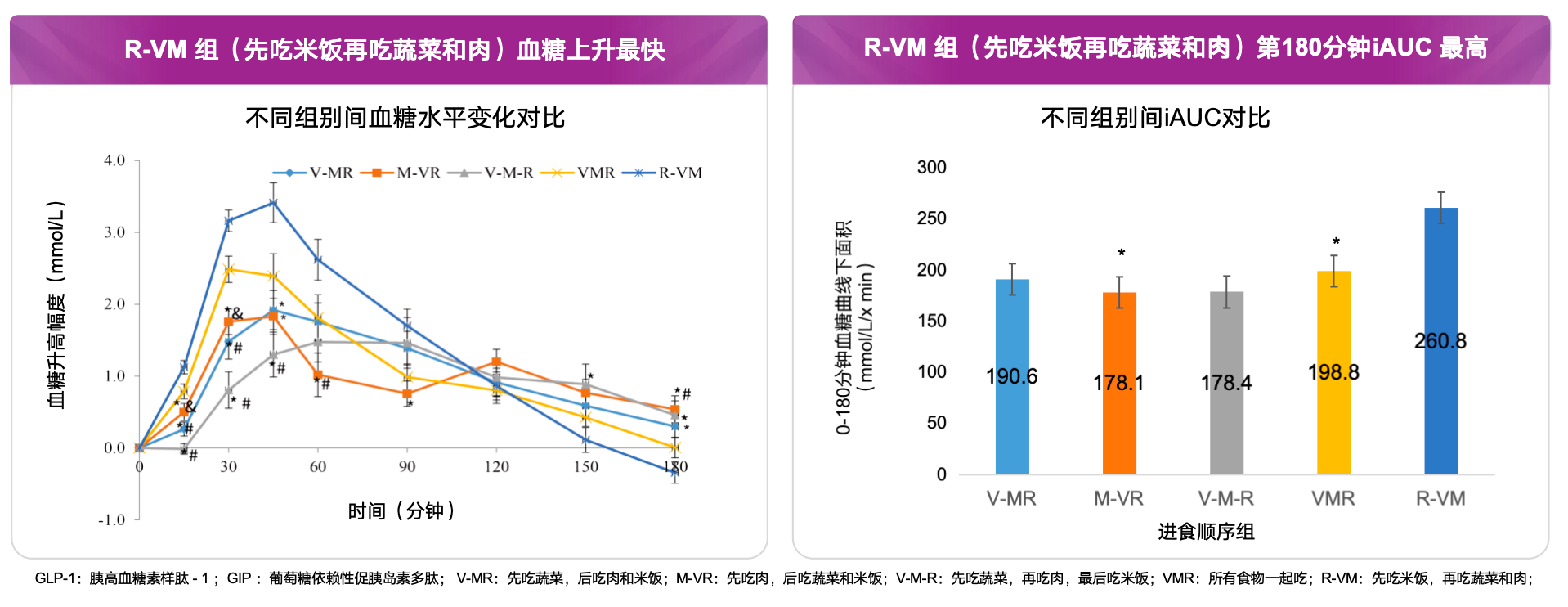
一项纳入16 名健康中国成年人的随机交叉试验显示,在含蔬菜、鸡肉(蛋白质)及白米饭(碳水)的标准化餐食中,先摄入蔬菜可显著改善PPG曲线,使血糖波动更为平稳;相较之下,先食用米饭时PPG总负荷最大[28]。
另一项包含8项随机对照交叉试验的Meta分析表明,与餐前运动相比,餐后尽早(0-29 分钟内)运动可更大程度地降低PPG波动;与不运动对照组相比,餐后运动亦显著降低PPG水平[29]。这些简单易行、有据可依的生活方式干预,正是实现精准稳糖的重要拼图。
总 结
我国糖尿病防控形势严峻,庞大的患者基数与偏低的血糖达标率形成鲜明反差。其核心症结既源于中国人群以精制谷物为主的膳食结构、餐后高血糖突出的代谢特征,也与用药不规范、创新药物应用不足及自我管理体系薄弱等管理缺口密切相关。
在此背景下,构建契合中国人群特征的创新管理模式势在必行。一方面,通过政策引导和管理体系建设,推动糖尿病的规范化、综合化、持续化管理,并提升创新药物的可及性。另一方面,在早期联合和简化治疗等理念的指导下,应合理选择更契合患者需求的“增效减副”创新FRC方案,其中甘精利司能强效控制FPG和PPG,尤其在改善PPG方面表现突出,为中国人群提供更优治疗选择。另外,临床实践中结合体重管理与生活方式干预,借助新型检测技术,协同推进多指标达标,有效降低并发症风险,将全面提升T2DM管理成效。
从规范管理到精准实践,从循证创新到人文关怀——让我们携手为每一位T2DM患者筑牢健康防线。
参考文献:(上下滑动查看更多)
[1]Zhou YC, et al. Mil Med Res. 2025 Jun 2;12(1)_28
[2]Cai X, et al. The antidiabetic medication treatment patterns in Chinese patients with Type 2 diabetes:real-worldevidence from iCaReMeChina Registry Study. Presented at IDF 2025.
[3]Liu G, et al. Diabetes Metab Syndr Obes. 2020, 13:4651-4659.
[4]Ji L, et al. J Diabetes. 2015 Mar;7(2):166-73. doi: 10.1111/1753-0407.12165. Epub 2014 Aug 7.
[5]Jia W, et al. Lancet Reg Health West Pac, 2025, 55: 101463.
[6]Hou X, et al. Nat Commun, 2023, 14(1): 4296.
[7]Wang W, et al. Diabetes Obes Metab. 2024 Oct;26(10):4251-4260.
[8]陶科等营养与糖尿病并发症—达旅营养中心第十六届学术会议论文里2013
[9]杨月欣等.营养学报2003;25(2):185-189.
[10]Trank Met al JAMA 2014;312(23):2531-2541.
[11]母义明,纪立农,杨文英,等,中国2型糖尿病患者餐后高血糖管理专家共识[J1.中国糖尿病杂志,2016,24(5):385-392.D01:10.3969/i.issn.1006-6187.2016.05.001.
[12]中华医学会内分泌学分会.糖尿病患者血糖波动管理专家共识.中华内分泌代谢杂
志,2017,33(08):633-636.DOl:10.3760/cma.j.issn.1000-6699.2017.08.002.
[13]Ji L, et al. Diabetes Obes Metab 2017,19(6):822-830.
[14]Peng Y, et al. J Diabetes 2022,14(2):134-143.
[15]中华医学会糖尿病学分会,中国糖尿病防治指南(2024版).中华糖尿病杂志,2025,17(01) 16-139.
[16]糖化血红蛋白即时检测临床应用专家共识.检验医学与临床,2025,22(12)_1585-1590.
[17]马洁,郭立新,C肽检测标准化势在必行.中华糖尿病杂志,2025,17(12) : 1549-1553.
[18]https://www.gov.cn/gongbao/content/2017/content_5174509.htm.
[19]《基础胰岛素_胰升糖素样肽-1受体激动剂复方制剂用于治疗2型糖尿病的临床专家建议》编写委员会.中华内分泌代谢杂志,2023,39(08)_645-650
[20]http://www.nhsa.gov.cn/art/2024/4/17/art_14_12404.html
[21]https://www.dt.gov.cn/dtszf/jzbmxx/202504/8666f14c4e514c24ae68dae321beee74.shtml
[22]周翔, 肖新华 . 如何打造有中国特色的糖尿病慢病管理模式[J]. 中华糖尿病杂志, 2022, 14(9): 877-8.
[23]Caruso I, et al. eClinicalMedicine 2023;64:102181.
[24]中华医学会糖尿病学分会.中国血糖监测临床应用指南(2021年版)[J].中华糖尿病杂志, 2021, 13(10):13.DOI:10.3760/cma.j.cn115791-20210810-00436.
[25]Cai X, et al. Chin Med J (Engl). 2025;138(9):1116-1125.
[26]Wu Y, et al. Individual variations in glycemic responses to carbohydrates and underlying metabolic physiology. Nat Med. 2025 Jul;31(7):2232-2243.
[27]Ji C, Jiang T, et al. Front Endocrinol(Lausanne) 2025; 16: 1571362.
[28]Sun L, Goh HJ, et al. Postprandial glucose, insulin and incretin responses differ by test meal macronutrient ingestion sequence (PATTERN study). Clin Nutr. 2020 Mar;39(3):950-957.
[29]Engeroff T, et al. Sports Medicine. 2023;53:849–869. 2 comments
本期河北医科大学第二医院张力辉教授和北京大学第三医院洪天配教授将深入剖析我国2型糖尿病(T2DM)血糖管理的现实困局,溯源血糖失控的核心根源,并围绕国家政策指导、治疗理念升级、智能技术创新、生活方式干预,探索更适合中国人群的破局路径,助力推动糖尿病管理从“粗放控糖”迈向“精准稳糖”。

冰山之下
2.33亿患者背后的双重困局
我国糖尿病人群基数庞大,患病率持续攀升。根据国家层面的最新流行病学调查数据,2023年我国糖尿病患病人数已达2.33亿,与2005年相比,年龄标准化患病率(ASR)由7.53%升至13.7%,增长了近50%;预计到2050年,全国糖尿病患病率将达到29.1%[1]。疾病负担日益沉重,防控形势严峻。
然而,与此形成鲜明对比的是血糖达标率仍显不足。真实世界研究iCaReMe China于2023年7月至2024年3月共纳入了来自中国60家医院的9000例T2DM患者,结果显示HbA1c达标率仅为36.5%,综合达标率(血糖、血压、血脂)不足10%[2]。同时,在口服药(OADs)治疗人群中,餐后血糖(PPG)不达标比例更高,即便采用三种OADs降糖治疗,仍有约50%的患者存在空腹血糖(FPG)和餐后血糖(PPG)双高[3-4]。

在“患病率高”与“达标率低”的双重困局叠加之下,糖尿病相关并发症负担愈发沉重。多项基于我国人群的研究显示,我国糖尿病肾病患病率达32.6%,已成为慢性肾病的首要病因;糖尿病视网膜病变患病率为16.3%,其中威胁视力的病变占3.2%;约67.5%的T2DM患者处于心血管极高危状态[5-7]。并发症不仅严重威胁患者生命健康,也进一步加剧了医疗资源消耗与社会经济负担。
追根溯源
从中国人群特征到疾病管理缺口的系统反思
为何我国T2DM管理面临如此严峻的挑战?答案既隐藏在中国人群的特征,也折射出疾病管理体系的关键环节的“短板”。
饮食结构埋下“餐后高血糖”伏笔。我国以精制谷物为主的膳食结构特征显著,T2DM患者主食中精制米面制品占比高达82.2%[8]。常见米面制品多属于高升糖指数(GI>80)的碳水化合物,导致PPG的升高幅度更大[9-10]。餐后高血糖不仅是整体达标率不足的重要原因,也是血糖波动加剧的核心因素;而血糖波动对于糖尿病慢性并发症的危害甚至比持续性高血糖更为严重[11-12]。

用药不规范:胰岛素启动晚、创新药应用不足。尽管近10年来,胰岛素起始时机有所前移,起始治疗时平均HbA1c水平已由2011-2013年的9.6%降至2017-2021年9.12%,但与指南推荐的“足量OADs3个月后HbA1c仍≥7.0%的患者应及时起始胰岛素治疗”仍有差距;同时,胰岛素起始剂量偏低(指南推荐基础胰岛素起始剂量为0.1~0.2 U/kg·d;HbA1c>8.0%者,可考虑0.2~0.3 U/kg·d)、后续调整幅度有限,仍有较大优化空间[13-15]。此外,我国新型降糖药物(如SGLT2i和GLP-1RA)整体使用率仍偏低[2]。

患者自我管理薄弱,血糖监测体系存短板。我国启动基础胰岛素治疗的T2DM患者平均自我血糖监测(SMBG)频率仅为3.19次/周,且随治疗时间延长呈下降趋势;主动上传SMBG及空腹血糖(FBG)数据的患者比例亦逐步减少[16-17]。与此同时,HbA1c和C肽检测仍存在传统检测周期长、即时检测稳定性和准确性欠佳以及不同机构间检测结果可比性不足等问题,从而影响管理连续性与精准决策。
并发症风险前移,疾病综合管理难度大。在高脂、高糖、高能量饮食,长期久坐与体力活动不足,以及睡眠异常等不良生活方式的持续影响下,我国超重/肥胖、心血管-肾脏-代谢(CKM)综合征等代谢性疾病长期高发,T2DM患者心血管和微血管并发症风险前移、负担加重,进一步加剧综合防控的复杂性与挑战性。
总之,多重因素相互叠加,共同导致我国T2DM患者的血糖长期失控,也为后续“精准稳糖”策略的制定指明了干预重点。
破局之道
协同构筑中国糖尿病综合管理新防线
为持续提升糖尿病长期防控与管理质量,我国正通过政策指引、理念更新、技术赋能与生活方式干预协同发力,推动构建具有中国特色的T2DM综合管理体系。
01、政策与体系建设:从“单一控糖”走向“综合管理”
国家层面持续强化慢病防控顶层设计与制度保障。《中国防治慢性病中长期规划(2017—2025年)》明确要求,糖尿病规范管理覆盖率由2020年的60%提升至2025年的70%[18]。同时,多项政策“组合拳”加速推动药物可及性落地,包括加速创新复方制剂的获批、推动胰岛素集采的实施以及降低支付门槛等[19-21]。此外,权威指南与专家共识相继发布,正推动糖尿病管理由“单点控制”向“综合管理”延伸。
在实践方面,具有中国特色的糖尿病慢病管理模式不断涌现。其中,国家标准化代谢性疾病管理中心(MMC)是目前国内实践较成功的糖尿病管理模式,以“一个中心、一站服务、一个标准”为理念,在全国近1 500个MMC中心推行标准化、一站式的糖尿病优质解决方案。医联体模式以资源共享、信息互动为核心,已形成城市医疗集团、县域医共体、跨区域专科联盟和远程医疗协作网四种主要类型。此外,近年来互联网医院、远程医疗、在线复诊等新型诊疗模式相继出现,促进线上线下深度融合,助力可持续的糖尿病管理[22]。

02、治疗理念升级:早期联合与方案简化并行
早期联合与简化治疗已成为当前T2DM血糖管理的重要趋势。立足中国人群特征,创新基础胰岛素/GLP-1RA固定比例复方制剂(FRC)的出现和应用,为临床治疗提供了新的选择。该方案可同步覆盖FPG与PPG,尤其为强化PPG管理提供了“增效减副”的新平衡,同时可简化治疗路径,提升患者的长期依从性[15,19]。
目前已经上市的FRC中,甘精利司因含GLP-1RA短效制剂利司那肽,增加餐时胰岛素分泌和延缓胃排空的作用较强[19],在控制PPG方面更具优势。荟萃分析显示,不同降糖方案(包括替尔泊肽、甘精利司、德谷利拉等)中,甘精利司能够强效降低FPG和PPG,PPG改善尤为显著,较安慰剂差异达4.4 mmol/L[23]。

03、监测技术革新:从CGM到AI的持续赋能
HbA1c作为血糖评估的金标准,但仍存在“看不见波动”的盲区。持续葡萄糖监测(CGM)可提供全天动态血糖信息,更敏感地识别血糖波动及隐匿性高、低血糖,尤其有助于发现餐后高血糖和夜间无症状性低血糖,成为HbA1c检测血糖的重要补充,为临床决策提供及时指导[24]。
基于CGM的研究数据显示,不同年龄、病程及体重指数(BMI)人群在血糖波动指标[血糖变异系数(CV)、平均血糖波动幅度(MAGE)、血糖标准差(SD)]及葡萄糖在目标范围内时间(TIR)、葡萄糖高于目标范围时间(TAR)等参数上存在显著差异,提示临床应更加重视基于患者个体特征的血糖管理[25]。2025年发表于Nature Medicine的一项研究,通过收集55名受试者的848条CGM曲线和多组学数据分析发现,PPG反应存在种族差异,亚裔人群的“米饭高反应型”更显著[26]。这一发现进一步呼应了中国人群的血糖特点,并为临床积极干预提供有力指导。

此外,AI与CGM的深度融合正革新糖尿病管理模式。通过采集CGM数据特征,AI可生成个性化管理策略,为精准诊断与临床决策提供智能支持。从个性化干预方案、远程实时监测到医患共享决策,基于AI-CGM的全程健康管理正加速落地[27]。
04、生活方式干预:精细化管理让控糖更易落地
生活方式干预是实现糖尿病良好管理的重要基础,最新研究涵盖膳食管理、规律运动等核心措施,正让这些“老生常谈”的建议变得更具体、更可操作。
一项纳入16 名健康中国成年人的随机交叉试验显示,在含蔬菜、鸡肉(蛋白质)及白米饭(碳水)的标准化餐食中,先摄入蔬菜可显著改善PPG曲线,使血糖波动更为平稳;相较之下,先食用米饭时PPG总负荷最大[28]。

另一项包含8项随机对照交叉试验的Meta分析表明,与餐前运动相比,餐后尽早(0-29 分钟内)运动可更大程度地降低PPG波动;与不运动对照组相比,餐后运动亦显著降低PPG水平[29]。这些简单易行、有据可依的生活方式干预,正是实现精准稳糖的重要拼图。
总 结
我国糖尿病防控形势严峻,庞大的患者基数与偏低的血糖达标率形成鲜明反差。其核心症结既源于中国人群以精制谷物为主的膳食结构、餐后高血糖突出的代谢特征,也与用药不规范、创新药物应用不足及自我管理体系薄弱等管理缺口密切相关。
在此背景下,构建契合中国人群特征的创新管理模式势在必行。一方面,通过政策引导和管理体系建设,推动糖尿病的规范化、综合化、持续化管理,并提升创新药物的可及性。另一方面,在早期联合和简化治疗等理念的指导下,应合理选择更契合患者需求的“增效减副”创新FRC方案,其中甘精利司能强效控制FPG和PPG,尤其在改善PPG方面表现突出,为中国人群提供更优治疗选择。另外,临床实践中结合体重管理与生活方式干预,借助新型检测技术,协同推进多指标达标,有效降低并发症风险,将全面提升T2DM管理成效。
从规范管理到精准实践,从循证创新到人文关怀——让我们携手为每一位T2DM患者筑牢健康防线。
参考文献:(上下滑动查看更多)
[1]Zhou YC, et al. Mil Med Res. 2025 Jun 2;12(1)_28
[2]Cai X, et al. The antidiabetic medication treatment patterns in Chinese patients with Type 2 diabetes:real-worldevidence from iCaReMeChina Registry Study. Presented at IDF 2025.
[3]Liu G, et al. Diabetes Metab Syndr Obes. 2020, 13:4651-4659.
[4]Ji L, et al. J Diabetes. 2015 Mar;7(2):166-73. doi: 10.1111/1753-0407.12165. Epub 2014 Aug 7.
[5]Jia W, et al. Lancet Reg Health West Pac, 2025, 55: 101463.
[6]Hou X, et al. Nat Commun, 2023, 14(1): 4296.
[7]Wang W, et al. Diabetes Obes Metab. 2024 Oct;26(10):4251-4260.
[8]陶科等营养与糖尿病并发症—达旅营养中心第十六届学术会议论文里2013
[9]杨月欣等.营养学报2003;25(2):185-189.
[10]Trank Met al JAMA 2014;312(23):2531-2541.
[11]母义明,纪立农,杨文英,等,中国2型糖尿病患者餐后高血糖管理专家共识[J1.中国糖尿病杂志,2016,24(5):385-392.D01:10.3969/i.issn.1006-6187.2016.05.001.
[12]中华医学会内分泌学分会.糖尿病患者血糖波动管理专家共识.中华内分泌代谢杂
志,2017,33(08):633-636.DOl:10.3760/cma.j.issn.1000-6699.2017.08.002.
[13]Ji L, et al. Diabetes Obes Metab 2017,19(6):822-830.
[14]Peng Y, et al. J Diabetes 2022,14(2):134-143.
[15]中华医学会糖尿病学分会,中国糖尿病防治指南(2024版).中华糖尿病杂志,2025,17(01) 16-139.
[16]糖化血红蛋白即时检测临床应用专家共识.检验医学与临床,2025,22(12)_1585-1590.
[17]马洁,郭立新,C肽检测标准化势在必行.中华糖尿病杂志,2025,17(12) : 1549-1553.
[18]https://www.gov.cn/gongbao/content/2017/content_5174509.htm.
[19]《基础胰岛素_胰升糖素样肽-1受体激动剂复方制剂用于治疗2型糖尿病的临床专家建议》编写委员会.中华内分泌代谢杂志,2023,39(08)_645-650
[20]http://www.nhsa.gov.cn/art/2024/4/17/art_14_12404.html
[21]https://www.dt.gov.cn/dtszf/jzbmxx/202504/8666f14c4e514c24ae68dae321beee74.shtml
[22]周翔, 肖新华 . 如何打造有中国特色的糖尿病慢病管理模式[J]. 中华糖尿病杂志, 2022, 14(9): 877-8.
[23]Caruso I, et al. eClinicalMedicine 2023;64:102181.
[24]中华医学会糖尿病学分会.中国血糖监测临床应用指南(2021年版)[J].中华糖尿病杂志, 2021, 13(10):13.DOI:10.3760/cma.j.cn115791-20210810-00436.
[25]Cai X, et al. Chin Med J (Engl). 2025;138(9):1116-1125.
[26]Wu Y, et al. Individual variations in glycemic responses to carbohydrates and underlying metabolic physiology. Nat Med. 2025 Jul;31(7):2232-2243.
[27]Ji C, Jiang T, et al. Front Endocrinol(Lausanne) 2025; 16: 1571362.
[28]Sun L, Goh HJ, et al. Postprandial glucose, insulin and incretin responses differ by test meal macronutrient ingestion sequence (PATTERN study). Clin Nutr. 2020 Mar;39(3):950-957.
[29]Engeroff T, et al. Sports Medicine. 2023;53:849–869. 2 comments











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言