马年伊始,马上焕新!随着胰岛素周制剂等创新药物的出现,糖尿病患者胰岛素治疗迎来了更多优化选择。以经典的地特胰岛素为例,作为临床最常用的基础胰岛素之一,其适用人群广泛。面对不断创新优化的更多治疗选择,既往使用地特胰岛素的糖尿病患者,如何为他们选择契合治疗需求的基础胰岛素,从而实现平稳转换呢?本文总结分析了适用于不同糖尿病人群的胰岛素转换方案,以供临床参考。
一、个性化替代策略总览:针对不同糖尿病人群,地特胰岛素如何转换为其他胰岛素治疗?
地特胰岛素在中国临床应用超15年,适用人群广泛,包括成人1型糖尿病(T1DM)患者、6岁及以上儿童和青少年糖尿病患者、妊娠期糖尿病患者和成人2型糖尿病(T2DM)患者。
其中,临床上应用比例最高的是成人T2DM患者和妊娠糖尿病患者。
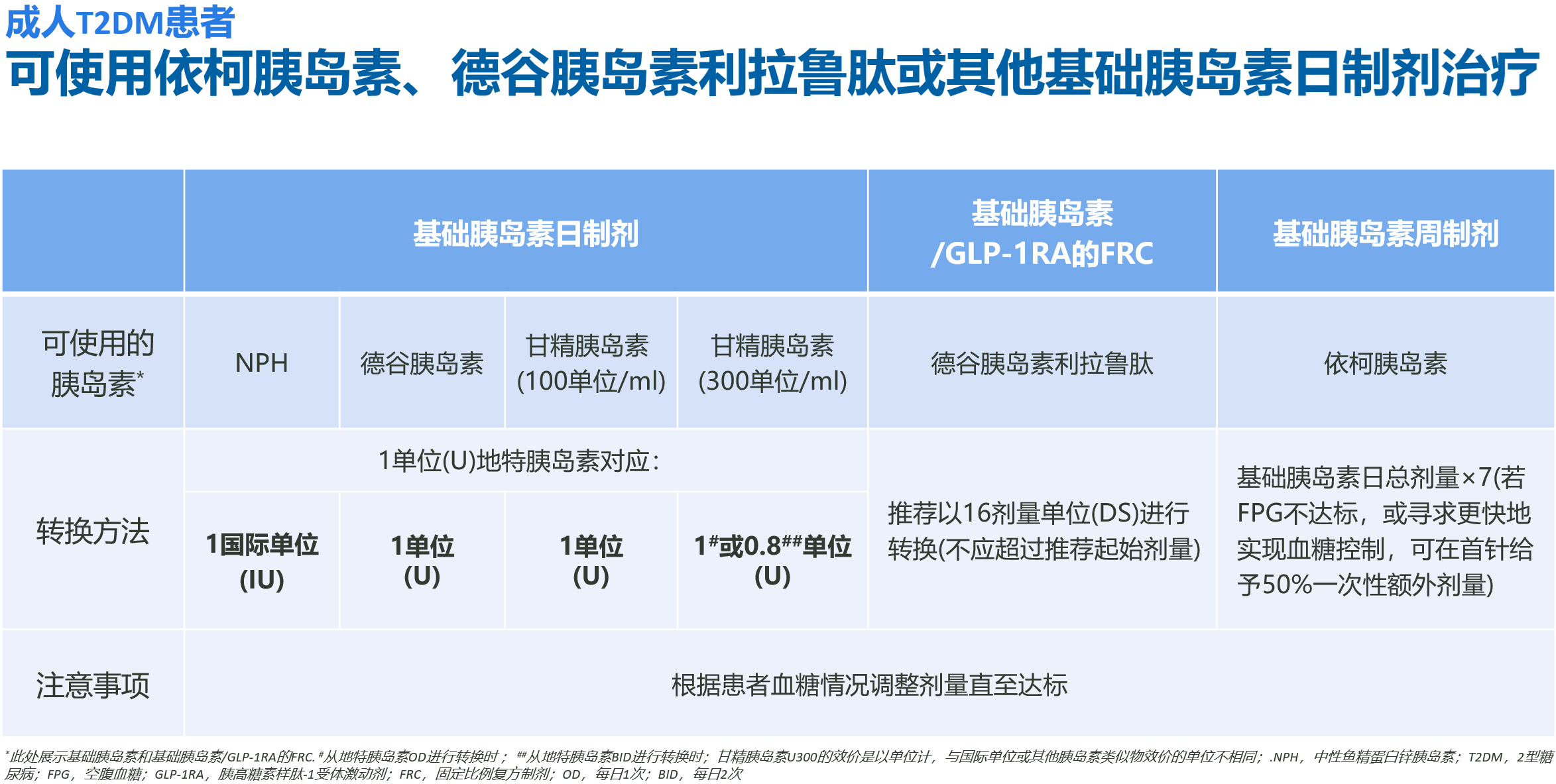
成人T2DM患者
相对而言,这类患者的转换选择更为丰富,除基础胰岛素日制剂外,还可选择基础胰岛素/胰高糖素样肽-1受体激动剂(GLP-1RA)固定比例复方制剂或基础胰岛素周制剂(表1)。具体来说,从地特胰岛素:
转换为中性鱼精蛋白锌胰岛素(NPH)、德谷胰岛素或甘精胰岛素U100治疗时,剂量换算均为1单位地特胰岛素对应1单位目标胰岛素[1-3];
转换为甘精胰岛素U300时,若地特胰岛素为每日一次给药,对应1单位,若为每日两次给药,则对应0.8单位[4];
转换为德谷胰岛素利拉鲁肽时,推荐起始剂量不超过16剂量单位[5];
转换为依柯胰岛素时,常规方案为基础胰岛素日总剂量乘以7,若空腹血糖未达标或寻求更快实现血糖控制,首针可加用50%一次性额外剂量,后续再进行个体化调整[6,7]。
在所有的治疗转换过程中,都需根据患者血糖情况进行剂量调整,直至血糖达标[8]。
表1. 成人T2DM患者的转换方案
妊娠期糖尿病患者
可选择NPH、德谷胰岛素或甘精胰岛素U100进行转换[1-3],且应根据血糖监测的结果选择个体化胰岛素治疗方案,结合孕妇体重,选择转换方法及调整剂量[9,10]。值得注意的是,这类患者的胰岛素需求在妊娠期间呈动态变化:0~16周需求量通常较低,随后16~36周持续增加,36周至分娩期间又趋于平稳。因此,临床实践中需结合血糖情况调整胰岛素剂量,警惕低血糖并密切监测血糖(表2)[9,10]。
表2. 妊娠期糖尿病患者的转换方案

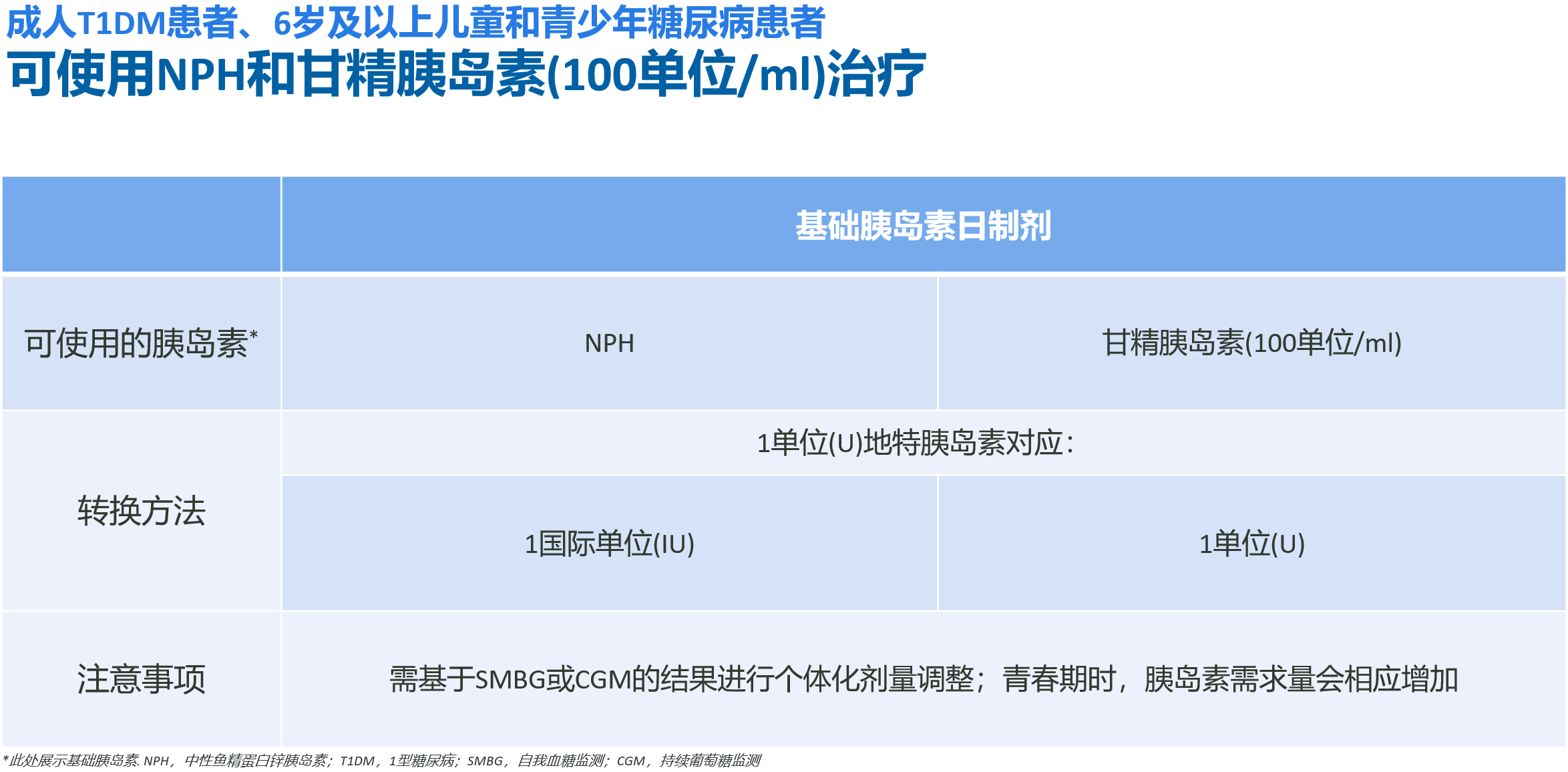
成人T1DM患者、6岁及以上儿童和青少年糖尿病患者
可考虑转换为NPH或甘精胰岛素U100。转换剂量遵循1单位地特胰岛素对应1国际单位NPH或1单位甘精胰岛素U100的原则[1,2]。转换过程中需基于自我血糖监测(SMBG)或持续葡萄糖监测(CGM)结果进行个体化剂量调整。对于处于青春期的患者,其胰岛素需求量会相应增加,进行剂量调整时需额外注意(表3)[11]。
表3. 成人T1DM患者、6岁及以上儿童和青少年糖尿病患者的转换方案
二、聚焦成人T2DM患者,依柯胰岛素创新引领百年突破,开辟转换治疗新思路
对于成人T2DM患者,胰岛素周制剂的问世,带来了全新基础胰岛素治疗模式。依柯胰岛素是全球首个胰岛素周制剂,使得基础胰岛素实现了从日到周的百年突破,其兼顾疗效、安全性和依从性,为地特胰岛素治疗患者的转换治疗提供划时代的治疗选择。充分循证医学证据已证实,在T2DM患者的基础胰岛素转换治疗中,依柯胰岛素较基础胰岛素日制剂具有以下临床优势:
降糖疗效更优或相当
ONWARDS 2和4研究评估了已使用胰岛素治疗的T2DM患者转换为依柯胰岛素后的疗效和安全性,两项研究均纳入既往使用地特胰岛素的患者(分别占比3%、4%)[12,13]。结果显示,当用于基础胰岛素转换时,相较于基础胰岛素日制剂,依柯胰岛素治疗的HbA1c降幅确认优效性,HbA1c达标率与安全达标率显著更优(图1)[12]。当用于基础/餐时方案转换时,依柯胰岛素联合门冬胰岛素治疗的HbA1c降幅、HbA1c达标率与安全达标率均与基础胰岛素日制剂联合门冬胰岛素治疗相似(图2)[13]。
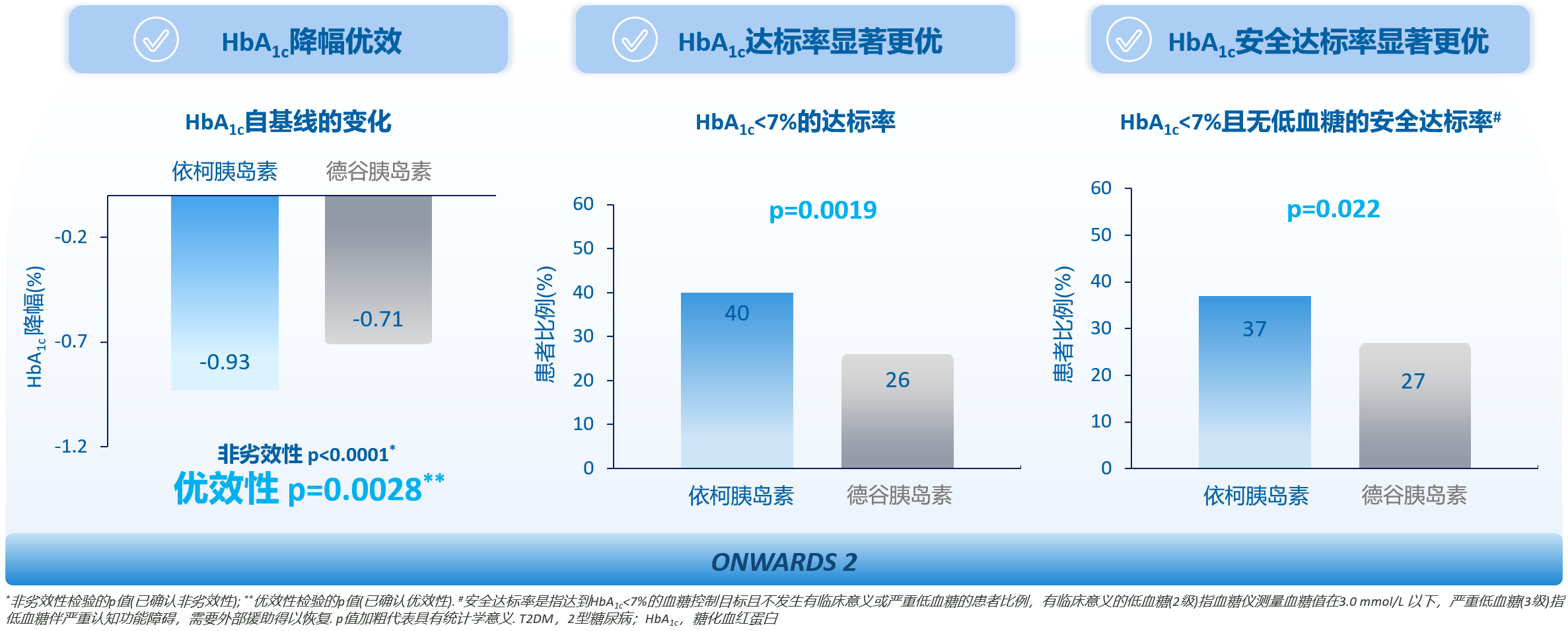
图1. 基础胰岛素转换:依柯胰岛素血糖控制优于基础胰岛素日制剂
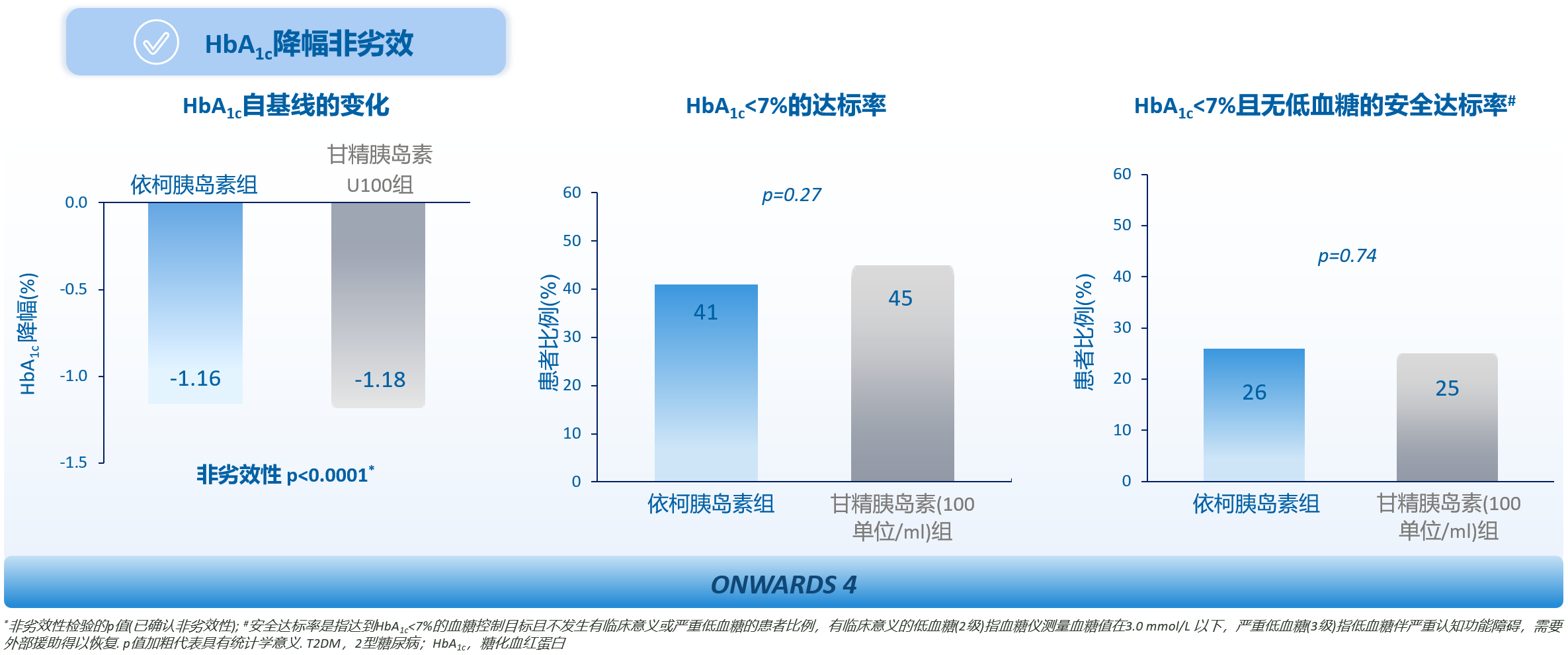
图2. 基础/餐时方案转换:依柯胰岛素控糖疗效与基础胰岛素日制剂相当
低血糖风险很低
ONWARDS 2和4研究中,既往已使用胰岛素治疗的T2DM患者转换为依柯胰岛素治疗,2级或3级低血糖发生率很低,且与基础胰岛素日制剂相似[12,13]。基于CGM的葡萄糖低于目标范围时间(TBR)进一步证实了这一点,依柯胰岛素治疗的TBR<3.9mmol/L和TBR<3.0mmol/L均低于推荐目标4%和1%[14]。临床实践中,依柯胰岛素的低血糖处理原则与其他胰岛素治疗相同[7,8]。
依从性显著提高
ONWARDS 2研究患者报告结局显示,既往已使用基础胰岛素的T2DM患者转换为依柯胰岛素治疗,治疗满意度和治疗偏好均显著优于基础胰岛素日制剂(图3)。绝大多数(93.7%)患者更倾向于使用胰岛素周制剂治疗,选择的主要原因是注射频次少、使用方便和更好地控制血糖[12,15]。从地特胰岛素转换到依柯胰岛素,基础胰岛素注射次数从每周至少7次减少至每周1次,极大减轻治疗负担,有助于提升治疗依从性和持续性,从而更好地改善血糖控制。
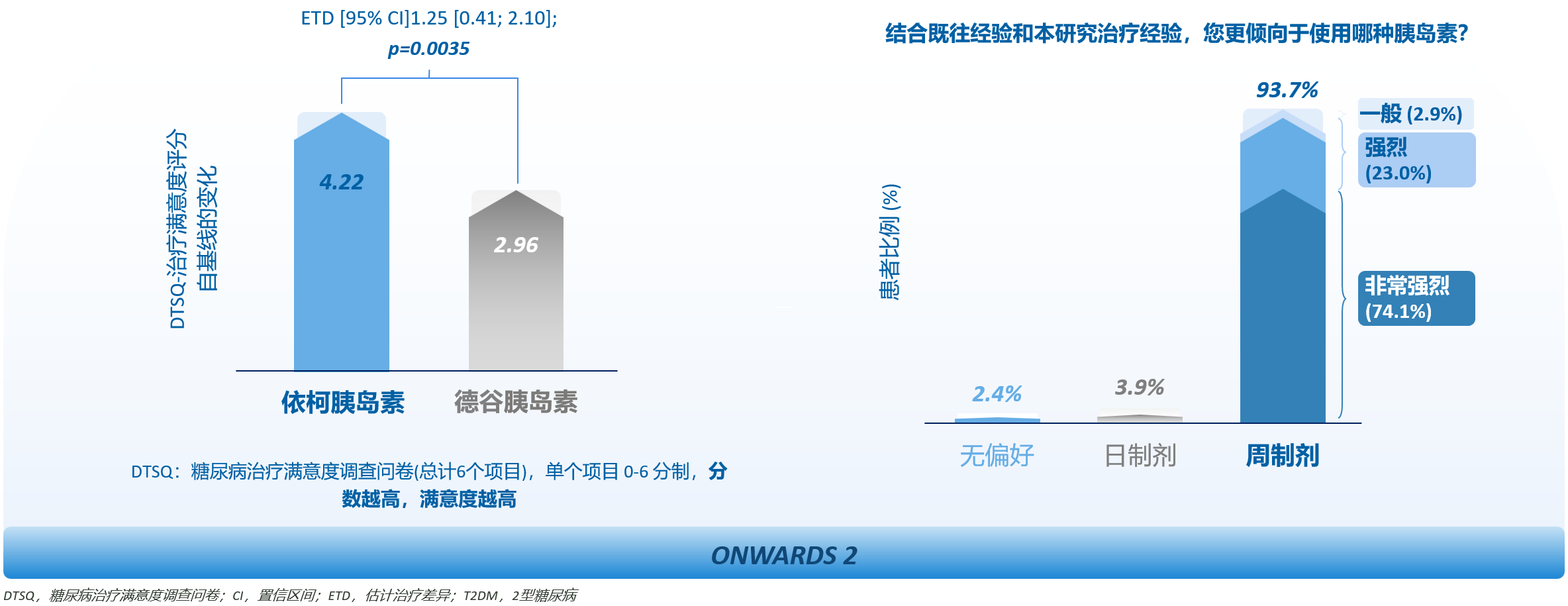
图3. 依柯胰岛素的治疗满意度和治疗偏好显著优于基础胰岛素日制剂
特殊人群适用
依柯胰岛素适用于广泛的成人T2DM患者,可用于老年、肝肾功能不全的T2DM患者,且通常无需调整剂量,但建议加强血糖监测[6,7]。此外,血清白蛋白浓度不影响依柯胰岛素的临床疗效,合并低白蛋白血症的T2DM患者同样适用[7]。
参考文献
1. 中华医学会糖尿病学分会神经病变学组.中华糖尿病杂志. 2020; 12(5): 289-296.
2. 甘精胰岛素U100注射液说明书(2021年10月08日版).
3. 德谷胰岛素注射液说明书(2022年11月18日版).
4. 甘精胰岛素U300注射液说明书(2022年01月27日).
5. 德谷胰岛素利拉鲁肽注射液说明书(2025年3月31日版).
6. 依柯胰岛素注射液说明书(2025年1月24日版).
7.《基础胰岛素周制剂依柯胰岛素治疗2型糖尿病临床应用专家指导建议》专家组. 中华糖尿病杂志. 2025; 17(9): 1110-1116.
8. 中华医学会糖尿病学分会. 中华糖尿病杂志. 2025; 17(1): 16-139.
9. ADA. Diabetes Care. 2025; 48(Suppl_1): S306-S320.
10. 中华医学会妇产科学分会产科学组. 中华妇产科杂志. 2022; 57(1): 3-12.
11. 中华医学会糖尿病学分会, 等. 中华糖尿病杂志. 2022; 14(11): 1143-1250.
12. Philis-Tsimikas A, et al. Lancet Diabetes Endocrinol. 2023; 11(6): 414-425.
13. Mathieu C, et al. Lancet. 2023; 401(10392): 1929-1940.
14. Bajaj HS, et al. Diabetes Care. 2024; 47(4): 729‑738.
15. Polonsky W, et al. Diabetes Res Clin Pract. 2024; 217: 111885. 2 comments
一、个性化替代策略总览:针对不同糖尿病人群,地特胰岛素如何转换为其他胰岛素治疗?
地特胰岛素在中国临床应用超15年,适用人群广泛,包括成人1型糖尿病(T1DM)患者、6岁及以上儿童和青少年糖尿病患者、妊娠期糖尿病患者和成人2型糖尿病(T2DM)患者。
其中,临床上应用比例最高的是成人T2DM患者和妊娠糖尿病患者。
成人T2DM患者
相对而言,这类患者的转换选择更为丰富,除基础胰岛素日制剂外,还可选择基础胰岛素/胰高糖素样肽-1受体激动剂(GLP-1RA)固定比例复方制剂或基础胰岛素周制剂(表1)。具体来说,从地特胰岛素:
转换为中性鱼精蛋白锌胰岛素(NPH)、德谷胰岛素或甘精胰岛素U100治疗时,剂量换算均为1单位地特胰岛素对应1单位目标胰岛素[1-3];
转换为甘精胰岛素U300时,若地特胰岛素为每日一次给药,对应1单位,若为每日两次给药,则对应0.8单位[4];
转换为德谷胰岛素利拉鲁肽时,推荐起始剂量不超过16剂量单位[5];
转换为依柯胰岛素时,常规方案为基础胰岛素日总剂量乘以7,若空腹血糖未达标或寻求更快实现血糖控制,首针可加用50%一次性额外剂量,后续再进行个体化调整[6,7]。
在所有的治疗转换过程中,都需根据患者血糖情况进行剂量调整,直至血糖达标[8]。
表1. 成人T2DM患者的转换方案

妊娠期糖尿病患者
可选择NPH、德谷胰岛素或甘精胰岛素U100进行转换[1-3],且应根据血糖监测的结果选择个体化胰岛素治疗方案,结合孕妇体重,选择转换方法及调整剂量[9,10]。值得注意的是,这类患者的胰岛素需求在妊娠期间呈动态变化:0~16周需求量通常较低,随后16~36周持续增加,36周至分娩期间又趋于平稳。因此,临床实践中需结合血糖情况调整胰岛素剂量,警惕低血糖并密切监测血糖(表2)[9,10]。
表2. 妊娠期糖尿病患者的转换方案

成人T1DM患者、6岁及以上儿童和青少年糖尿病患者
可考虑转换为NPH或甘精胰岛素U100。转换剂量遵循1单位地特胰岛素对应1国际单位NPH或1单位甘精胰岛素U100的原则[1,2]。转换过程中需基于自我血糖监测(SMBG)或持续葡萄糖监测(CGM)结果进行个体化剂量调整。对于处于青春期的患者,其胰岛素需求量会相应增加,进行剂量调整时需额外注意(表3)[11]。
表3. 成人T1DM患者、6岁及以上儿童和青少年糖尿病患者的转换方案

二、聚焦成人T2DM患者,依柯胰岛素创新引领百年突破,开辟转换治疗新思路
对于成人T2DM患者,胰岛素周制剂的问世,带来了全新基础胰岛素治疗模式。依柯胰岛素是全球首个胰岛素周制剂,使得基础胰岛素实现了从日到周的百年突破,其兼顾疗效、安全性和依从性,为地特胰岛素治疗患者的转换治疗提供划时代的治疗选择。充分循证医学证据已证实,在T2DM患者的基础胰岛素转换治疗中,依柯胰岛素较基础胰岛素日制剂具有以下临床优势:
降糖疗效更优或相当
ONWARDS 2和4研究评估了已使用胰岛素治疗的T2DM患者转换为依柯胰岛素后的疗效和安全性,两项研究均纳入既往使用地特胰岛素的患者(分别占比3%、4%)[12,13]。结果显示,当用于基础胰岛素转换时,相较于基础胰岛素日制剂,依柯胰岛素治疗的HbA1c降幅确认优效性,HbA1c达标率与安全达标率显著更优(图1)[12]。当用于基础/餐时方案转换时,依柯胰岛素联合门冬胰岛素治疗的HbA1c降幅、HbA1c达标率与安全达标率均与基础胰岛素日制剂联合门冬胰岛素治疗相似(图2)[13]。

图1. 基础胰岛素转换:依柯胰岛素血糖控制优于基础胰岛素日制剂

图2. 基础/餐时方案转换:依柯胰岛素控糖疗效与基础胰岛素日制剂相当
低血糖风险很低
ONWARDS 2和4研究中,既往已使用胰岛素治疗的T2DM患者转换为依柯胰岛素治疗,2级或3级低血糖发生率很低,且与基础胰岛素日制剂相似[12,13]。基于CGM的葡萄糖低于目标范围时间(TBR)进一步证实了这一点,依柯胰岛素治疗的TBR<3.9mmol/L和TBR<3.0mmol/L均低于推荐目标4%和1%[14]。临床实践中,依柯胰岛素的低血糖处理原则与其他胰岛素治疗相同[7,8]。
依从性显著提高
ONWARDS 2研究患者报告结局显示,既往已使用基础胰岛素的T2DM患者转换为依柯胰岛素治疗,治疗满意度和治疗偏好均显著优于基础胰岛素日制剂(图3)。绝大多数(93.7%)患者更倾向于使用胰岛素周制剂治疗,选择的主要原因是注射频次少、使用方便和更好地控制血糖[12,15]。从地特胰岛素转换到依柯胰岛素,基础胰岛素注射次数从每周至少7次减少至每周1次,极大减轻治疗负担,有助于提升治疗依从性和持续性,从而更好地改善血糖控制。

图3. 依柯胰岛素的治疗满意度和治疗偏好显著优于基础胰岛素日制剂
特殊人群适用
依柯胰岛素适用于广泛的成人T2DM患者,可用于老年、肝肾功能不全的T2DM患者,且通常无需调整剂量,但建议加强血糖监测[6,7]。此外,血清白蛋白浓度不影响依柯胰岛素的临床疗效,合并低白蛋白血症的T2DM患者同样适用[7]。
三、结语
参考文献
1. 中华医学会糖尿病学分会神经病变学组.中华糖尿病杂志. 2020; 12(5): 289-296.
2. 甘精胰岛素U100注射液说明书(2021年10月08日版).
3. 德谷胰岛素注射液说明书(2022年11月18日版).
4. 甘精胰岛素U300注射液说明书(2022年01月27日).
5. 德谷胰岛素利拉鲁肽注射液说明书(2025年3月31日版).
6. 依柯胰岛素注射液说明书(2025年1月24日版).
7.《基础胰岛素周制剂依柯胰岛素治疗2型糖尿病临床应用专家指导建议》专家组. 中华糖尿病杂志. 2025; 17(9): 1110-1116.
8. 中华医学会糖尿病学分会. 中华糖尿病杂志. 2025; 17(1): 16-139.
9. ADA. Diabetes Care. 2025; 48(Suppl_1): S306-S320.
10. 中华医学会妇产科学分会产科学组. 中华妇产科杂志. 2022; 57(1): 3-12.
11. 中华医学会糖尿病学分会, 等. 中华糖尿病杂志. 2022; 14(11): 1143-1250.
12. Philis-Tsimikas A, et al. Lancet Diabetes Endocrinol. 2023; 11(6): 414-425.
13. Mathieu C, et al. Lancet. 2023; 401(10392): 1929-1940.
14. Bajaj HS, et al. Diabetes Care. 2024; 47(4): 729‑738.
15. Polonsky W, et al. Diabetes Res Clin Pract. 2024; 217: 111885. 2 comments











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言