编者按:睡眠是维持人体代谢稳态的重要生理过程。近年来,大量研究表明,睡眠时长与胰岛素抵抗、2型糖尿病以及心血管疾病等代谢性疾病之间存在密切关联。然而,在现代社会中,由于工作压力、生活节奏加快等因素,许多人在工作日长期睡眠不足,而在周末通过“补觉”来弥补睡眠债。这种行为是否真的有益健康?近期一项发表在BMJ Open Diabetes Research & Care杂志的研究结果表明[1],工作日睡眠时间为7.32小时时,血糖代谢状态最好。对于平时睡眠不足的人,周末适度补觉(≤2小时)可能有益,但补觉过多反而可能不利于血糖代谢。
一、研究背景:睡眠为何会成为代谢健康的重要变量
代谢综合征是一种由高血压、腹型肥胖、血脂异常和糖代谢紊乱等多种代谢异常共同构成的临床综合征,在美国人群中的患病率约为34%,全球约为25%,且仍在持续上升。该疾病不仅显著增加心血管疾病风险,也与全因死亡率密切相关,因此已成为重要的公共卫生问题。从生理机制看,代谢综合征的核心特征是胰岛素抵抗,即胰岛素靶组织对正常或较高水平胰岛素的反应能力下降。当前研究中常用稳态模型胰岛素抵抗指数(HOMA-IR)和甘油三酯-葡萄糖指数(TyG)评估胰岛素敏感性,但这些指标容易受到血糖、胰岛素水平等因素影响,难以全面反映胰岛素抵抗状态。相比之下,估算葡萄糖处置率(eGDR)是一种新兴且更具临床实用性的指标,由腰围、高血压状态和糖化血红蛋白计算得到,既能反映胰岛素抵抗程度,也被证明可预测代谢综合征及其相关死亡风险,因此在普通人群和糖尿病患者中都具有重要应用价值。
睡眠是维持代谢内环境稳定的重要因素,对葡萄糖代谢具有深远影响。研究表明,短期睡眠限制可在数天内诱发急性胰岛素抵抗,这与下丘脑-垂体-肾上腺轴活动改变、交感神经兴奋以及炎症反应增加有关;长期睡眠不足还会损害胰岛β细胞功能,降低组织对葡萄糖的利用能力,从而增加高血糖和2型糖尿病风险。在现代社会,工作日睡眠不足十分普遍,长期每晚睡眠不足6小时的人群往往会出现葡萄糖耐量受损。同时,研究也发现睡眠过长同样可能增加糖尿病和心血管疾病风险,提示睡眠时长与代谢健康之间可能存在复杂的非线性关系。然而,目前关于工作日睡眠模式与eGDR之间关系的研究仍然有限,有必要进一步开展大规模人群研究进行探讨。
为了弥补工作日睡眠不足,许多人会选择在周末补觉。一些研究认为,适度的周末补觉可能缓解睡眠不足带来的炎症反应并改善代谢状态,但也有研究指出,反复经历“工作日睡眠不足-周末延长睡眠”的模式可能扰乱昼夜节律,形成“社交时差”,反而加重代谢紊乱。事实上,只有少数严重睡眠不足的人能够通过周末补觉完全恢复睡眠平衡,而过度或不规律的补觉可能通过氧化应激和炎症反应促进胰岛素抵抗。因此,本研究旨在利用大规模人群数据探讨工作日睡眠时长与eGDR之间的关系,并分析周末补觉在其中的调节作用,以期为制定更加科学的睡眠健康策略提供依据。
本研究基于美国国家健康和营养检查调查(NHANES)2009~2023年的数据开展分析。最终纳入23475例成年人,其中10817例具有周末睡眠数据。工作日和周末睡眠时长均通过问卷调查获得,周末补觉(WCS)定义为周末睡眠时长减去工作日睡眠时长,并分为0小时、0~1小时、1~2小时和>2小时四组。eGDR根据腰围、高血压状态及糖化血红蛋白(HbA1c)计算,用于评估胰岛素抵抗水平,数值越大,说明身体对胰岛素反应越好、葡萄糖被组织利用越充分。
二、睡眠与eGDR呈倒U型关系,拐点为7.32小时
该研究共纳入23475例受试者,其中男性占51.16%,年龄范围为20~80岁。eGDR中位数为8.23(四分位距:5.52~9.94),工作日睡眠时长中位数为7.50小时(四分位距:6.00~8.00)。在具有周末睡眠数据的10817例受试者中,周末睡眠时长中位数为8.00小时(四分位距:7.00~9.00),其中48.29%的受试者表示周末存在补觉行为。
限制性立方样条分析结果显示,工作日睡眠时长与eGDR之间呈显著倒U型关系(非线性P<0.001),拐点为7.32小时(图)。在该阈值之前,eGDR随工作日睡眠时长增加而升高;超过该阈值后,睡眠时长进一步增加则与eGDR下降相关。具体而言,当工作日睡眠时长<7.32小时时,每增加1小时睡眠,eGDR增加0.273(β=0.273,95%CI:0.224~0.322,P<0.001);而当工作日睡眠时长≥7.32小时时,每增加1小时睡眠,eGDR下降0.222(β=-0.222,95%CI:-0.272~-0.171,P<0.001)。
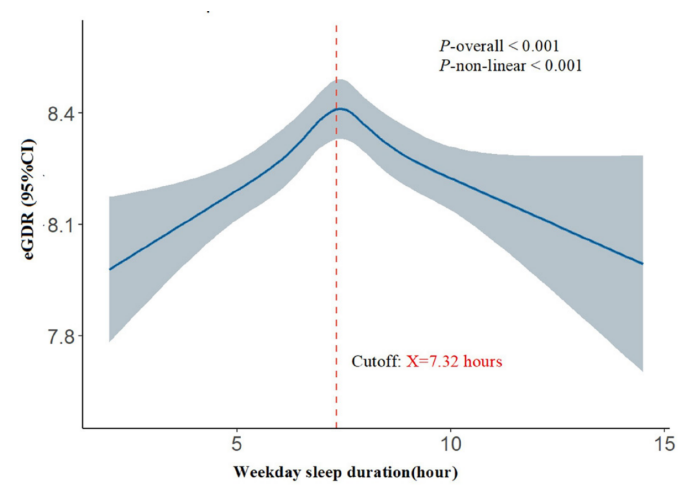
图.工作日睡眠持续时间与eGDR之间关联的限制性立方样条曲线
三、周末补觉只在“适度”时才可能有益
结果显示,在工作日睡眠时长不足7.32小时的人群中,与不补觉组相比,周末补觉1~2小时组的eGDR显著升高(β=0.296,95%CI: 0.107~0.484,P=0.002),其次是周末补觉0~1小时组(β=0.249,95%CI:0.074~0.425,P=0.005);而在工作日睡眠时长≥7.32小时的人群中,周末补觉与eGDR无显著关联。这一结果提示,过长的周末补觉可能加剧工作日睡眠时长与eGDR之间的不利关联,从而可能影响血糖代谢状态。
为进一步验证周末补觉是否对工作日睡眠时长与eGDR的关联存在调节效应,结果显示,与不补觉组相,周末补觉超过2小时组会对工作日睡眠与eGDR的负相关关系产生调节作用(β=-0.568,95%CI:- 0.970 ~- 0.167,P=0.005),这表明周末睡眠时长过长可能会加剧工作日睡眠时长与eGDR的负相关关系,进而可能导致血糖控制不佳。
为进一步探索最佳周末补觉时长,本研究同样以7.32小时为界将研究对象分为两组,并分别分析周末补觉与eGDR之间的关系。结果显示,当工作日睡眠时长不足7.32小时时,最佳周末补觉时长约为1.16小时;而在工作日睡眠时长≥7.32小时的人群中,最佳周末补觉时长约为1.12小时。
四、研究讨论:睡眠如何影响葡萄糖代谢?
从机制上看,睡眠通过多种生理途径参与代谢调节。睡眠不足可能通过交感神经激活抑制瘦素分泌、促进饥饿素释放,从而增加食欲和能量摄入,同时扰乱皮质醇昼夜节律并抑制胰岛素信号通路,降低胰岛素敏感性。此外,睡眠不足还会导致疲劳增加、体力活动减少以及能量消耗下降,从而促进体重增加和代谢紊乱。本研究进一步证实,在工作日睡眠不足时,适度增加睡眠时间与eGDR升高相关,提示延长睡眠可能有助于改善胰岛素敏感性。
另一方面,本研究也发现,当工作日睡眠时长超过7.32小时时,睡眠增加与eGDR下降相关,提示睡眠过长同样可能损害代谢健康。这种现象可能与潜在睡眠障碍、慢性炎症、体力活动减少以及昼夜节律紊乱等因素有关。此外,周末过度补觉可能通过造成“社交时差”扰乱昼夜节律,使中枢和外周生物钟不同步,进而诱发炎症反应并影响代谢调节。因此,根据个体工作日睡眠状况制定更加规律和适度的睡眠模式,可能有助于改善代谢健康并降低代谢综合征风险。
五、结语
总体来看,这项研究提供了一个很清晰的信息:从代谢健康角度看,工作日睡眠时长为7.32小时可能最理想;睡眠不足时,周末适度补觉1~2小时可能有益,但过度补觉超过2小时则可能适得其反。换句话说,真正值得提倡的不是“平时熬、周末补”,而是尽量保持稳定、规律、适度的睡眠节律。对今天越来越普遍的代谢异常和糖尿病风险而言,睡眠不应再被视为可有可无的生活细节,而应成为健康管理中的重要一环。
参考文献:1.BMJ Open Diabetes Res Care. 2026 Mar 3;14(2):e005692. doi: 10.1136/bmjdrc-2025-005692. 2 comments
一、研究背景:睡眠为何会成为代谢健康的重要变量
代谢综合征是一种由高血压、腹型肥胖、血脂异常和糖代谢紊乱等多种代谢异常共同构成的临床综合征,在美国人群中的患病率约为34%,全球约为25%,且仍在持续上升。该疾病不仅显著增加心血管疾病风险,也与全因死亡率密切相关,因此已成为重要的公共卫生问题。从生理机制看,代谢综合征的核心特征是胰岛素抵抗,即胰岛素靶组织对正常或较高水平胰岛素的反应能力下降。当前研究中常用稳态模型胰岛素抵抗指数(HOMA-IR)和甘油三酯-葡萄糖指数(TyG)评估胰岛素敏感性,但这些指标容易受到血糖、胰岛素水平等因素影响,难以全面反映胰岛素抵抗状态。相比之下,估算葡萄糖处置率(eGDR)是一种新兴且更具临床实用性的指标,由腰围、高血压状态和糖化血红蛋白计算得到,既能反映胰岛素抵抗程度,也被证明可预测代谢综合征及其相关死亡风险,因此在普通人群和糖尿病患者中都具有重要应用价值。
睡眠是维持代谢内环境稳定的重要因素,对葡萄糖代谢具有深远影响。研究表明,短期睡眠限制可在数天内诱发急性胰岛素抵抗,这与下丘脑-垂体-肾上腺轴活动改变、交感神经兴奋以及炎症反应增加有关;长期睡眠不足还会损害胰岛β细胞功能,降低组织对葡萄糖的利用能力,从而增加高血糖和2型糖尿病风险。在现代社会,工作日睡眠不足十分普遍,长期每晚睡眠不足6小时的人群往往会出现葡萄糖耐量受损。同时,研究也发现睡眠过长同样可能增加糖尿病和心血管疾病风险,提示睡眠时长与代谢健康之间可能存在复杂的非线性关系。然而,目前关于工作日睡眠模式与eGDR之间关系的研究仍然有限,有必要进一步开展大规模人群研究进行探讨。
为了弥补工作日睡眠不足,许多人会选择在周末补觉。一些研究认为,适度的周末补觉可能缓解睡眠不足带来的炎症反应并改善代谢状态,但也有研究指出,反复经历“工作日睡眠不足-周末延长睡眠”的模式可能扰乱昼夜节律,形成“社交时差”,反而加重代谢紊乱。事实上,只有少数严重睡眠不足的人能够通过周末补觉完全恢复睡眠平衡,而过度或不规律的补觉可能通过氧化应激和炎症反应促进胰岛素抵抗。因此,本研究旨在利用大规模人群数据探讨工作日睡眠时长与eGDR之间的关系,并分析周末补觉在其中的调节作用,以期为制定更加科学的睡眠健康策略提供依据。
本研究基于美国国家健康和营养检查调查(NHANES)2009~2023年的数据开展分析。最终纳入23475例成年人,其中10817例具有周末睡眠数据。工作日和周末睡眠时长均通过问卷调查获得,周末补觉(WCS)定义为周末睡眠时长减去工作日睡眠时长,并分为0小时、0~1小时、1~2小时和>2小时四组。eGDR根据腰围、高血压状态及糖化血红蛋白(HbA1c)计算,用于评估胰岛素抵抗水平,数值越大,说明身体对胰岛素反应越好、葡萄糖被组织利用越充分。
二、睡眠与eGDR呈倒U型关系,拐点为7.32小时
该研究共纳入23475例受试者,其中男性占51.16%,年龄范围为20~80岁。eGDR中位数为8.23(四分位距:5.52~9.94),工作日睡眠时长中位数为7.50小时(四分位距:6.00~8.00)。在具有周末睡眠数据的10817例受试者中,周末睡眠时长中位数为8.00小时(四分位距:7.00~9.00),其中48.29%的受试者表示周末存在补觉行为。
限制性立方样条分析结果显示,工作日睡眠时长与eGDR之间呈显著倒U型关系(非线性P<0.001),拐点为7.32小时(图)。在该阈值之前,eGDR随工作日睡眠时长增加而升高;超过该阈值后,睡眠时长进一步增加则与eGDR下降相关。具体而言,当工作日睡眠时长<7.32小时时,每增加1小时睡眠,eGDR增加0.273(β=0.273,95%CI:0.224~0.322,P<0.001);而当工作日睡眠时长≥7.32小时时,每增加1小时睡眠,eGDR下降0.222(β=-0.222,95%CI:-0.272~-0.171,P<0.001)。

图.工作日睡眠持续时间与eGDR之间关联的限制性立方样条曲线
三、周末补觉只在“适度”时才可能有益
结果显示,在工作日睡眠时长不足7.32小时的人群中,与不补觉组相比,周末补觉1~2小时组的eGDR显著升高(β=0.296,95%CI: 0.107~0.484,P=0.002),其次是周末补觉0~1小时组(β=0.249,95%CI:0.074~0.425,P=0.005);而在工作日睡眠时长≥7.32小时的人群中,周末补觉与eGDR无显著关联。这一结果提示,过长的周末补觉可能加剧工作日睡眠时长与eGDR之间的不利关联,从而可能影响血糖代谢状态。
为进一步验证周末补觉是否对工作日睡眠时长与eGDR的关联存在调节效应,结果显示,与不补觉组相,周末补觉超过2小时组会对工作日睡眠与eGDR的负相关关系产生调节作用(β=-0.568,95%CI:- 0.970 ~- 0.167,P=0.005),这表明周末睡眠时长过长可能会加剧工作日睡眠时长与eGDR的负相关关系,进而可能导致血糖控制不佳。
为进一步探索最佳周末补觉时长,本研究同样以7.32小时为界将研究对象分为两组,并分别分析周末补觉与eGDR之间的关系。结果显示,当工作日睡眠时长不足7.32小时时,最佳周末补觉时长约为1.16小时;而在工作日睡眠时长≥7.32小时的人群中,最佳周末补觉时长约为1.12小时。
四、研究讨论:睡眠如何影响葡萄糖代谢?
从机制上看,睡眠通过多种生理途径参与代谢调节。睡眠不足可能通过交感神经激活抑制瘦素分泌、促进饥饿素释放,从而增加食欲和能量摄入,同时扰乱皮质醇昼夜节律并抑制胰岛素信号通路,降低胰岛素敏感性。此外,睡眠不足还会导致疲劳增加、体力活动减少以及能量消耗下降,从而促进体重增加和代谢紊乱。本研究进一步证实,在工作日睡眠不足时,适度增加睡眠时间与eGDR升高相关,提示延长睡眠可能有助于改善胰岛素敏感性。
另一方面,本研究也发现,当工作日睡眠时长超过7.32小时时,睡眠增加与eGDR下降相关,提示睡眠过长同样可能损害代谢健康。这种现象可能与潜在睡眠障碍、慢性炎症、体力活动减少以及昼夜节律紊乱等因素有关。此外,周末过度补觉可能通过造成“社交时差”扰乱昼夜节律,使中枢和外周生物钟不同步,进而诱发炎症反应并影响代谢调节。因此,根据个体工作日睡眠状况制定更加规律和适度的睡眠模式,可能有助于改善代谢健康并降低代谢综合征风险。
五、结语
总体来看,这项研究提供了一个很清晰的信息:从代谢健康角度看,工作日睡眠时长为7.32小时可能最理想;睡眠不足时,周末适度补觉1~2小时可能有益,但过度补觉超过2小时则可能适得其反。换句话说,真正值得提倡的不是“平时熬、周末补”,而是尽量保持稳定、规律、适度的睡眠节律。对今天越来越普遍的代谢异常和糖尿病风险而言,睡眠不应再被视为可有可无的生活细节,而应成为健康管理中的重要一环。
参考文献:1.BMJ Open Diabetes Res Care. 2026 Mar 3;14(2):e005692. doi: 10.1136/bmjdrc-2025-005692. 2 comments











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言