妊娠糖尿病(GDM)不仅是孕期常见的代谢并发症,更是女性未来罹患2型糖尿病(T2DM)的重要预警信号。尽管指南推荐产后定期筛查,但实际依从性低,亟需简便、经济且具有病理生理意义的早期预测工具。Gynecol Endocrinol发表的一项题为“Neutrophil/albumin ratio positively associates with type 2 diabetes mellitus risk in women with prior gestational diabetes mellitus: moderation by body mass index”的研究,基于美国NHANES全国代表性数据库,首次系统探讨了中性粒细胞/白蛋白比值(NAR)在有GDM史女性中对T2DM风险的预测价值。研究发现:NAR升高与T2DM风险显著相关,尤其在超重人群(BMI 25~30 kg/m2)中效应最为突出,风险增幅超过2倍。基于此,本文将对该研究进行深入解读,以飨读者!
研究背景
GDM是孕期最常见的代谢紊乱之一,显著增加女性未来患T2DM的风险,研究发现产后10~20年内风险升高7~10倍,累计发病率可达2.6%~70%。其向T2DM进展的核心机制在于胰岛素抵抗持续恶化与β细胞功能衰退之间的失衡。尽管孕期胰岛素抵抗属生理性适应,但产后若叠加肥胖、慢性炎症等因素,可能阻碍代谢恢复,并通过免疫激活与“代谢记忆”加速T2DM发生。
目前指南建议GDM女性在产后4~12周行OGTT筛查,此后每1–3年复查血糖或HbA1c。然而,现有检测依从性低,亟需简便、可及的预测工具。近年研究强调,慢性低度炎症与代谢失调共同驱动T2DM发生,提示兼具炎症与代谢信息的新型生物标志物具有重要价值。中性粒细胞/白蛋白比值(NAR)正属此类指标:中性粒细胞参与胰岛素抵抗和慢性炎症,白蛋白则具抗氧化与抗炎作用,反映营养与代谢状态。NAR成本低、易获取,已在心衰、脂肪肝等疾病中展现预测潜力,但尚未用于GDM后T2DM风险评估。
本研究旨在探讨NAR与有GDM史女性T2DM风险的关联,并通过分析其与HOMA-IR(胰岛素抵抗)和HOMA-β(β细胞功能)的关系,揭示其潜在病理生理机制,为早期干预提供新靶点。
研究方法
研究设计与人群
本研究基于2009~2018年美国国家健康与营养调查(NHANES)数据库,在49 286例参与者中,通过GDM病史问卷筛选出843例有妊娠糖尿病史的女性;排除当前妊娠(n=22)、缺乏T2DM诊断指标(HbA1c或空腹血糖,n=18)及缺失中性粒细胞或白蛋白数据者(n=21)后,最终纳入782例。样本量经G*Power计算(效应量d=0.5,α=0.05,功效=0.95),最低需220例,本研究满足要求。
变量定义与计算:
NAR=中性粒细胞计数(103/μL)/白蛋白(g/dL)
HOMA-IR=[空腹血糖(mmol/L)×空腹胰岛素(μU/mL)]/22.5
HOMA-β=[空腹胰岛素×20]/[空腹血糖-3.5]
T2DM诊断:HbA1c≥6.5%或空腹血糖≥7.0 mmol/L
协变量:
包括人口学(年龄、种族、教育、贫困收入比PIR、BMI)、生活方式(吸烟、饮酒)、共病(高血压)及实验室指标(如WBC、ALT、AST、HDL-C、肌酐等)。吸烟与饮酒状态依据标准NHANES问卷定义;高血压基于自报诊断。
统计分析:
连续变量以中位数[Q1, Q3]表示,组间比较采用Mann-Whitney U检验;分类变量以n(%)表示,采用卡方检验。多元Logistic回归用于评估NAR与T2DM关联:模型1调整肝肾功能及炎症相关指标(ALT、WBC、Hb、尿酸、BUN、HDL-C);模型2进一步调整人口学与临床因素(年龄、BMI、PIR、种族、教育、高血压)。为避免共线性,未将NAR组成成分(中性粒细胞、白蛋白)及T2DM诊断指标纳入同一模型,并通过方差膨胀因子(VIF<10)筛查多重共线性。
采用限制性三次样条(RCS)探索NAR与T2DM的非线性关系;中介分析(Python pingouin)检验HOMA-IR/HOMA-β的潜在中介作用;交互作用分析评估BMI、年龄等因素的修饰效应。敏感性分析排除175例使用降糖药物者。所有分析使用Python 3.9与SPSS 22.0完成,P≤ 0.05视为显著。缺失数据通过随机森林插补。
研究结果
本研究纳入545例无T2DM和237例T2DM参与者。如表1所示,两组在年龄、PIR、BMI、种族、教育水平、高血压及多项实验室指标(包括ALT、白细胞、中性粒细胞、白蛋白、NAR、HbA1c、空腹血糖、HDL-C、BUN、尿酸等)上存在显著差异。根据预设方案,NAR及其组成成分(中性粒细胞、白蛋白)以及T2DM诊断指标(HbA1c、空腹血糖)未纳入后续分析。其余14个协变量经共线性检验(VIF < 10),均无多重共线性,适合用于多变量模型。
NAR与T2DM的关联
单变量分析显示,NAR是T2DM的显著风险因素(粗模型:OR=1.649,95% CI:1.181~2.309,P=0.003),即NAR每增加1单位,T2DM风险升高约64.9%。然而,在调整实验室指标(模型1)及人口学与共病因素(模型2)后,该关联不再显著(OR=2.042和1.398,P均>0.05),提示协变量可能削弱其独立效应。
敏感性分析排除接受降糖治疗者(n=175)后,粗模型中NAR仍显著关联T2DM(OR=1.701,95% CI: 1.057~2.708,P=0.026),而调整后模型中关联仍不显著(模型1:OR=1.851,P=0.305;模型2:OR = 1.396,P=0.220),表明降糖治疗对NAR与T2DM关系无显著影响。
调整模型1中无显著关联的机制探讨
针对模型1中NAR与T2DM关联不再显著的现象,课题组提出两个假设:(1)NAR与T2DM存在未被识别的非线性关系;(2)NAR的效应通过其他变量中介。限制性三次样条(RCS)分析显示,无论是否调整协变量,NAR与T2DM均呈线性关系(非线性检验P>0.05;图1A–B),排除了非线性解释。
进一步中介分析聚焦于与NAR和T2DM均相关的实验室指标(白细胞、红细胞、HDL-C)。结果显示,NAR对T2DM的影响完全由RDW和HDL-C介导,提示其作用主要通过炎症与脂代谢通路间接实现。
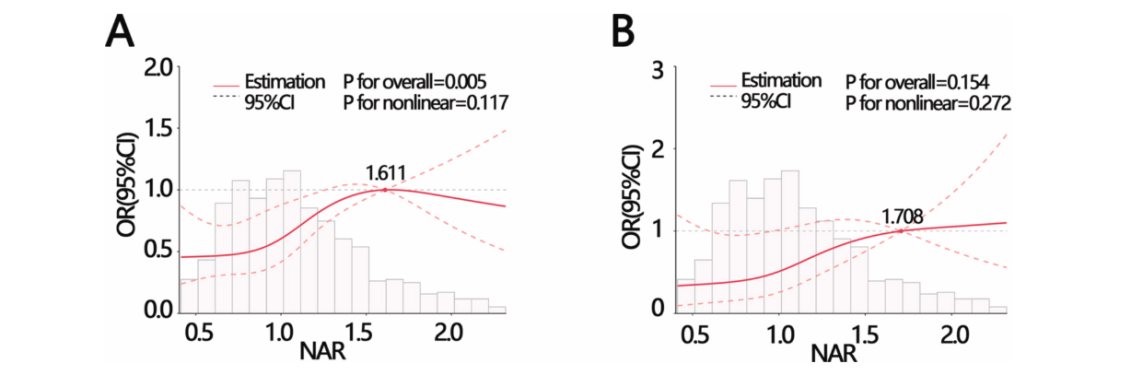
图1. NAR与T2DM之间的RCS分析
调整模型2中无显著关联的机制探讨
针对模型2中NAR与T2DM关联不显著的现象,课题组提出两个假设:(1)因PIR和BMI缺失导致样本量减少、统计效能下降;(2)NAR可能与年龄、BMI、种族或高血压存在交互作用。为验证假设1,采用随机森林法填补缺失数据后重新分析,NAR在模型2中恢复显著性(OR=1.559,95% CI: 1.059~2.297,P=0.024)。针对假设2,按年龄(<45 vs. ≥45岁)和BMI(<25、25–30、≥30 kg/m2)分组进行交互作用分析。结果显示,仅NAR与BMI存在显著交互作用(P=0.027)。
亚组分析进一步表明,该关联仅在BMI 25~30 kg/m2人群中显著(OR=3.086,95% CI: 1.378~7.129,P=0.007),提示在此超重亚组中,NAR每增加1单位,T2DM风险升高逾2倍。
NAR通过HOMA-IR介导T2DM风险
鉴于胰岛素抵抗(以HOMA-IR衡量)是T2DM的核心机制,且BMI在NAR与T2DM间存在交互作用,课题组进一步分析NAR与HOMA-IR/HOMA-β在不同BMI亚组中的关联。在782例参与者中,367例具备空腹胰岛素数据。基线比较显示,该子集与其他人群在人口学及临床特征上无显著差异,提示无明显选择偏倚。线性回归显示,NAR与HOMA-IR的关联仅在BMI 25~30 kg/m2组显著(β=2.22,95% CI: 0.653~3.787,P=0.007),而与HOMA-β无显著相关性。中介分析进一步证实,在该BMI范围内,HOMA-IR完全介导NAR对T2DM风险的影响(间接效应=0.165,95% CI: 0.068~0.382,P=<0.001)。
研究讨论
本研究发现,在有GDM史的女性中,NAR与T2DM风险显著正相关。该关联完全由红细胞分布宽度(RDW)和HDL-C介导,提示NAR可能通过慢性炎症与脂代谢紊乱促进胰岛素抵抗。此外,BMI显著修饰这一关系:仅在超重人群(BMI 25~30 kg/m2)中,NAR与T2DM风险显著相关(OR>3),且其效应完全通过HOMA-IR介导,凸显该亚组中炎症-胰岛素抵抗轴的关键作用。
NAR的独特优势在于整合了先天免疫活性(中性粒细胞)与营养/代谢稳态(白蛋白),较传统炎症标志物更能反映“营养-炎症失衡”这一T2DM核心病理特征。加之其基于常规、低成本的血常规与生化检测,NAR在资源有限环境中具有潜在筛查价值,或可纳入产后T2DM风险分层模型。
数据源自NHANES横断面调查,依赖自报GDM史,存在回忆偏倚;T2DM诊断未充分考虑降糖药物使用;缺乏发病时间、PCOS、糖耐量异常等关键协变量;且无法确立因果关系。未来需前瞻性研究验证NAR的预测效能及生物学机制。
结语
本研究表明,NAR升高与有妊娠糖尿病病史个体发展为T2DM风险的增加独立相关。机制分析表明,这种关联可能通过NAR对HDL-C代谢的调控作用介导。重要的是,BMI显著改变NAR与T2DM易感性的关系,在超重人群中观察到最强效应(25kg/m2≤BMI<30kg/m2)。在该特定人群中,NAR主要通过增强胰岛素抵抗加重T2DM风险,这一点由HOMA-R的介导作用可见一斑。这些发现凸显了NAR作为高风险人群中T2DM风险分层的潜在生物标志物,并强调代谢异质性在个性化糖尿病预防策略中的重要性。未来,课题组需要通过前瞻性或干预性研究验证有妊娠糖尿病病史个体中T2DM的NAR值。
参考文献1.Chen YF, et al. Gynecol Endocrinol. 2026 Dec 31;42(1):2607806.
2 comments









 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言