一、基层糖尿病管理:以健康科普为先导,从筛查、诊断到全面评估
基层糖尿病防治管理是国家慢性病防控战略的重要组成部分,其核心目标在于通过系统化、规范化的健康管理,实现血糖、血压、血脂、体重的综合控制达标,从而减少或延缓并发症发生,降低致残率和致死率。这一目标的达成需要依托多环节协同运作,构建“科普-筛查-诊断-评估-治疗-转诊-随访”的闭环管理体系(图1)。其中,健康宣传与科普教育则是整个体系的基石。我们必须让公众深刻认识到,糖尿病是一种可防可治的疾病,而非不治之症。
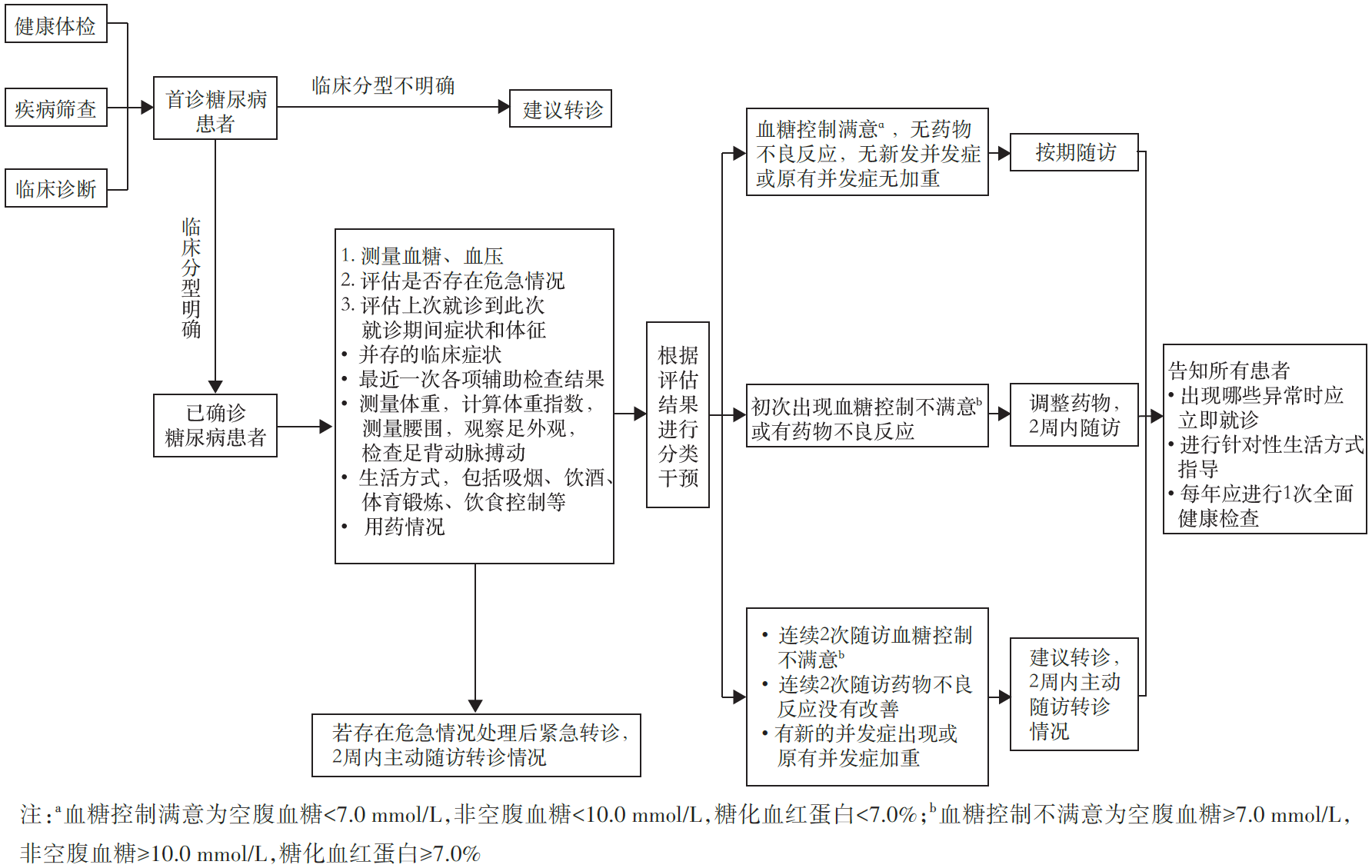
图1. 基层糖尿病健康管理流程图
1、增强主动筛查意识
目前,我国约半数糖尿病患者对自身患病情况并不知晓,因此提高主动筛查意识至关重要。不应等到出现“三多一少”(多饮、多食、多尿、体重下降)的典型症状才进行检查,否则往往为时已晚。筛查旨在通过快捷、简单且成本较低的方法识别潜在的糖尿病患者。在基层医疗实践中,通常采用快速、简便的检测方法(如指尖血糖检测)识别高危人群。2、准确诊断并科学分型
筛查发现异常后,需进一步精准诊断。若空腹血糖(FPG)≥5.6 mmol/L,则应通过口服葡萄糖耐量试验(OGTT)或标准化糖化血红蛋白(HbA1c)检测以明确诊断。确诊后需进行分型,按照世界卫生组织(WHO)标准分为1型糖尿病(T1DM)、2型糖尿病(T2DM)、妊娠糖尿病(GDM)及其他特殊类型糖尿病,其中T2DM占基层患者的绝大多数。需强调的是,诊断过程中必须排除应激状态(如感染、创伤)及其他疾病(如甲状腺功能亢进、肝病)引起的继发性血糖升高,确保诊断的准确性。
3、确诊后实施全面评估
诊断明确后,必须进行全面评估,具体包括三方面:一般情况评估(身高、体重、腰围、血压等)、代谢指标评估(FPG、餐后血糖、HbA1c、肝肾功能、血脂、尿酸等)以及并发症筛查(眼底、肾脏、神经及足部检查)。以足部评估为例,需观察有无畸形、胼胝或溃疡,检查足背动脉搏动及皮肤颜色等。通过全面评估,可判断患者是新发糖尿病,还是已患病多年却未被发现,甚至是否已出现并发症,从而制定个体化治疗方案。若基层医疗机构无法完成某些检查(如眼底摄影),应及时转诊至上级医院。
4、数据共享与连续管理
为真正实现个体化治疗,应当建立患者健康数据库,推动医疗数据共享。数据内容除血糖、血压等医学指标外,还应涵盖患者的经济状况、文化程度、心理状态、家庭及社会支持系统等信息。例如,若治疗方案超出患者经济承受能力,或基层药房未能配备相应药物,则再理想的方案也难以落实。因此,只有全面掌握患者信息,才能制定出最符合其实际情况、最具可及性的治疗与管理策略。
二、诊断标准:突破“三多一少”症状依赖,依靠客观指标
准确诊断是糖尿病管理的首要环节,必须确保严谨无误。根据指南明确的诊断标准,对于具有典型“三多一少”症状的个体,只要以下任一指标达标即可确诊:FPG≥7.0 mmol/L,或餐后2小时血糖≥11.1 mmol/L,或HbA1c≥6.5%,或随机血糖≥11.1 mmol/L(所有检测均须采用标准化方法)。若缺乏典型症状,则需满足同一时间点的两个血糖指标或两个不同时间点的血糖指标达到或超过诊断切点(随机血糖除外),方可诊断为糖尿病(图2)。这一诊断原则至关重要,能有效避免因单次检测误差导致的误诊。
针对高危人群,如年龄≥35岁、超重或肥胖[体重指数(BMI)≥24 kg/m2或男性腰围≥90 cm、女性腰围≥85 cm]、有糖尿病前期史、一级亲属有糖尿病史、缺乏体力活动者,以及有巨大儿分娩史或GDM病史的女性等,应每年至少检测1次FPG,并接受医务人员的健康指导。若检测发现血糖异常但尚未达到糖尿病诊断标准,即已处于糖尿病前期,应告知患者调整生活方式,并建议其在3~6个月后复查。
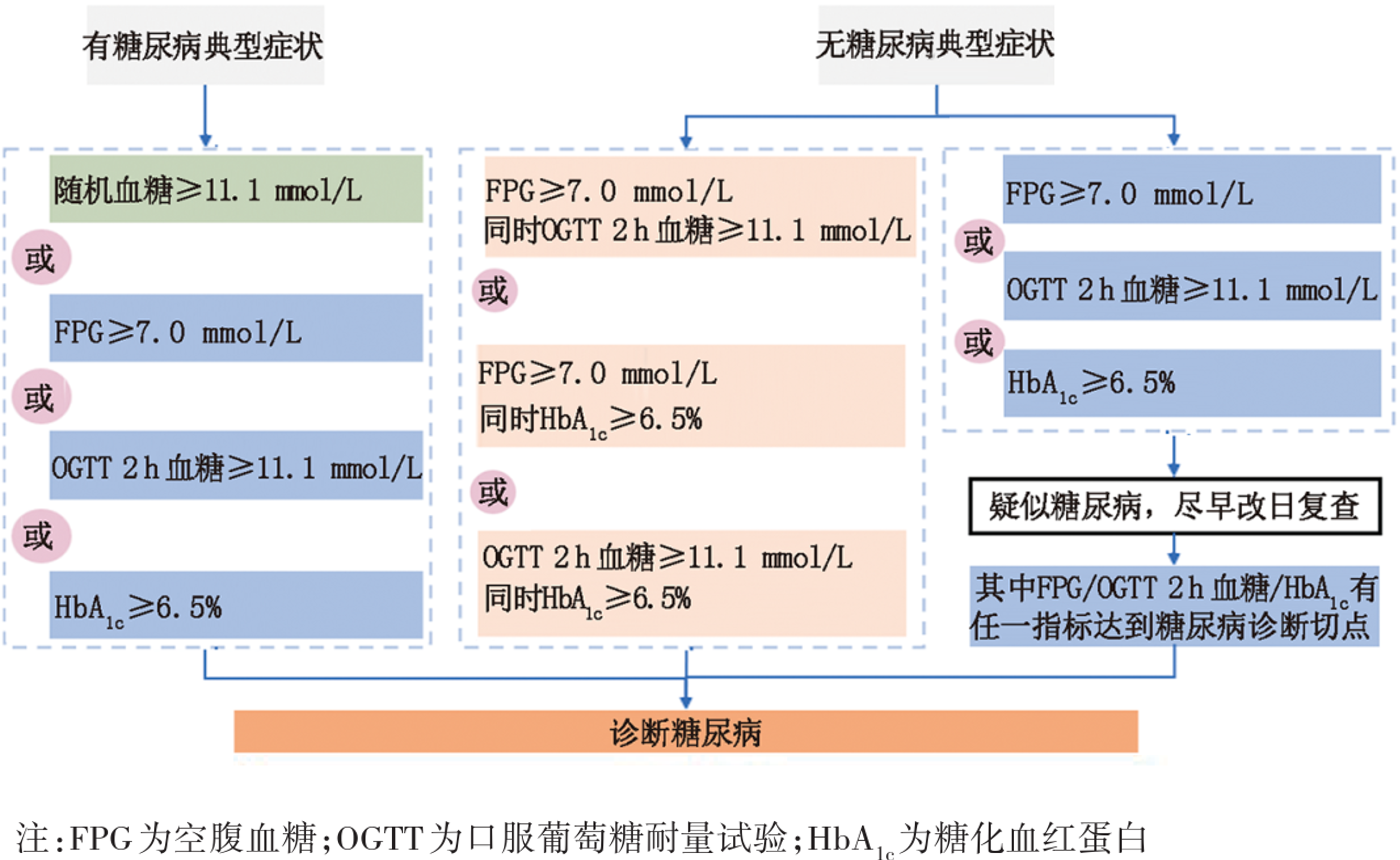
图2. 糖尿病诊断流程图
三、治疗策略:以生活方式为基石,注重药物选择个体化与及时转诊
1、生活方式干预是糖尿病治疗基石,不可或缺
基层糖尿病治疗策略应力求简洁明了,遵循图3所示的降糖治疗路径。生活方式干预应贯穿治疗全程,主要包括合理饮食与规律运动:饮食应总量控制、少食多餐、以高纤维饮食为主;运动方面建议每周至少进行150分钟的中等强度有氧运动,以及每周2~3次抗阻练习,两次锻炼间隔不少于48小时。若单纯生活方式干预无法使血糖控制达标,则应及时起始单药治疗。
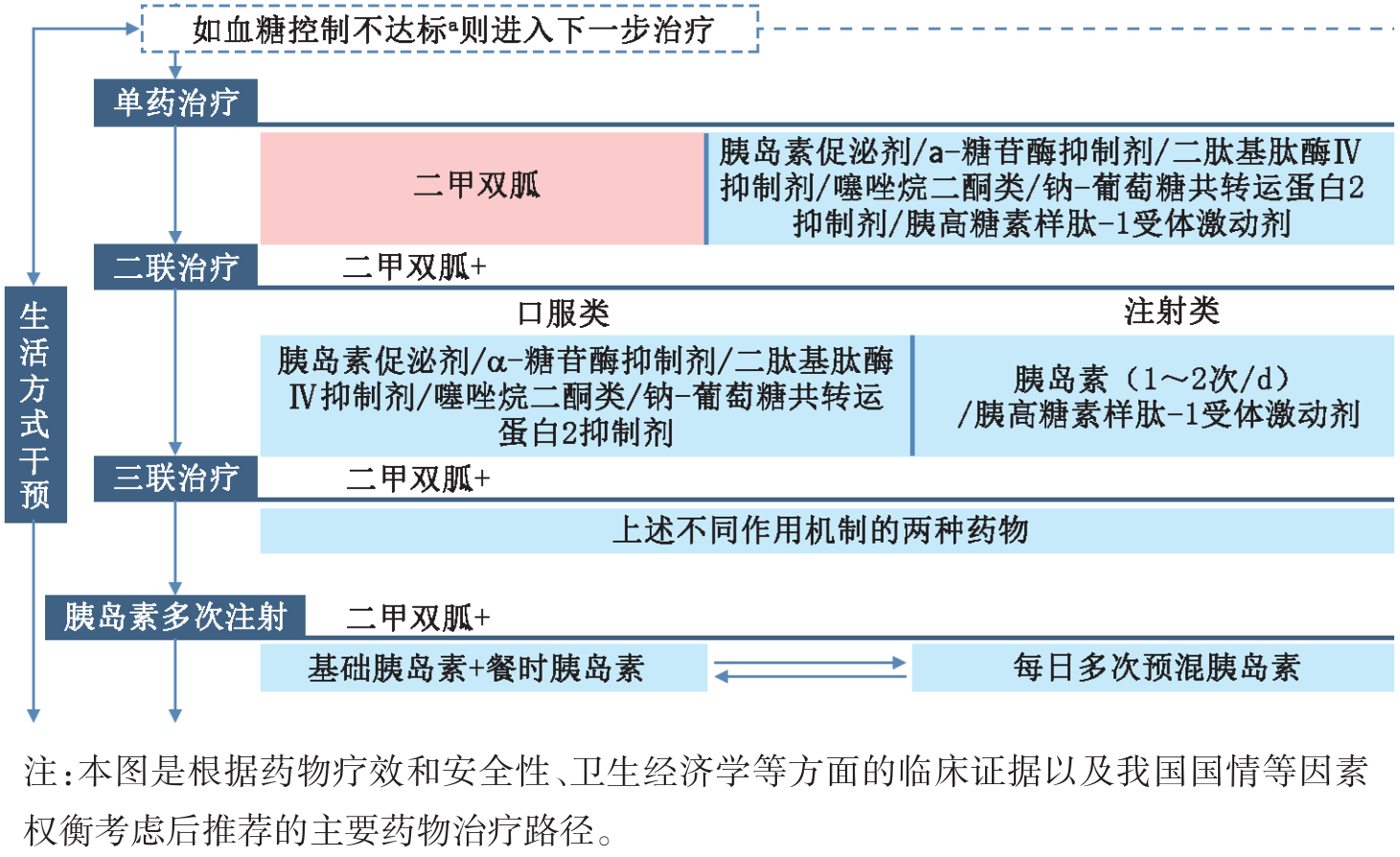
图3. 基层T2DM患者降糖治疗路径图
2、以“患者为中心”,制定个体化药物治疗方案
药物治疗首选二甲双胍,因其降糖效果确切、不易引起低血糖、价格低廉,且对心血管事件有潜在获益。若单药治疗3个月后血糖仍不达标,可联合使用不同作用机制的药物进行二联治疗,如胰岛素促泌剂、α-糖苷酶抑制剂、二肽基肽酶Ⅳ抑制剂(DPP-4i)、噻唑烷二酮类药物、钠-葡萄糖共转运蛋白2抑制剂(SGLT2i)、胰高糖素样肽-1受体激动剂(GLP-1RA)、胰岛素等。若二联治疗血糖仍不达标,则应考虑三联治疗或加用基础胰岛素。对于血糖极高(如HbA1c>9.0%或FPG≥11.1 mmol/L)并伴明显高血糖症状的新诊断T2DM患者,推荐短期(2周至3个月)胰岛素强化治疗或及时转诊。短期强化治疗能够通过快速降低血糖来改善胰岛功能,部分患者甚至可获得糖尿病缓解。待血糖稳定后,再逐步简化治疗方案,序贯使用简化的口服降糖药治疗方案。
需指出,该指南推荐的治疗路径基于基本保障药物[1]。然而,临床中合并心血管疾病或其高危因素,或肥胖的T2DM患者非常常见,国际指南[2]和《中国糖尿病防治指南(2024版)》[3]推荐合并心血管疾病或高危因素的患者,首选SGLT2i或具有心血管获益的GLP-1RA;如同时合并肥胖,或合并肥胖、脂肪肝、血脂异常的T2DM患者,首选有心血管获益的GLP-1RA,如利拉鲁肽、司美格鲁肽等。这类药物可通过抑制食欲、减轻体重、改善代谢带来多重获益,部分患者甚至可实现糖尿病缓解。配备此类药物的基层医疗卫生机构可为适宜患者推荐使用;未配备的机构,基层医生也应具备识别能力,了解哪些患者可能从中获益更大,并及时将其转诊至上级医院。
3、明确执业范围并及时转诊
基层医生必须明确自身执业范围与能力边界,掌握及时转诊的指征。指南明确规定以下情况应予以转诊:①诊断困难或特殊患者:包括初次发现血糖异常但临床分型不明确者,妊娠期与哺乳期血糖异常者,疑似糖尿病伴继发性肥胖者;②治疗困难者:如原因不明或处理后仍反复发生低血糖者,血糖、血压、血脂长期治疗不达标者,血糖波动较大且控制困难者,出现严重不良反应难以处理者,体重管理困难者[包括肥胖症(BMI≥28 kg/m2)患者采用生活方式和/或药物干预3~6个月后体重减轻小于5%或呈进行性增加,或糖尿病合并BMI≥32.5 kg/m2者,以及BMI<18.5 kg/m2的消瘦患者];③并发症严重者:如糖尿病急性并发症,糖尿病慢性并发症(视网膜病变、肾脏病、神经病变、糖尿病足或周围血管病变)的筛查、诊断、治疗方案的制定和疗效评估在社区处理有困难者,糖尿病慢性并发症导致严重靶器官损害者。
同时,鼓励基层医院与上级医院开展远程医疗会诊,通过远程协作共同为患者制定更适宜、更可及且经济的治疗方案,这对提升基层糖尿病诊疗水平至关重要。
四、结语
《国家基层糖尿病防治指南(2025)》为基层诊疗提供了科学规范的实践框架,但真正将指南落地、惠及广大患者,关键在于一线医务人员的实践力与专业担当。基层医生作为糖尿病防治的主力军,是打通糖尿病管理“最后一公里”的核心力量。随着分级诊疗制度的深入推进以及基层医疗服务能力的持续提升,以患者为中心的糖尿病精准化管理必将稳步实现,最终让更多患者受益。

原解放军第306医院全军糖尿病诊治中心主任、主任医师,教授。中华医学会糖尿病学分会糖尿病足与周围血管病学组顾问;《中华内分泌代谢杂志》《中华糖尿病杂志》等10种期刊编委和《糖尿病之友》主编、《中华老年多器官疾病杂志》《中华全科医学》副主编。曾任国家卫生部慢性疾病预防与控制专家委员会委员、第一届国家心血管病专家委员会委员、中华医学会糖尿病学分会委员兼副秘书长、内分泌学会委员兼糖尿病学组副组长、亚洲糖尿病学会监事、Diabetes, Obesity and Metabolism编委。获国家科技进步一等奖和三等奖各1项,北京市科学技术一等奖1项、军队医疗成果二等奖3项、军队科技进步二等奖1项,军队科技进步或医疗成果三等奖12项。发表论文440余篇,主编(译)著24部、参编(译)糖尿病内分泌专业参考书44部。参与编写国际糖尿病联盟糖尿病足临床指南(2017版)和国际糖尿病足工作组糖尿病足感染临床指南(2023版)。享受国务院颁发的政府特殊津贴。
参考文献:
1. 基本公共卫生服务项目基层糖尿病防治管理办公室, 中华医学会糖尿病学分会. 中华内科杂志. 2025; 64(12): 1169-1186.
2. American Diabetes Association Professional Practice Committee for Diabetes. Diabetes Care. 2026; 49(Suppl_1): S183-S215.
3. 中华医学会糖尿病学分会. 中华糖尿病杂志. 2025; 17(1): 16-139.











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言