编者按:
近年来,“糖尿病前期缓解”(即从血糖异常恢复至正常血糖)这一概念受到广泛关注,但其背后机制长期存在争议。缓解的关键究竟是胰岛素敏感性改善,还是胰岛β细胞功能恢复?Retnakaran及其同事在Lancet Diabetes & Endocrinology发表的重要研究[1],以及近期Lee和Yoon在Journal of Diabetes Investigation发表的深度评论[2],为以上问题提供了关键答案。研究证实:胰岛β细胞功能的恢复,而非单纯胰岛素敏感性改善,是糖尿病前期缓解的主要决定因素。这一结论不仅挑战了传统认知,也为糖尿病防治提供了新的启示与方向。
一、研究背景:糖尿病前期缓解机制的“罗生门”
2型糖尿病缓解虽已被证实具备生物学可行性与临床意义,但糖尿病前期的缓解机制,学界长期存在分歧,既往不同研究结论甚至截然相反。
德国糖尿病前期生活方式干预研究(PLIS)分析显示:胰岛素敏感性改善可驱动缓解,且不依赖β细胞功能的显著提升[3];
美国糖尿病预防计划结局研究(DPPOS)则表明:β细胞功能的保留,与血糖逆转至正常状态的关联更为密切[4]。
因此,亟需设计严谨的研究,厘清这一机制争议。
二、研究方法:针对性队列与精准代谢评估
为解决既往研究的矛盾,Retnakaran团队开展了一项产后女性前瞻性队列研究,选取产后新发糖尿病前期女性为研究对象,通过连续口服葡萄糖耐量试验(OGTT)进行纵向代谢评估[1]。
胰岛素敏感性评估:采用Matsuda指数、胰岛素抵抗稳态模型评估(HOMA-IR);
β细胞代偿功能评估:选用胰岛素分泌-敏感性指数-2(ISSI-2)、胰岛素生成指数(IGI)/空腹血浆胰岛素(FPI)。
研究旨在通过对比缓解者与非缓解者的代谢指标变化,明确胰岛素敏感性与β细胞功能对糖尿病前期缓解的贡献度,同时分析基线β细胞储备与缓解的关联。
三、核心发现:β细胞功能恢复是缓解的“最强预测因子”
研究结果显示,实现缓解个体的胰岛素敏感性和胰岛素分泌均有所改善,但β细胞功能恢复起决定性作用,关键发现如下:
1.β细胞为核心驱动:对数转换后的log ISSI-2变化是糖尿病前期缓解的最强预测因子,其贡献度远超胰岛素敏感性变化。
2.机制具有统一性:结果挑战了“糖尿病前期缓解与糖尿病缓解机制不同”的观点,支持β细胞功能在整个血糖异常连续谱(从正常到糖尿病)中均起核心作用。
3.基线储备决定缓解潜力:研究发现,实现缓解的个体,基线ISSI2水平显著更高,提示固有β细胞的恢复能力,可能直接影响糖尿病前期的可逆性。
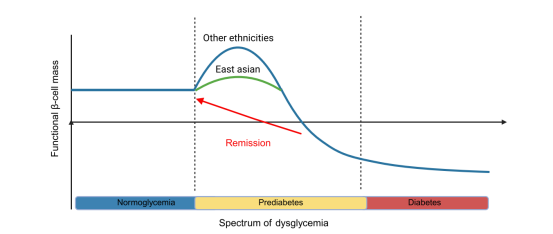
4.动态机制图解:图1展示了血糖异常连续谱中功能性β细胞质量的动态变化——早期代谢应激通过增加胰岛素分泌来代偿,进行性β细胞功能障碍则会引发糖尿病前期和糖尿病(图1);糖尿病前期的缓解,可通过β细胞代偿功能的部分恢复实现。东亚人群基线β细胞储备偏低,可能影响其对β细胞功能衰竭的易感性及缓解潜力。
四、讨论:重新审视糖尿病前期的病理生理
重要临床启示:
1.β细胞功能损伤远早于预期:不应将糖尿病前期视为单纯的胰岛素抵抗状态。即便处于糖尿病前期范围内的轻度空腹血糖升高(100~114mg/dl),第一时相胰岛素反应也会大幅降至正常水平的约40%,并随血糖进一步升高后甚至完全消失,这表明β细胞功能障碍的发生时间远早于人们通常认知,糖尿病前期阶段已存在明显的β细胞代偿功能受损。
2.干预关口需前移:保护/恢复β细胞功能的干预(针对β细胞应激、糖毒性、去分化),可能需要在糖尿病前期阶段就开始启动,而非确诊糖尿病后。
3.评估工具需革新:目前尚缺乏标准化且临床实用的功能性β细胞质量精准量化方法。但最新研究提示,未来结合连续血糖监测(CGM),有望实现无需直接检测胰岛素的β细胞功能简易评估。
4.药物干预前景:肠促胰素(Incretin)类疗法虽已被证实可实现血糖逆转,但停药后体重回升、血糖指标变化,以及长期对β细胞功能的影响,仍需进一步探索。
研究局限性:
1.研究队列仅为产后女性,妊娠史可能影响β细胞代偿功能,仍需在更广泛、更多样化的人群中进行验证。
2.不同人群β细胞状态存在异质性,是过往研究结论冲突的重要原因;东亚人群β细胞质量偏低的特征(尽管这些表型模式似乎正在演变),让本结论更具针对性。
3.缓解机制还涉及细胞外囊泡、代谢组、蛋白质组等生物介质,未来需多组学研究深入解析。
五、结语:迈向精准的糖尿病前期管理
本研究表明,糖尿病前期缓解的核心是β细胞代偿功能的恢复,而非单纯胰岛素敏感性改善。糖尿病前期缓解与糖尿病缓解并非彼此独立的过程,而是同一病理生理连续谱中的不同阶段;在血糖异常发生发展的全程中,β细胞健康始终处于核心地位。
随着“缓解”逐渐成为治疗目标,明确其生物学机制至关重要。未来,围绕β细胞保护与恢复的干预策略,以及更精准可行的β细胞功能评估手段,将成为推动糖尿病防控关口前移的关键方向。
参考文献
[1]Retnakaran R, et al. The central role of recovery of b-cell function in the remission of prediabetes: A prospective cohort study in Canada. Lancet Diabetes Endocrinol 2025; 13: 829–837.
[2]Lee, J. and Yoon, K.-H. (2026), β-cell recovery revisited: Is prediabetes remission driven by insulin sensitivity or β-cell function?. J Diabetes Investig. https://doi.org/10.1111/jdi.70292
[3] Sandforth A, et al. Mechanisms of weight loss-induced remission in people with prediabetes: A post-hoc analysis of the randomised, controlled, multicentre prediabetes lifestyle intervention study(PLIS). Lancet Diabetes Endocrinol 2023;11: 798–810.
[4] Perreault L, et al. Effect of regression from prediabetes to normal glucose regulation on long-term reduction in diabetes risk: Results from the diabetes prevention program outcomes study. Lancet 2012; 379: 2243–2251. 2 comments
近年来,“糖尿病前期缓解”(即从血糖异常恢复至正常血糖)这一概念受到广泛关注,但其背后机制长期存在争议。缓解的关键究竟是胰岛素敏感性改善,还是胰岛β细胞功能恢复?Retnakaran及其同事在Lancet Diabetes & Endocrinology发表的重要研究[1],以及近期Lee和Yoon在Journal of Diabetes Investigation发表的深度评论[2],为以上问题提供了关键答案。研究证实:胰岛β细胞功能的恢复,而非单纯胰岛素敏感性改善,是糖尿病前期缓解的主要决定因素。这一结论不仅挑战了传统认知,也为糖尿病防治提供了新的启示与方向。
一、研究背景:糖尿病前期缓解机制的“罗生门”
2型糖尿病缓解虽已被证实具备生物学可行性与临床意义,但糖尿病前期的缓解机制,学界长期存在分歧,既往不同研究结论甚至截然相反。
德国糖尿病前期生活方式干预研究(PLIS)分析显示:胰岛素敏感性改善可驱动缓解,且不依赖β细胞功能的显著提升[3];
美国糖尿病预防计划结局研究(DPPOS)则表明:β细胞功能的保留,与血糖逆转至正常状态的关联更为密切[4]。
因此,亟需设计严谨的研究,厘清这一机制争议。
二、研究方法:针对性队列与精准代谢评估
为解决既往研究的矛盾,Retnakaran团队开展了一项产后女性前瞻性队列研究,选取产后新发糖尿病前期女性为研究对象,通过连续口服葡萄糖耐量试验(OGTT)进行纵向代谢评估[1]。
胰岛素敏感性评估:采用Matsuda指数、胰岛素抵抗稳态模型评估(HOMA-IR);
β细胞代偿功能评估:选用胰岛素分泌-敏感性指数-2(ISSI-2)、胰岛素生成指数(IGI)/空腹血浆胰岛素(FPI)。
研究旨在通过对比缓解者与非缓解者的代谢指标变化,明确胰岛素敏感性与β细胞功能对糖尿病前期缓解的贡献度,同时分析基线β细胞储备与缓解的关联。
三、核心发现:β细胞功能恢复是缓解的“最强预测因子”
研究结果显示,实现缓解个体的胰岛素敏感性和胰岛素分泌均有所改善,但β细胞功能恢复起决定性作用,关键发现如下:
1.β细胞为核心驱动:对数转换后的log ISSI-2变化是糖尿病前期缓解的最强预测因子,其贡献度远超胰岛素敏感性变化。
2.机制具有统一性:结果挑战了“糖尿病前期缓解与糖尿病缓解机制不同”的观点,支持β细胞功能在整个血糖异常连续谱(从正常到糖尿病)中均起核心作用。
3.基线储备决定缓解潜力:研究发现,实现缓解的个体,基线ISSI2水平显著更高,提示固有β细胞的恢复能力,可能直接影响糖尿病前期的可逆性。
4.动态机制图解:图1展示了血糖异常连续谱中功能性β细胞质量的动态变化——早期代谢应激通过增加胰岛素分泌来代偿,进行性β细胞功能障碍则会引发糖尿病前期和糖尿病(图1);糖尿病前期的缓解,可通过β细胞代偿功能的部分恢复实现。东亚人群基线β细胞储备偏低,可能影响其对β细胞功能衰竭的易感性及缓解潜力。
四、讨论:重新审视糖尿病前期的病理生理
重要临床启示:
1.β细胞功能损伤远早于预期:不应将糖尿病前期视为单纯的胰岛素抵抗状态。即便处于糖尿病前期范围内的轻度空腹血糖升高(100~114mg/dl),第一时相胰岛素反应也会大幅降至正常水平的约40%,并随血糖进一步升高后甚至完全消失,这表明β细胞功能障碍的发生时间远早于人们通常认知,糖尿病前期阶段已存在明显的β细胞代偿功能受损。
2.干预关口需前移:保护/恢复β细胞功能的干预(针对β细胞应激、糖毒性、去分化),可能需要在糖尿病前期阶段就开始启动,而非确诊糖尿病后。
3.评估工具需革新:目前尚缺乏标准化且临床实用的功能性β细胞质量精准量化方法。但最新研究提示,未来结合连续血糖监测(CGM),有望实现无需直接检测胰岛素的β细胞功能简易评估。
4.药物干预前景:肠促胰素(Incretin)类疗法虽已被证实可实现血糖逆转,但停药后体重回升、血糖指标变化,以及长期对β细胞功能的影响,仍需进一步探索。
研究局限性:
1.研究队列仅为产后女性,妊娠史可能影响β细胞代偿功能,仍需在更广泛、更多样化的人群中进行验证。
2.不同人群β细胞状态存在异质性,是过往研究结论冲突的重要原因;东亚人群β细胞质量偏低的特征(尽管这些表型模式似乎正在演变),让本结论更具针对性。
3.缓解机制还涉及细胞外囊泡、代谢组、蛋白质组等生物介质,未来需多组学研究深入解析。
五、结语:迈向精准的糖尿病前期管理
本研究表明,糖尿病前期缓解的核心是β细胞代偿功能的恢复,而非单纯胰岛素敏感性改善。糖尿病前期缓解与糖尿病缓解并非彼此独立的过程,而是同一病理生理连续谱中的不同阶段;在血糖异常发生发展的全程中,β细胞健康始终处于核心地位。
随着“缓解”逐渐成为治疗目标,明确其生物学机制至关重要。未来,围绕β细胞保护与恢复的干预策略,以及更精准可行的β细胞功能评估手段,将成为推动糖尿病防控关口前移的关键方向。
参考文献
[1]Retnakaran R, et al. The central role of recovery of b-cell function in the remission of prediabetes: A prospective cohort study in Canada. Lancet Diabetes Endocrinol 2025; 13: 829–837.
[2]Lee, J. and Yoon, K.-H. (2026), β-cell recovery revisited: Is prediabetes remission driven by insulin sensitivity or β-cell function?. J Diabetes Investig. https://doi.org/10.1111/jdi.70292
[3] Sandforth A, et al. Mechanisms of weight loss-induced remission in people with prediabetes: A post-hoc analysis of the randomised, controlled, multicentre prediabetes lifestyle intervention study(PLIS). Lancet Diabetes Endocrinol 2023;11: 798–810.
[4] Perreault L, et al. Effect of regression from prediabetes to normal glucose regulation on long-term reduction in diabetes risk: Results from the diabetes prevention program outcomes study. Lancet 2012; 379: 2243–2251. 2 comments









 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言