编者按:糖尿病痛性周围神经病变(PDPN)以持续性灼痛、刺痛、痛觉过敏为特征,患者常因疼痛导致生活质量极度低下,已成为疼痛治疗领域公认的一大难题。面对这一困境,广东省中医院芳村医院刘振杰教授团队创新性提出“因消致痛”假说,并据此构建了中医综合治疗方案。
4月17日,在湘雅糖尿病免疫学大会(第二十一届湘雅论坛)中医药诊疗分会场上,刘振杰教授系统阐述了“因消致痛”理论形成的背景、验证证据及临床实践,为PDPN的中医诊疗提供了全新思路。
专家简介
广东省中医院芳村医院
主任医师,教授、博士研究生导师,广东省中医院芳村医院内分泌科主任
世界中医药联合会糖尿病专业委员会常务理事、广东省中西医结合学会内分泌专委会副主任委员,广东省中西医结合学会健康管理专业委员会副主任委员,广东省保健协会中医治未病专业委员会副主任委员,广东省中医药学会内科专业常务委员、广东省医学会内分泌专委会委员、广东省中西医结合学会代谢病专业会常务委员、广东省保健协会糖尿病分会常务委员、广东省老年病内分泌代谢与体重管理专委会常委、广东省中医药学会糖尿病专业委员,国家中药品种保护审评专家
获评“羊城好医生”、“岭南名医”,为广东省中医院青年名中医、中医优秀人才
从事中医药防治内分泌及代谢性疾病临床与科研工作,重点研究方向为糖尿病痛性神经病变及代谢综合征。主持国家重点研发计划、国家科技重大专项、广州市科技计划重点研发计划等课题10余项;发表学术论文60余篇,专著3部,获药物发明专利1项、实用专利2项
一、比糖尿病更折磨人的,是那种“火烧火燎”的痛
糖尿病痛性周围神经病变(painful diabetic peripheral neuropathy,PDPN)是糖尿病最常见的慢性并发症之一,其本质是一种神经病理性疼痛。患者即使无外界刺激,也可能自发性地感受到针刺、灼烧、电击样剧痛,轻微触碰即可诱发剧烈疼痛(即痛觉过敏)。
流行病学数据显示,PDPN在糖尿病患者中的患病率约为10%~26%。疼痛常在夜间加重,导致患者出现严重的睡眠障碍、焦虑、抑郁,甚至有自杀倾向[1]。
目前指南推荐的治疗策略包括平稳控糖、一线药物(普瑞巴林、加巴喷丁、度洛西汀)及非药物治疗(心理行为干预、物理疗法、神经调控等)。然而,现有治疗面临三大困境:
危险因素及发病机制未明:PDPN的病理生理机制尚未完全阐明,特别是危险因素的研究存在着不确定甚至矛盾的结果;
药物副作用显著:头晕、嗜睡等不良反应导致患者耐受性差;
远期疗效欠佳:部分患者即使接受规范治疗,疼痛仍无法有效缓解。
因此,PDPN已成为疼痛治疗领域公认的难题之一,治疗亟需新的理论突破和临床策略。
二、“因消致痛”:源于临床观察、根植中医经典的PDPN发病新假说
在临床实践中,刘振杰教授团队观察到在PDPN患者中一些令人困惑的现象:大多数患者的血糖控制良好、糖化血红蛋白达标、体型偏瘦,且均有短期内体重快速下降的病史;随着治疗后体重逐步增加,患者的疼痛症状也出现同步的改善。
这一现象与传统认知相悖——通常认为血糖控制越好,并发症风险越低,但PDPN患者却呈现出“血糖控制良好,神经疼痛反而更重”的矛盾状态。
如何解释这种状态呢?团队从中医经典中寻找到了理论支撑。《素问·经脉别论》云:“生病起于过用”,指出过度行为可能导致的健康问题。基于此,团队提出“因消致痛”假说。
该假说认为,减重对于血糖控制和降低心脑血管疾病风险虽有一定益处,但若采取极端措施——如过度节食、高强度运动或不当使用减重药物——所导致的体重急剧下降,则可能成为糖尿病周围神经病变(DPN)患者从无痛状态向神经病理性疼痛状态进展的重要诱因。
“因消致痛”究竟是临床现象,还是科学规律?刘振杰教授团队通过一系列研究,从临床到基础,层层递进,对该理论进行了系统验证。
证据一:病例对照研究——验证“消瘦”是PDPN的独立危险因素
研究纳入221例2型糖尿病(T2DM)患者,分为PDPN组(59例)、DPN组(107例)和单纯T2DM组(55例)[2]。
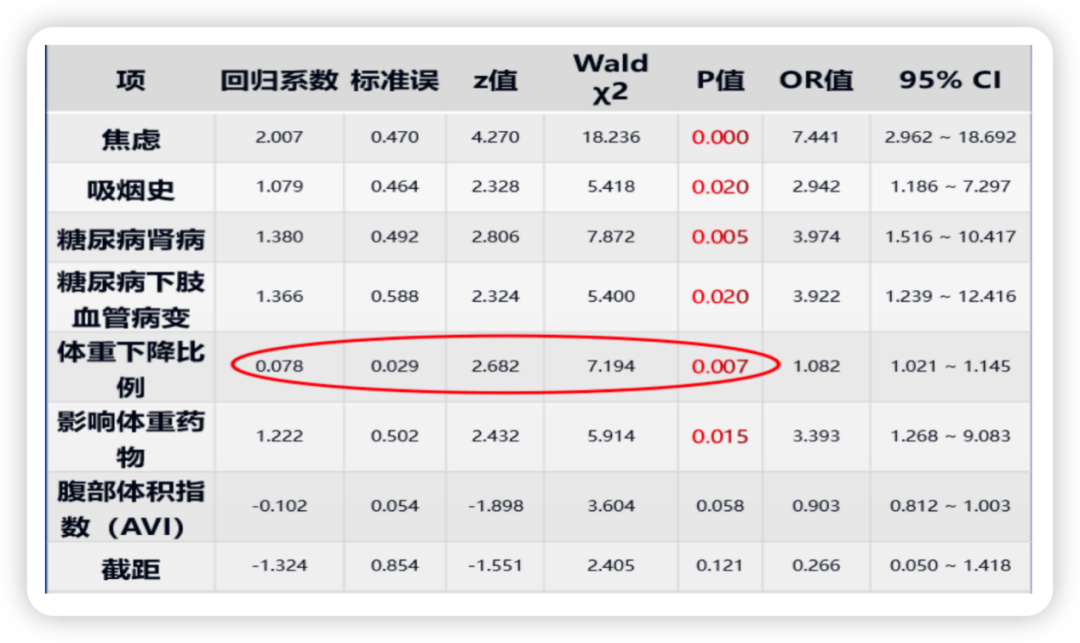
多因素回归分析显示,体重下降比例是PDPN的独立危险因素(OR=1.082),最佳截断值为6.849%——即体重下降超过这一比例,PDPN风险显著增加。此外,吸烟史、焦虑、使用影响体重药物、糖尿病肾病、下肢血管病变等也是PDPN的危险因素(表1)。
表1. PDPN的独立危险因素
体型相关:体重下降量更大、下降速率更快、下降比例更高,体重指数(BMI)、腰围、臀围更低;
心理状态:情绪异常、睡眠障碍更为突出;
疼痛相关:体重下降量/速率/比例、焦虑、睡眠障碍与疼痛程度呈正相关 ;而服用中药与疼痛程度呈负相关。
PDPN组患者的中医证素以血瘀证(44.07%)、血虚证(30.51%)、气虚证(27.12%)为主,提示病机为气血亏虚为本、瘀热阻滞为标。
该病例对照研究为“因消致痛”假说提供了初步支撑,证实“消”(体重快速下降)与“痛”(PDPN)相关,但这尚不足以证实两者的因果关系。
证据二:动物实验验证——减重干预可诱导PDPN样神经损伤
为了进一步验证“消”和“痛”的因果关联,团队构建了基于该假说的大鼠模型[3]。
1.研究是怎么做的?
第一步,建立糖尿病大鼠模型。团队先给大鼠喂养高脂饲料,使其出现胰岛素抵抗,再注射链脲佐菌素(STZ)诱导高血糖状态,成功建立糖尿病模型。
第二步,分组。一组不施加额外干预(自然成模组),另一组施加“减重干预”——饮食限制40%联合二甲双胍灌胃,模拟临床中患者通过过度节食、过度运动或不当用药导致的快速体重下降。
成模率显著提高:在自然成模组中,仅有56%~58%的糖尿病大鼠会出现PDPN样神经损伤。但在减重干预组中,成模率达到100%——每一只经历快速减重的糖尿病大鼠,都出现了神经病理性疼痛。
疼痛程度与体重下降幅度相关:减重组大鼠的机械痛阈值(对刺激产生疼痛反应的阈值)显著下降,且体重下降越多,痛阈值越低(r=0.736)(图1A)。
神经功能受损:减重组大鼠的运动神经传导速度(MNCV)显著减慢(P<0.01),且与体重下降幅度呈正相关(r=0.728)(图1B)。
神经结构破坏:显微镜下可见,减重组大鼠的坐骨神经纤维变得稀疏,髓鞘出现空泡变性,呈中重度损伤。
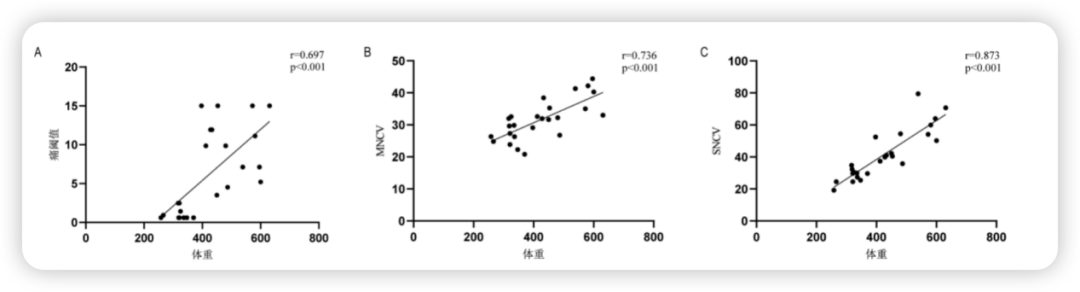
图1. (A)痛阈值与体重的相关性(B)MNCV与体重的相关性(C)SNCV与体重的相关性
研究证实,体重快速下降不仅是PDPN的伴随现象,更是其直接诱因。减重干预可以诱导糖尿病大鼠从无痛状态进展为神经病理性疼痛状态。该研究为“因消致痛”假说提供了关键的因果证据。
三、从假说到方案:病机指导下的治疗策略
上述病例对照研究验证了“消”与“痛”的相关性,动物实验进一步证实了二者的因果关系。那么,如何将假说转化为临床治疗方案呢?团队认为,“因消致痛”的核心病机是:体重骤减致气血亏虚。具体而言:
气血亏虚为本:体重快速下降耗伤气血,肢体失于濡养,发为“不荣则痛”;
瘀热阻滞为标:气血亏虚导致运行不畅,瘀血与郁热互结,发为“不通则痛”。
基于这一病机,团队确立了“益气养血、活血通络、清热止痛”的治疗法则,并据此构建了多维度的中医综合治疗方案。
1.基于病机的处方:消渴痛痹方
药物组成:当归、赤芍、忍冬藤、姜黄、川牛膝、鸡血藤、桂枝、熟附子等。
组方思路:以当归养血活血为君,桂枝通阳、赤芍凉血活血为臣,共调营卫气血;佐以熟附子温通、忍冬藤清热,寒热并用,兼治瘀久化热。
用法用量:每日1剂,水煎至300ml,早晚分服。
疗程:12周为一个疗程。
2.基于临床的RCT验证
广东省中医院芳村医院为验证消渴痛痹方治疗PDPN的临床疗效与安全性,团队开展了一项单中心、随机、单盲、双模拟、平行对照试验,纳入68例NRS≥4的PDPN患者,随机分为消渴痛痹方组(XF组)和普瑞巴林组,治疗10周[2],结果显示:
XF组BPI-DPN评分下降37.6%(P<0.001),普瑞巴林组下降27.2%(P<0.001),XF非劣于普瑞巴林;
疼痛减幅>50%的患者比例,XF组为44.1%,普瑞巴林组为20.6%(P=0.038);
PGIC自评“显著改善/改善”比例,XF组为35.3%,普瑞巴林组为11.8%(P=0.045);
总有效率XF组为75.9%,普瑞巴林组为54.8%(P=0.019)(表2)。
表2. 两组BPI-DPN评分比较

结论:消渴痛痹方与普瑞巴林等效缓解PDPN疼痛,且在疼痛减幅、患者主观总体印象及总有效率方面均优于普瑞巴林。
该研究是首个以一线药物普瑞巴林作为阳性对照药的中药RCT临床研究,为基于“因消致痛”假说制定的治疗方案提供了临床证据。
四、多维管理:血糖、体重、饮食、运动、外治、教育的协同干预
基于“因消致痛”的病机认识,团队在中药内服的基础上,构建了涵盖血糖、体重、饮食、运动、外治及教育六个维度的综合管理方案,旨在从多层面阻断“消”与“痛”的恶性循环。
1.根据指南制定个性化血糖管理目标:避免过度使用具有负性体重作用的降糖药物(如GLP-1受体激动剂、SGLT-2抑制剂)。对于体重过轻的患者,可适当选用具有增重作用的降糖药物,如胰岛素、磺脲类药物等;DPP‑4抑制剂对体重影响中性,亦可酌情选用。
2.将患者的BMI控制在20~24 kg/m2:对于显著消廋或体重下降过快(在6~12个月内体重减轻幅度超过5%~10%)患者,可采用联合饮食、运动、药物等多维度综合干预。
3.饮食管理的核心是纠正因过度节食导致的营养不良和体重下降:团队推荐高蛋白膳食方案,营养构成为蛋白质25%、脂肪25%、碳水化合物50%,总热量控制在25~30 kcal/kg IBW/d。推荐食物包括鱼、虾、鸭、去皮鸡肉、牛肉、牛奶、黄豆等优质蛋白来源。该方案旨在在保证热量摄入的前提下,通过增加蛋白质比例促进神经修复、维持肌肉量,避免因营养不良导致的体重进一步下降。
4.运动管理的原则是“适度不耗”:推荐中医传统养生功法,如八段锦、太极拳、易筋经等,以舒缓、持续的有氧运动为主,避免过度消耗。具体方案为每日2次,每次30分钟,饭后1小时进行,每周锻炼5天以上。该类运动可促进气血运行、改善神经血供,同时避免剧烈运动导致的能量过度消耗和体重进一步下降。
5.中医外治作为内服药物的辅助手段,可直达病所、缓解局部症状:中药沐足使用糖痹外洗方(乳香、没药、红花、忍冬藤等),水温控制在40~42℃,沐足30分钟,每日1次,具有活血通络、散寒止痛之效。此外,刮痧疗法、穴位贴敷等外治法可根据患者具体情况选用,以疏通经络、调和气血。
6.患者教育是确保综合方案顺利实施的基础:首先需纠正“过度控制饮食、运动和体重”的常见误区,帮助患者树立“适度控糖、合理减重”的正确观念。其次,为患者制定个体化的血糖和体重控制目标,采用“住院综合治疗→门诊序贯治疗”的模式进行长期管理。同时,做好长期作战的心理准备,增强治疗信心、耐心和依从性,是提高远期疗效的关键。
上述六个维度与中药内服相互配合、协同作用,共同构成了以“因消致痛”理论为指导的中医综合治疗方案,旨在从病因、病理、症状等多层面实现对PDPN的有效干预。
小结与展望
“因消致痛”假说的提出,不仅为PDPN的发病机制提供了新的理论解释,更为临床治疗开辟了新的思路。值得注意的是,尽管该假说及其综合治疗方案已在临床中显示出良好的临床疗效,但仍有多方面工作有待进一步深入。
未来应从方案优化入手,更精准界定快速减重的风险阈值,完善个体化营养补充策略,以提升整体可操作性与适用性;同时加强基础研究,尤其是在脂代谢层面,进一步阐明体重下降与神经损伤之间的分子机制。在此基础上,深入探索“消渴痛痹方”的作用通路,为中药复方的现代化提供更加坚实的科学依据。此外,还需推动临床推广与落地,以广东省中医院为试点建立示范模式,逐步扩展至更多医疗机构,实现对PDPN患者的早期干预与个体化管理。
随着研究的不断深入和方案的持续优化,这一源于临床、根植经典并经循证验证的中医综合治疗方案,有望惠及更多PDPN患者。
参考文献
[1] Ponirakis G, Malik RA. Prevalence and Risk Factors for Diabetic Peripheral Neuropathy, Neuropathic Pain and Foot Ulceration in the Arabian Gulf Region[J]. Journal of Diabetes Investigation, 2022, 13(9): 1551-1559.
[2]Lu Q Y, Chen B J, Liang Q S, et Al. Xiaoketongbi Formula vs pregabalin for painful diabetic neuropathy: A single-center, randomized, single-blind, double-dummy, and parallel controlled clinical trial[J]. Journal Of Diabetes, 2022, 14(8): 551-561.
[3] 刘振杰,湘雅糖尿病免疫学大会,2026 2 comments
4月17日,在湘雅糖尿病免疫学大会(第二十一届湘雅论坛)中医药诊疗分会场上,刘振杰教授系统阐述了“因消致痛”理论形成的背景、验证证据及临床实践,为PDPN的中医诊疗提供了全新思路。
专家简介

广东省中医院芳村医院
主任医师,教授、博士研究生导师,广东省中医院芳村医院内分泌科主任
世界中医药联合会糖尿病专业委员会常务理事、广东省中西医结合学会内分泌专委会副主任委员,广东省中西医结合学会健康管理专业委员会副主任委员,广东省保健协会中医治未病专业委员会副主任委员,广东省中医药学会内科专业常务委员、广东省医学会内分泌专委会委员、广东省中西医结合学会代谢病专业会常务委员、广东省保健协会糖尿病分会常务委员、广东省老年病内分泌代谢与体重管理专委会常委、广东省中医药学会糖尿病专业委员,国家中药品种保护审评专家
获评“羊城好医生”、“岭南名医”,为广东省中医院青年名中医、中医优秀人才
从事中医药防治内分泌及代谢性疾病临床与科研工作,重点研究方向为糖尿病痛性神经病变及代谢综合征。主持国家重点研发计划、国家科技重大专项、广州市科技计划重点研发计划等课题10余项;发表学术论文60余篇,专著3部,获药物发明专利1项、实用专利2项
一、比糖尿病更折磨人的,是那种“火烧火燎”的痛
糖尿病痛性周围神经病变(painful diabetic peripheral neuropathy,PDPN)是糖尿病最常见的慢性并发症之一,其本质是一种神经病理性疼痛。患者即使无外界刺激,也可能自发性地感受到针刺、灼烧、电击样剧痛,轻微触碰即可诱发剧烈疼痛(即痛觉过敏)。
流行病学数据显示,PDPN在糖尿病患者中的患病率约为10%~26%。疼痛常在夜间加重,导致患者出现严重的睡眠障碍、焦虑、抑郁,甚至有自杀倾向[1]。
目前指南推荐的治疗策略包括平稳控糖、一线药物(普瑞巴林、加巴喷丁、度洛西汀)及非药物治疗(心理行为干预、物理疗法、神经调控等)。然而,现有治疗面临三大困境:
危险因素及发病机制未明:PDPN的病理生理机制尚未完全阐明,特别是危险因素的研究存在着不确定甚至矛盾的结果;
药物副作用显著:头晕、嗜睡等不良反应导致患者耐受性差;
远期疗效欠佳:部分患者即使接受规范治疗,疼痛仍无法有效缓解。
因此,PDPN已成为疼痛治疗领域公认的难题之一,治疗亟需新的理论突破和临床策略。
二、“因消致痛”:源于临床观察、根植中医经典的PDPN发病新假说
在临床实践中,刘振杰教授团队观察到在PDPN患者中一些令人困惑的现象:大多数患者的血糖控制良好、糖化血红蛋白达标、体型偏瘦,且均有短期内体重快速下降的病史;随着治疗后体重逐步增加,患者的疼痛症状也出现同步的改善。
这一现象与传统认知相悖——通常认为血糖控制越好,并发症风险越低,但PDPN患者却呈现出“血糖控制良好,神经疼痛反而更重”的矛盾状态。
如何解释这种状态呢?团队从中医经典中寻找到了理论支撑。《素问·经脉别论》云:“生病起于过用”,指出过度行为可能导致的健康问题。基于此,团队提出“因消致痛”假说。
该假说认为,减重对于血糖控制和降低心脑血管疾病风险虽有一定益处,但若采取极端措施——如过度节食、高强度运动或不当使用减重药物——所导致的体重急剧下降,则可能成为糖尿病周围神经病变(DPN)患者从无痛状态向神经病理性疼痛状态进展的重要诱因。
“因消致痛”究竟是临床现象,还是科学规律?刘振杰教授团队通过一系列研究,从临床到基础,层层递进,对该理论进行了系统验证。
证据一:病例对照研究——验证“消瘦”是PDPN的独立危险因素
研究纳入221例2型糖尿病(T2DM)患者,分为PDPN组(59例)、DPN组(107例)和单纯T2DM组(55例)[2]。
多因素回归分析显示,体重下降比例是PDPN的独立危险因素(OR=1.082),最佳截断值为6.849%——即体重下降超过这一比例,PDPN风险显著增加。此外,吸烟史、焦虑、使用影响体重药物、糖尿病肾病、下肢血管病变等也是PDPN的危险因素(表1)。
表1. PDPN的独立危险因素
体型相关:体重下降量更大、下降速率更快、下降比例更高,体重指数(BMI)、腰围、臀围更低;
心理状态:情绪异常、睡眠障碍更为突出;
疼痛相关:体重下降量/速率/比例、焦虑、睡眠障碍与疼痛程度呈正相关 ;而服用中药与疼痛程度呈负相关。
PDPN组患者的中医证素以血瘀证(44.07%)、血虚证(30.51%)、气虚证(27.12%)为主,提示病机为气血亏虚为本、瘀热阻滞为标。
该病例对照研究为“因消致痛”假说提供了初步支撑,证实“消”(体重快速下降)与“痛”(PDPN)相关,但这尚不足以证实两者的因果关系。
证据二:动物实验验证——减重干预可诱导PDPN样神经损伤
为了进一步验证“消”和“痛”的因果关联,团队构建了基于该假说的大鼠模型[3]。
1.研究是怎么做的?
第一步,建立糖尿病大鼠模型。团队先给大鼠喂养高脂饲料,使其出现胰岛素抵抗,再注射链脲佐菌素(STZ)诱导高血糖状态,成功建立糖尿病模型。
第二步,分组。一组不施加额外干预(自然成模组),另一组施加“减重干预”——饮食限制40%联合二甲双胍灌胃,模拟临床中患者通过过度节食、过度运动或不当用药导致的快速体重下降。
第三步,观察两组大鼠的差异。比较两组大鼠出现神经病理性疼痛的比例,以及疼痛程度、神经功能和神经组织结构的差异。
成模率显著提高:在自然成模组中,仅有56%~58%的糖尿病大鼠会出现PDPN样神经损伤。但在减重干预组中,成模率达到100%——每一只经历快速减重的糖尿病大鼠,都出现了神经病理性疼痛。
疼痛程度与体重下降幅度相关:减重组大鼠的机械痛阈值(对刺激产生疼痛反应的阈值)显著下降,且体重下降越多,痛阈值越低(r=0.736)(图1A)。
神经功能受损:减重组大鼠的运动神经传导速度(MNCV)显著减慢(P<0.01),且与体重下降幅度呈正相关(r=0.728)(图1B)。
神经结构破坏:显微镜下可见,减重组大鼠的坐骨神经纤维变得稀疏,髓鞘出现空泡变性,呈中重度损伤。

图1. (A)痛阈值与体重的相关性(B)MNCV与体重的相关性(C)SNCV与体重的相关性
研究证实,体重快速下降不仅是PDPN的伴随现象,更是其直接诱因。减重干预可以诱导糖尿病大鼠从无痛状态进展为神经病理性疼痛状态。该研究为“因消致痛”假说提供了关键的因果证据。
三、从假说到方案:病机指导下的治疗策略
上述病例对照研究验证了“消”与“痛”的相关性,动物实验进一步证实了二者的因果关系。那么,如何将假说转化为临床治疗方案呢?团队认为,“因消致痛”的核心病机是:体重骤减致气血亏虚。具体而言:
气血亏虚为本:体重快速下降耗伤气血,肢体失于濡养,发为“不荣则痛”;
瘀热阻滞为标:气血亏虚导致运行不畅,瘀血与郁热互结,发为“不通则痛”。
基于这一病机,团队确立了“益气养血、活血通络、清热止痛”的治疗法则,并据此构建了多维度的中医综合治疗方案。
1.基于病机的处方:消渴痛痹方
药物组成:当归、赤芍、忍冬藤、姜黄、川牛膝、鸡血藤、桂枝、熟附子等。
组方思路:以当归养血活血为君,桂枝通阳、赤芍凉血活血为臣,共调营卫气血;佐以熟附子温通、忍冬藤清热,寒热并用,兼治瘀久化热。
用法用量:每日1剂,水煎至300ml,早晚分服。
疗程:12周为一个疗程。
2.基于临床的RCT验证
广东省中医院芳村医院为验证消渴痛痹方治疗PDPN的临床疗效与安全性,团队开展了一项单中心、随机、单盲、双模拟、平行对照试验,纳入68例NRS≥4的PDPN患者,随机分为消渴痛痹方组(XF组)和普瑞巴林组,治疗10周[2],结果显示:
XF组BPI-DPN评分下降37.6%(P<0.001),普瑞巴林组下降27.2%(P<0.001),XF非劣于普瑞巴林;
疼痛减幅>50%的患者比例,XF组为44.1%,普瑞巴林组为20.6%(P=0.038);
PGIC自评“显著改善/改善”比例,XF组为35.3%,普瑞巴林组为11.8%(P=0.045);
总有效率XF组为75.9%,普瑞巴林组为54.8%(P=0.019)(表2)。
表2. 两组BPI-DPN评分比较

结论:消渴痛痹方与普瑞巴林等效缓解PDPN疼痛,且在疼痛减幅、患者主观总体印象及总有效率方面均优于普瑞巴林。
该研究是首个以一线药物普瑞巴林作为阳性对照药的中药RCT临床研究,为基于“因消致痛”假说制定的治疗方案提供了临床证据。
四、多维管理:血糖、体重、饮食、运动、外治、教育的协同干预
基于“因消致痛”的病机认识,团队在中药内服的基础上,构建了涵盖血糖、体重、饮食、运动、外治及教育六个维度的综合管理方案,旨在从多层面阻断“消”与“痛”的恶性循环。
1.根据指南制定个性化血糖管理目标:避免过度使用具有负性体重作用的降糖药物(如GLP-1受体激动剂、SGLT-2抑制剂)。对于体重过轻的患者,可适当选用具有增重作用的降糖药物,如胰岛素、磺脲类药物等;DPP‑4抑制剂对体重影响中性,亦可酌情选用。
2.将患者的BMI控制在20~24 kg/m2:对于显著消廋或体重下降过快(在6~12个月内体重减轻幅度超过5%~10%)患者,可采用联合饮食、运动、药物等多维度综合干预。
3.饮食管理的核心是纠正因过度节食导致的营养不良和体重下降:团队推荐高蛋白膳食方案,营养构成为蛋白质25%、脂肪25%、碳水化合物50%,总热量控制在25~30 kcal/kg IBW/d。推荐食物包括鱼、虾、鸭、去皮鸡肉、牛肉、牛奶、黄豆等优质蛋白来源。该方案旨在在保证热量摄入的前提下,通过增加蛋白质比例促进神经修复、维持肌肉量,避免因营养不良导致的体重进一步下降。
4.运动管理的原则是“适度不耗”:推荐中医传统养生功法,如八段锦、太极拳、易筋经等,以舒缓、持续的有氧运动为主,避免过度消耗。具体方案为每日2次,每次30分钟,饭后1小时进行,每周锻炼5天以上。该类运动可促进气血运行、改善神经血供,同时避免剧烈运动导致的能量过度消耗和体重进一步下降。
5.中医外治作为内服药物的辅助手段,可直达病所、缓解局部症状:中药沐足使用糖痹外洗方(乳香、没药、红花、忍冬藤等),水温控制在40~42℃,沐足30分钟,每日1次,具有活血通络、散寒止痛之效。此外,刮痧疗法、穴位贴敷等外治法可根据患者具体情况选用,以疏通经络、调和气血。
6.患者教育是确保综合方案顺利实施的基础:首先需纠正“过度控制饮食、运动和体重”的常见误区,帮助患者树立“适度控糖、合理减重”的正确观念。其次,为患者制定个体化的血糖和体重控制目标,采用“住院综合治疗→门诊序贯治疗”的模式进行长期管理。同时,做好长期作战的心理准备,增强治疗信心、耐心和依从性,是提高远期疗效的关键。
上述六个维度与中药内服相互配合、协同作用,共同构成了以“因消致痛”理论为指导的中医综合治疗方案,旨在从病因、病理、症状等多层面实现对PDPN的有效干预。
小结与展望
“因消致痛”假说的提出,不仅为PDPN的发病机制提供了新的理论解释,更为临床治疗开辟了新的思路。值得注意的是,尽管该假说及其综合治疗方案已在临床中显示出良好的临床疗效,但仍有多方面工作有待进一步深入。
未来应从方案优化入手,更精准界定快速减重的风险阈值,完善个体化营养补充策略,以提升整体可操作性与适用性;同时加强基础研究,尤其是在脂代谢层面,进一步阐明体重下降与神经损伤之间的分子机制。在此基础上,深入探索“消渴痛痹方”的作用通路,为中药复方的现代化提供更加坚实的科学依据。此外,还需推动临床推广与落地,以广东省中医院为试点建立示范模式,逐步扩展至更多医疗机构,实现对PDPN患者的早期干预与个体化管理。
随着研究的不断深入和方案的持续优化,这一源于临床、根植经典并经循证验证的中医综合治疗方案,有望惠及更多PDPN患者。
参考文献
[1] Ponirakis G, Malik RA. Prevalence and Risk Factors for Diabetic Peripheral Neuropathy, Neuropathic Pain and Foot Ulceration in the Arabian Gulf Region[J]. Journal of Diabetes Investigation, 2022, 13(9): 1551-1559.
[2]Lu Q Y, Chen B J, Liang Q S, et Al. Xiaoketongbi Formula vs pregabalin for painful diabetic neuropathy: A single-center, randomized, single-blind, double-dummy, and parallel controlled clinical trial[J]. Journal Of Diabetes, 2022, 14(8): 551-561.
[3] 刘振杰,湘雅糖尿病免疫学大会,2026 2 comments











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言