近日,美国心脏协会(AHA)官方期刊Hypertension(影响因子8.2)发表了南京大学医学院附属鼓楼医院内分泌科朱大龙/李平教授团队的一项最新研究,该研究首次通过对临床和生化指标的综合评估,为非奈利酮治疗PA的疗效和安全性提供新证据,结果提示其可作为原醛症的潜在治疗药物[1]。朱大龙教授和李平教授作为共同通讯作者,应本刊邀请对该研究进行详细介绍和精彩点评。

原醛症是继发性高血压的最常见病因,最新流行病学研究显示其在高血压患者中患病率为4%~21.6%[2-4],在难治性高血压患者中患病率更高,可达11.3%~29.1%[4-6]。与原发性高血压相比,PA患者心脏、肾脏等高血压靶器官损害更为严重,早期诊断及精准治疗至关重要,但药物选择存在局限性。MRA是目前PA的主要治疗药物,通过拮抗醛固酮过多引起的盐皮质激素受体(MR)过度激活发挥作用。其中,螺内酯降压疗效确切、临床应用广泛,但对MR的选择性较低,性激素相关不良反应和高钾血症风险较常见;依普利酮虽然选择性更高,但降压效果欠佳,且费用负担沉重[7]。因此,临床亟需探索更多、更好的PA治疗方案。
非奈利酮是一种新型非甾体类MRA,对MR选择性更高、亲和力更强,已成为2型糖尿病相关慢性肾脏病患者的标准治疗方案,主要通过抗炎抗纤维化作用改善其肾脏和心血管结局,但在PA患者中治疗的临床研究很少。这项临床研究旨在通过对临床和生化指标的综合评估,初步探索非奈利酮治疗PA的疗效和安全性。
二、研究方法:采用临床和生化综合性评估,探索非奈利酮治疗PA的可行性
本研究为多中心、前瞻性、单臂、探索性临床研究,在中国8家医院开展。研究纳入18~75岁确诊为PA并选择药物干预的患者,有明确的高血压病史,诊室血压(BP)范围为140~180/90~120 mmHg,估算肾小球滤过率(eGFR)≥60 ml/min/1.73 m2(图1)[1]。
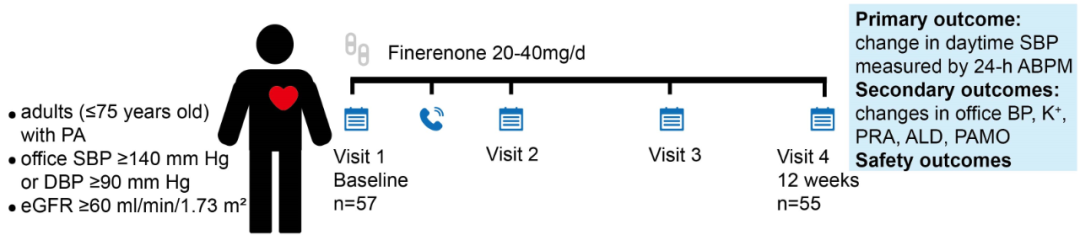
图1. 研究方法
符合条件的患者被纳入导入期,停用之前使用的抗高血压药物。从2周导入期至治疗期结束,患者按需接受稳定剂量的硝苯地平控释片进行血压管理。导入期后进行基线评估,符合纳入标准的患者随后进入治疗期,治疗期为12周。非奈利酮起始剂量为20 mg每日一次治疗,如果第4周时BP仍≥140/90 mmHg,血清钾<5.0 mmol/L,eGFR较基线下降幅度<30%,则非奈利酮剂量增加至每日30 mg或40 mg,分两次给药。治疗第4~8周期间调整剂量,直至血压达标(<140/90 mmHg)或非奈利酮达到40 mg最大剂量。
主要终点为24h动态血压(ABPM)测量的日间收缩压(SBP)自基线至第12周的变化,次要疗效指标除ABPM测量的日间舒张压(DBP)、夜间SBP和DBP、24h平均SBP和DBP以及诊室BP变化等血压指标外,还包括血清钾水平、血浆肾素活性(PRA)、醛固酮等生化指标的变化,并根据PA药物治疗结局(PAMO)标准评估生化和临床缓解率。
三、研究结果:非奈利酮显著降低PA患者血压,同时改善血清钾和PRA等生化指标
基线特征
共57例患者进入治疗期接受非奈利酮治疗,其中55例(96.5%)在第12周时有完整的主要终点数据。男性占70.2%,平均年龄51.2岁,高血压中位病程10年,最高诊室BP 168/103 mmHg,9例(15.8%)为难治性高血压。47例(82.5%)患者有低钾血症史,最低血钾水平2.9±0.4 mmol/L。研究结束时,分别有13例(23.6%)、9例(16.4%)和33例(60.0%)患者接受了日剂量20 mg、30 mg和40 mg的非奈利酮治疗,平均剂量33.64 mg[1]。
血压变化
结果显示,基线至非奈利酮治疗第12周,PA患者血压水平显著降低,具体指标包括[1]:
主要终点24h平均日间SBP:显著下降6.69 mmHg(131.71 vs. 138.40 mmHg,P<0.001);
24h平均夜间和24h平均SBP:分别下降9.64 mmHg和7.75 mmHg(均P<0.001);
24h平均日间、夜间和24h平均DBP:分别下降4.55 mmHg、5.38 mmHg和5.02 mmHg(均P<0.001);
夜间SBP下降率:显著增加(7.14% vs. 4.99%,P=0.016),而夜间DBP下降率无显著变化;
24h动态血压曲线:在ABPM记录的所有时间点上,24h动态SBP持续降低,平均动态SBP曲线始终低于基线值(图2A);平均动态DBP也观察到类似趋势(图2B);
诊室BP:SBP和DBP分别下降15.58 mmHg和8.61 mmHg(均P<0.001)。整个治疗期间,诊室BP自基线持续下降(图2C);
血压达标比例:第4、8和12周时,达到正常诊室BP的患者比例分别增至43.6%、50.9%和61.8%(图2D)。
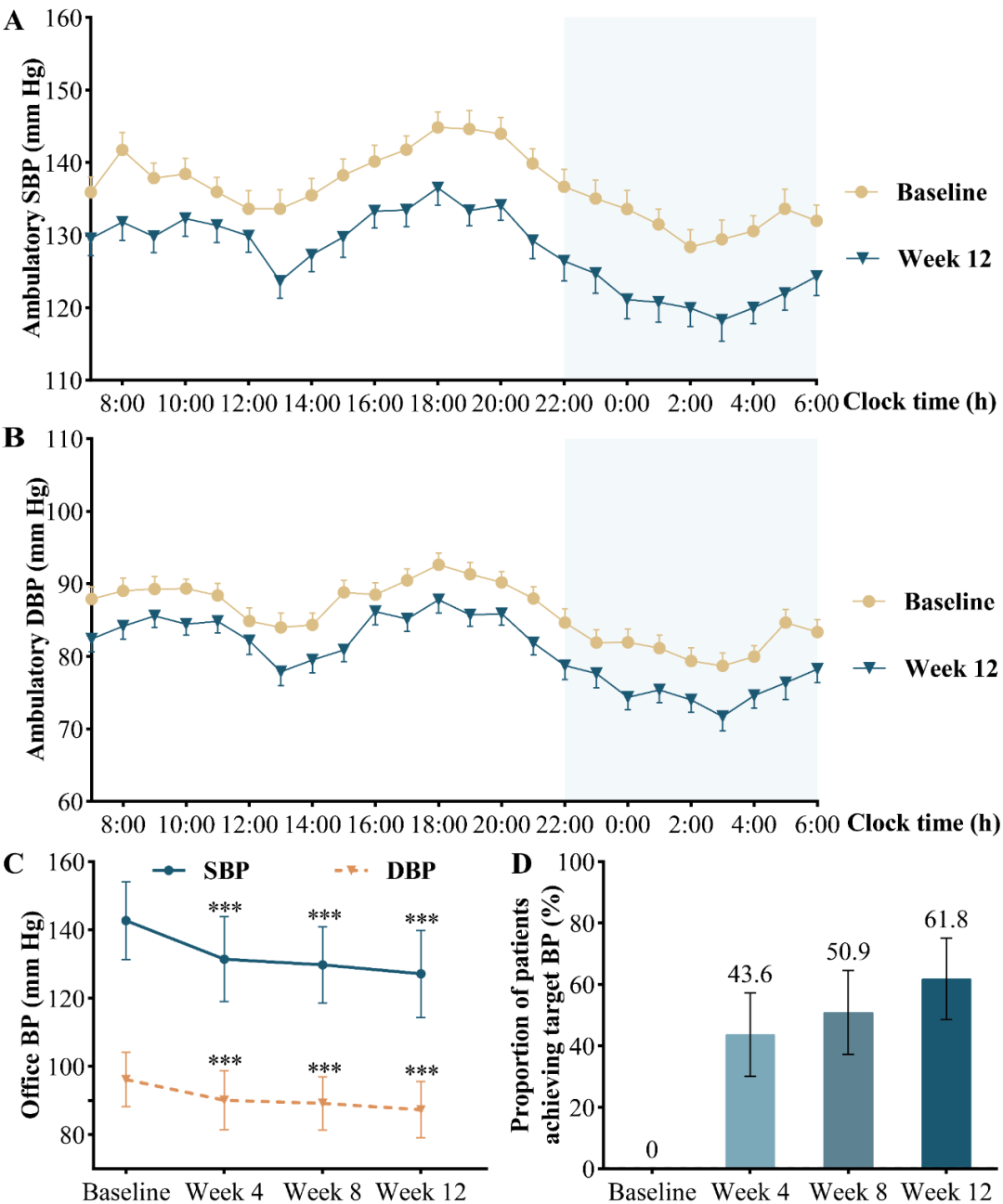
图2. 治疗期间24h动态血压和诊室血压的变化(A-C)以及达到目标血压的患者比例(D)
血清钾变化
第12周时,血清钾较基线增加0.39 mmol/L(4.01 vs. 3.63 mmol/L,P<0.001)。血清钾最显著的增加发生在第4周,在第8周和第12周则保持相对稳定(图3A)。治疗第12周时,血清钾水平正常的患者比例达94.5%(图3B)。根据基线血清钾水平将患者分为低钾血症组(K+<3.5 mmol/L)和血钾正常组(K+≥3.5 mmol/L)。在低钾血症组中,更多患者实现了较高的血钾增幅,两组实现血钾升高≥0.5 mmol/L、≥0.25 mmol/L和≥0 mmol/L的患者比例分别为67% vs. 21%、91% vs. 53%和100% vs. 76%(图3C、3D)[1]。
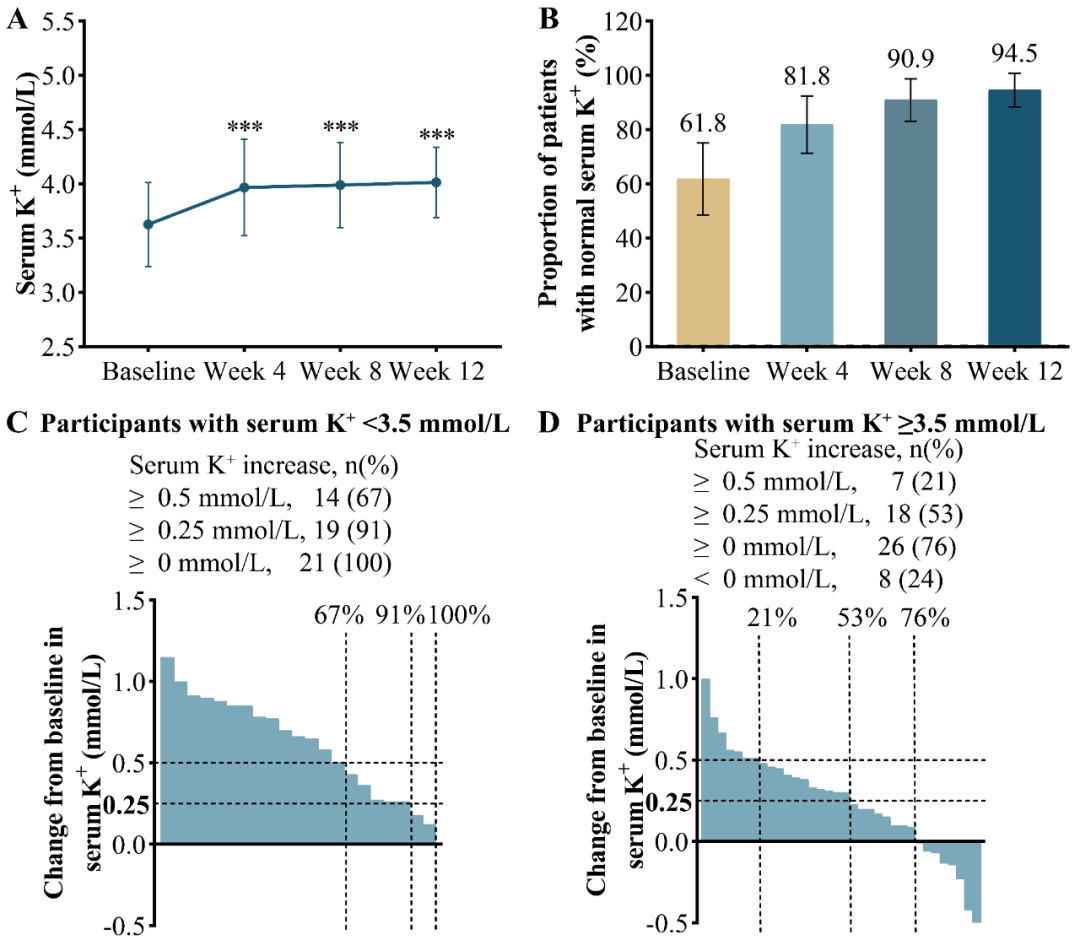
图3. 治疗期间血清钾的变化
生化指标和治疗结局
整个治疗期间,PRA持续升高,第12周时PRA较基线显著增加(0.62 vs. 0.23 ng/ml/h,P<0.001,图4A)。18例(32.7%)患者在第12周实现肾素抑制逆转(PRA≥1 ng/ml/h)。醛固酮(ALD)水平在治疗后升高,第12周时较基线显著增加(32.2 vs. 25.3 ng/dl,P<0.001,图4B)。eGFR水平基本保持稳定(图4C)。根据PAMO标准,29.1%患者达到生化完全缓解,20.0%患者达到临床完全缓解(图4D)[1]。
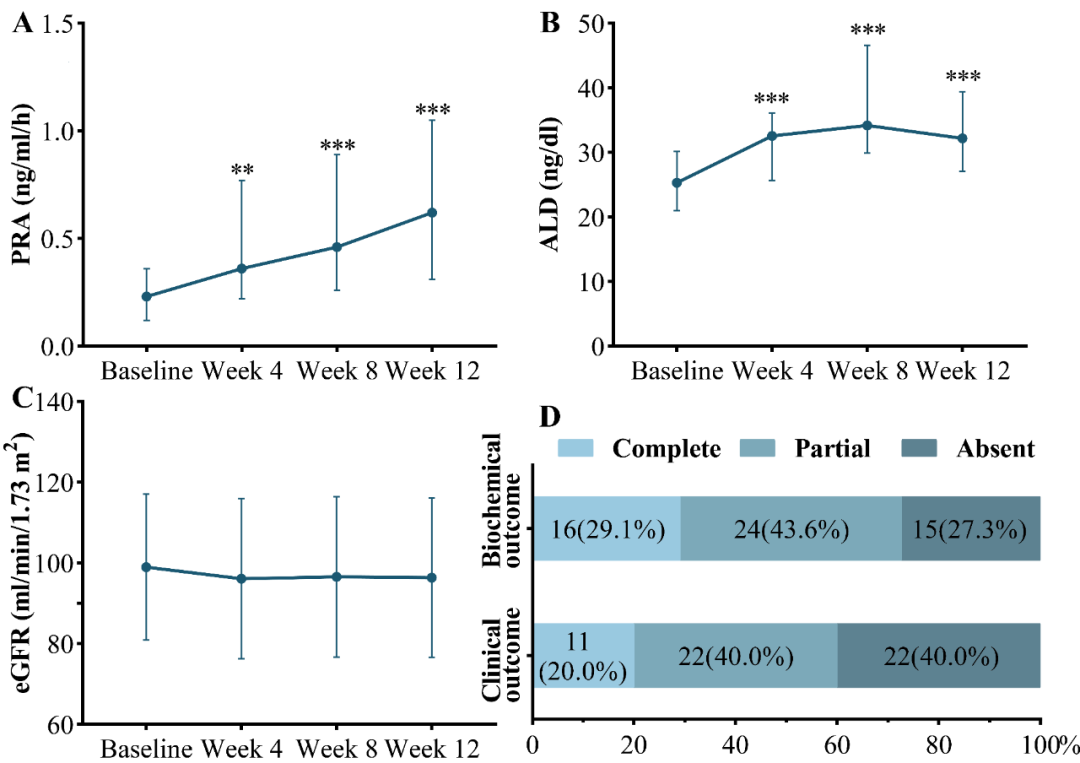
图4. 药效学指标的变化和治疗结局
安全性
PA患者对非奈利酮治疗的耐受性良好。整个研究期间没有观察到性激素受体相关的不良事件或高钾血症发生。
四、研究结论
该临床研究证实,非奈利酮治疗PA患者可降低高血压严重程度,同时缓解低钾血症、升高血浆肾素水平,且安全性良好,该结果支持非奈利酮可作为治疗PA的潜在替代疗法。
专家点评
新证据、新思路,非奈利酮治疗PA的前景令人期待

朱大龙 教授
PA的疾病本质是肾上腺皮质自主分泌醛固酮,体内盐皮质激素受体过度激活,导致体内潴钠排钾,循环容量负荷增加,肾素-血管紧张素系统活性受抑制,临床主要表现为高血压和低血钾。PA治疗需根据病因选择,常用方法包括手术和药物治疗。约30%的病例为单侧PA,可采用肾上腺切除术治疗;大多数(约60%)患者为双侧肾上腺受累,需要终身药物治疗[8]。然而,目前PA药物治疗现状并不理想。
新型非甾体类MRA之所以成为备受关注的潜力药物,源自其独特的分子结构和药理学特征。非奈利酮为非甾体“大块状”立体结构,较传统MRA具有更高的选择性和亲和力,通过拮抗MR过度激活发挥作用。其对MR的拮抗更为精准、强效,在有效拮抗醛固酮作用的同时还可较好地规避性激素相关不良反应。既往关于非奈利酮治疗PA的证据有限,一项单中心、随机对照研究显示,非奈利酮治疗8周降压效果与螺内酯相似,且在安全性上具有一定优势,没有发生性激素相关不良事件[9]。另有报道15例合并低血钾的PA患者应用非奈利酮治疗8周,可有效提升血清钾水平并降低收缩压[10]。
本研究为多中心研究,治疗为期12周,首次采用临床和生化综合评估方法,在设计上具有一定创新性。
首先,在血压评估方面,考虑到ABPM测量的日间SBP与心血管疾病、卒中和全因死亡的相关性较诊室BP更强,采用日间SBP变化作为主要终点,结果证实非奈利酮可全面降低各种BP指标,包括24h动态血压(尤其是夜间BP)和诊室BP。
其次,关于血清钾的变化,血清钾正常化可作为PA药物治疗的生物标志物之一。研究结果表明,非奈利酮有助于缓解低钾血症,尤其是基线时有低钾血症的患者,钾升高幅度更为明显。治疗结束时,近95%患者达到正常的血钾水平[1]。
第三,生化评估进一步丰富疗效证据。血压和血钾水平恢复正常并不能反映组织水平的醛固酮已被充分阻断,新近发表的PAMO研究表明,肾素水平升高(从抑制状态到正常化,PRA≥1.0 ng/ml/h)与心血管和肾脏预后改善显著相关,是PA病理生理逆转的关键标志[11]。在我们的研究中,PA患者在接受非奈利酮治疗后PRA水平升高,32.7%的患者PRA≥1.0 ng/ml/h。这些结果证实,非奈利酮逆转了部分PA患者的潜在病理生理。基于PAMO标准的生化完全缓解率达29.1%[1]。
从作用机制和药理学特点来看,非甾体类MRA在治疗原醛症中表现出一定潜力和独特优势,其通过“釜底抽薪”方式作用于醛固酮路径的下游,特异性拮抗MR受体,直接在心肾靶器官内发挥抗炎抗纤维化保护作用,为PA患者提供了新的安全有效的治疗选择。该研究为支持非奈利酮治疗PA提供了首个临床和生化综合评估证据,也为进一步开展相关研究提供新思路。将来还需进行大规模、随访时间更长的安慰剂对照或标准治疗对照研究,以进一步验证非奈利酮在PA治疗中的临床价值。
参考文献
1. Li P, et al. Hypertension. 2026 Jan 22. doi: 10.1161/HYPERTENSIONAHA.125.26048.
2. Xu Z, et al. J Am Coll Cardiol. 2020; 75(16): 1913-1922.
3. Monticone S, et al. J Am Coll Cardiol. 2017; 69(14): 1811-1820.
4. Brown JM, et al. Ann Intern Med. 2020; 173(1):10-20.
5. Parasiliti-Caprino M, et al. J Hypertens. 2020; 38(9): 1841-1848.
6. Douma S, et al. Lancet. 2008; 371(9628): 1921-1926.
7. Funder JW, et al. J Clin Endocrinol Metab. 2016; 101(5): 1889-1916.
8. Young WF, et al. J Intern Med. 2019; 285(2): 126-148.
9. Hu J, et al. Circulation. 2025; 151(2): 196-198.
10. Li S, et al. Diabetes Metab Syndr. 2025; 20(1): 103369.
11. Yang J, et al. Lancet Diabetes Endocrinol. 2025; 13: 119-133.
专家简介

医学博士,二级主任医师,教授,博导,享受国务院政府特殊津贴
南京鼓楼医院内分泌代谢病医学中心主任
南京鼓楼医院终身荣誉教授
中华医学会糖尿病学分会第十届委员会前任主任委员
国家基层糖尿病防治办公室共同主任
国家心血管病专家委员会委员
国家心血管病专家委员会心血管代谢医学专业委员会常务委员
J Diabetes副主编
在Nature Medicine、Lancet Diabetes Endocrinol、J Hepatol、Diabetes Care、Diabetes、Diabetologia、JCEM等杂志以第一及通讯作者发表SCI论文112篇。荣获国之名医·卓越建树、十大医学促进专家、中国胰岛素分泌研究成就奖、江苏医师奖等

南京大学医学院附属鼓楼医院内分泌科主任医师、教授、医学博士、博士生导师
中华医学会糖尿病学分会委员
中华医学会内分泌学分会肾上腺学组委员
江苏省医学会内分泌学分会常委
江苏省医师协会内分泌代谢分会常委
江苏省医学会内分泌学分会、医师协会内分泌代谢分会垂体-肾上腺学组组长
江苏省“科教兴卫”青年人才,江苏省“333人才工程”,承担科技部国家重点研发计划重点专项子课题及国家自然科学基金项目,发表SCI论文20余篇
2 comments










 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言