研究背景
T2DM是全球重大公共卫生挑战。2021年全球患者达5.37亿,预计2045年将升至7.83亿;中国现有糖尿病患者1.41亿,糖尿病前期人群近2亿。传统药物治疗虽可控制血糖,但难以逆转胰岛素抵抗和β细胞功能障碍,常需终身用药。近年研究(如DiRECT试验)表明,在病程早期通过减重和生活方式干预减少肝脏与胰腺脂肪,可实现T2DM缓解。但其推广受限于依从性低、资源密集等问题。
为此,该课题组自2015年起推行“2+N系统疗法”——“2”指中西医结合的药物策略,“N”涵盖个性化营养、运动、心理等多维生活方式干预,初步实践结果显示其在控糖、减重和代谢改善方面效果显著。
研究方法
本真实世界研究于2015年5月~2022年1月在广东省第二人民医院糖尿病与肥胖逆转中心开展,共纳入1000例超重或肥胖(体重指数,BMI≥24 kg/m2)的成人T2DM患者,旨在评估“2+N系统疗法”的临床效果。纳入标准:符合ADA/中国指南T2DM诊断(糖化血红蛋白,HbA1c≥6.5%等),病程≤5年,空腹C肽≥1.0 ng/mL,且无严重并发症;排除继发性、自身免疫性糖尿病及终末期器官损伤者,整体筛选标准契合“ABCD”糖尿病缓解评估框架。
“2+N系统疗法”由多学科团队实施:
“2”:中西医结合药物管理(如胰岛素短期强化后转GLP-1 RA/二甲双胍,逐步减停);
“N”:个性化医学营养(1000–1500 kcal/天,低碳水、高蛋白)、结构化运动(≥150分钟/周有氧+抗阻训练)、心理支持及糖尿病教育;
约80%患者辅以标准化针灸(如ST36、CV6等穴位);
采用“线上+线下”混合模式,结合AI健康APP进行饮食、运动、血糖追踪与远程指导。
干预周期为3~6个月,分别在基线、3个月和6个月评估代谢指标。主要终点为糖尿病临床缓解(定义为停用所有降糖药≥3个月且HbA1c<6.5%);次要终点包括体重、HbA1c、血脂、HOMA-IR及异位脂肪变化(其中26例患者通过MRI定量检测肝/胰脂肪含量)。
数据分析使用R(v4.2.0)和GraphPad Prism 8,以P<0.05为统计学显著性阈值。尽管本研究为非随机观察性设计,但依托标准化干预流程与严格随访机制,有力验证了“2+N系统疗法”在真实临床环境中实现T2DM缓解与代谢重塑的可行性、有效性及可扩展性。
研究结果
基线特征
本研究共纳入1000名T2DM患者,其中705人实现临床缓解,295人未缓解。两组在基线年龄上相近(缓解组58.2±10.3岁 vs. 非缓解组58.0±11.1岁,P=0.691),但性别分布存在差异,非缓解组女性比例更高(63.1% vs. 54.6%,P=0.014)。更为关键的是,非缓解组在体重、BMI、腰围和髋围等体脂相关指标上均明显高于缓解组。
在代谢指标方面,非缓解组的HbA1c、空腹及餐后血糖水平更高,胰岛素和C肽(除空腹C肽外)也显著升高,提示其胰岛素抵抗更为严重。此外,非缓解组甘油三酯水平较高,而LDL胆固醇、HDL胆固醇及β细胞功能(HOMA-β)在两组间无显著差异。
2+N系统治疗干预后体重、BMI及身体围度的变化
干预期间,参与者体重和中心性脂肪显著减少。平均体重从基线的73.1±10.9 kg降至6个月时的63.9±8.6 kg,净减重达9.2±4.3 kg(P<0.05)。相应地,BMI由25.7±2.6 kg/m2下降至22.5±1.9 kg/m2,平均降低3.2±1.4 kg/m2(P<0.05)。
值得注意的是,大部分减重发生在干预前3个月(-5.3±2.6 kg,P<0.05),随后在3至6个月间继续稳步下降)。与体重变化一致,腰围从基线100.1±9.5 cm减少至6个月时的89.1±7.4 cm(降幅-11.0±4.2 cm,P<0.05);髋围亦显著下降,由106.6±8.9 cm降至94.7±7.6 cm(降幅-12.0±4.2 cm,P<0.05)。
如图1所示,体重、BMI及身体围度均在3个月和6个月随访中呈现持续、渐进的改善趋势,反映出干预对中心性肥胖的有效控制。
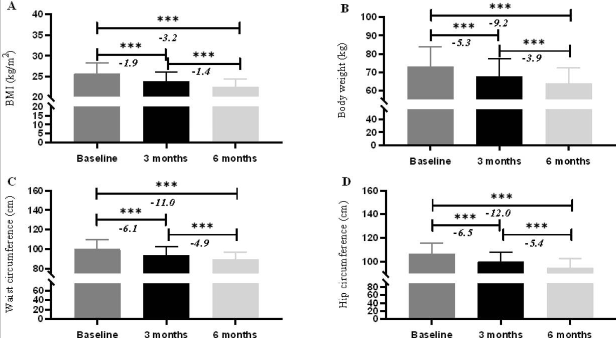
图1. 2+N系统治疗后体重、BMI及身体围度的变化
2+N系统治疗干预对血糖控制的影响
接受“2+N系统疗法”后,患者的血糖控制显著改善。平均HbA1c从基线的7.3±1.3%迅速下降至3个月时的5.4±0.5%,并在6个月时进一步稳定在5.3±0.4%,进入非糖尿病范围(总降幅-2.1±1.4%,P<0.001)。空腹血糖(FBG)也实现正常化,从基线8.8±2.0 mmol/L降至6个月时的5.3±0.3 mmol/L(降幅-3.5±2.0 mmol/L,P<0.05);餐后2小时血糖则从16.5±4.3 mmol/L大幅降低至7.4±1.0 mmol/L(降幅-9.1±4.3 mmol/L,P<0.05),表明餐后糖代谢基本恢复正常。
值得注意的是,在3至6个月期间,FBG和餐后血糖均无显著进一步变化(P>0.05),提示大多数患者在干预3个月内已达到接近正常的血糖水平,并能在此后维持稳定。至6个月干预结束时,1000名患者中有705人(70.5%)符合糖尿病临床缓解标准——即HbA1c<6.5%且完全停用降糖药物。图2清晰展示了各项血糖指标自基线起快速改善并持续稳定的趋势。随着血糖控制的显著改善,患者的胰岛素敏感性也同步提升。HOMA-IR指数从基线的5.4±2.6降至6个月时的3.1±1.2(降幅2.4±2.4,P<0.001),表明胰岛素抵抗明显减轻。其中,约43%的改善在干预3个月内即已实现,此后至6个月趋于稳定,无进一步显著变化。
与此同时,在血糖负荷显著降低的背景下,β细胞功能(HOMA-β)在6个月时显著增强,提示胰岛素分泌能力得到实质性恢复。
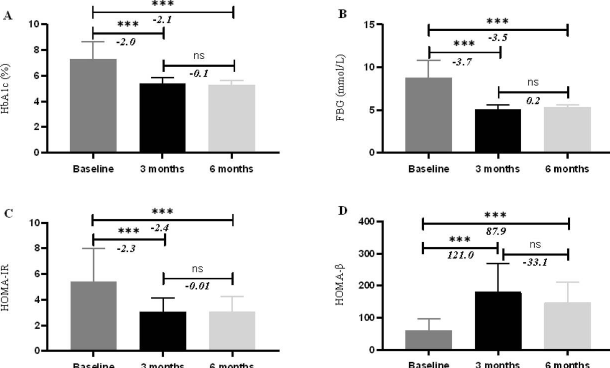
图2. 2+N系统治疗对血糖控制的影响
2+N系统治疗干预后对代谢指标的影响
“2+N系统疗法”不仅有效控糖减重,还带来全面的代谢获益。干预6个月后,患者血脂谱显著优化:
甘油三酯(TG)从6.04 mmol/L(IQR 3.70–8.66)大幅降至1.39 mmol/L(平均降幅4.9±3.1 mmol/L);总胆固醇近乎减半(7.41→3.76 mmol/L,P<0.05);LDL-C显著下降(3.42→1.89 mmol/L,P<0.05);HDL-C略有上升(约1.0→1.2 mmol/L),但未达统计学显著性。
同时,血清尿酸水平显著降低(399→324 μmol/L,降幅-75 μmol/L,P<0.05),提示胰岛素抵抗减轻。值得注意的是,快速减重期间未发生症状性痛风。
更关键的是,在26例接受MRI定量评估的患者中,肝脏和胰腺异位脂肪在干预1.5个月后即显著减少:肝脂肪含量从16.3%降至11.6%(P=0.017);胰腺整体脂肪从中位数18.8%降至14.1%(P=0.002),头、体、尾部均显著下降。代表性MRI图像显示,治疗后肝体积缩小、胰腺信号增强(脂肪密度降低),与定量结果一致。这些变化为肝胰岛素敏感性恢复和β细胞功能改善提供了直接证据,进一步解释了高缓解率的生理机制。
结语
2+N系统疗法”提供了一种高效、非手术的T2DM缓解策略。通过整合中西医药物治疗与个性化营养、运动、心理及数字健康支持等多维生活方式干预,该疗法在真实世界中实现了70.5%的临床缓解率,不仅验证了“2+N系统疗法”的有效性,更传递了一个重要理念:T2DM管理的目标,不应止于“控制”,而应追求“缓解”甚至“代谢重塑”。
参考文献
1.Zeng K, et al. Metabol Open. 2025 Dec 16;29:100436.2 comments










 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言