随着疾病进展,大多数2型糖尿病(T2DM)患者需要起始胰岛素治疗。长效基础胰岛素周制剂依柯胰岛素的问世,首次实现“从日到周”的百年突破,强效、安全降糖同时可极大简化治疗方案,让胰岛素治疗更轻松、更便捷。对于口服降糖药(OAD)疗效欠佳的T2DM患者,如何个体化起始依柯胰岛素治疗,以使获益最大化呢?让我们从中国专家指导建议和循证医学证据中寻找答案。
一、中国专家建议:依柯胰岛素个体化起始方法因人而异,切莫“一刀切”
基于已有研究证据并结合临床经验,《基础胰岛素周制剂依柯胰岛素治疗2型糖尿病临床应用专家指导建议(2025版)》推荐,既往使用OAD的T2DM患者起始依柯胰岛素治疗的时机和方法如下[1]:
1、起始时机:
2、起始方法:
OAD治疗血糖控制不佳的患者起始依柯胰岛素治疗,推荐70 U每周1次注射,相当于基础胰岛素日制剂10 U每日1次注射。临床医师也可参考基础胰岛素日制剂的起始剂量×7计算,来确定周制剂依柯胰岛素的治疗剂量(图1)[1]:
一般情况:起始剂量为每日0.1~0.2 U/kg×7;
HbA1c>8.0%者:可考虑每日0.2~0.3 U/kg×7起始;
体重指数(BMI)≥25 kg/m2者:可考虑每日0.3 U/kg×7起始。
中国专家指导建议还特别强调,可根据患者的个体化情况(如低血糖风险、当前血糖与控制目标间差值)调整起始剂量。可见,依柯胰岛素起始剂量因人而异,例如对于血糖水平较高或伴有超重/肥胖者应适量加大首针剂量,以确保降糖效果。

图1. 依柯胰岛素的个体化起始剂量
二、循证获益&优势:OAD基础上起始依柯胰岛素,安全达标率显著优于日制剂
全球3期临床试验(ONWARDS 1、3、5)证实,OAD治疗血糖控制不佳的T2DM患者起始依柯胰岛素,与基础胰岛素日制剂相比具有多重优势。
1、降糖效果更优
在ONWARDS系列研究中,采用自基线的HbA1c降幅变化作为主要终点来评估降糖疗效。对于未使用过胰岛素的T2DM患者,依柯胰岛素可有效降低HbA1c,在与基础胰岛素日制剂的头对头比较中均达到优效性(图2)[2-4]。相应地,起始依柯胰岛素治疗的患者HbA1c(<7%)达标率也显著更高(图3)[2-4]。 此外,持续葡萄糖监测(CGM)也得出了一致结果,ONWARDS 1研究显示,在未使用过胰岛素的T2DM患者中,与甘精胰岛素U100相比,起始依柯胰岛素显著提升葡萄糖目标范围内时间(TIR3.9~10.0 mmol/L),达到TIR控制目标(>70%)[5]。
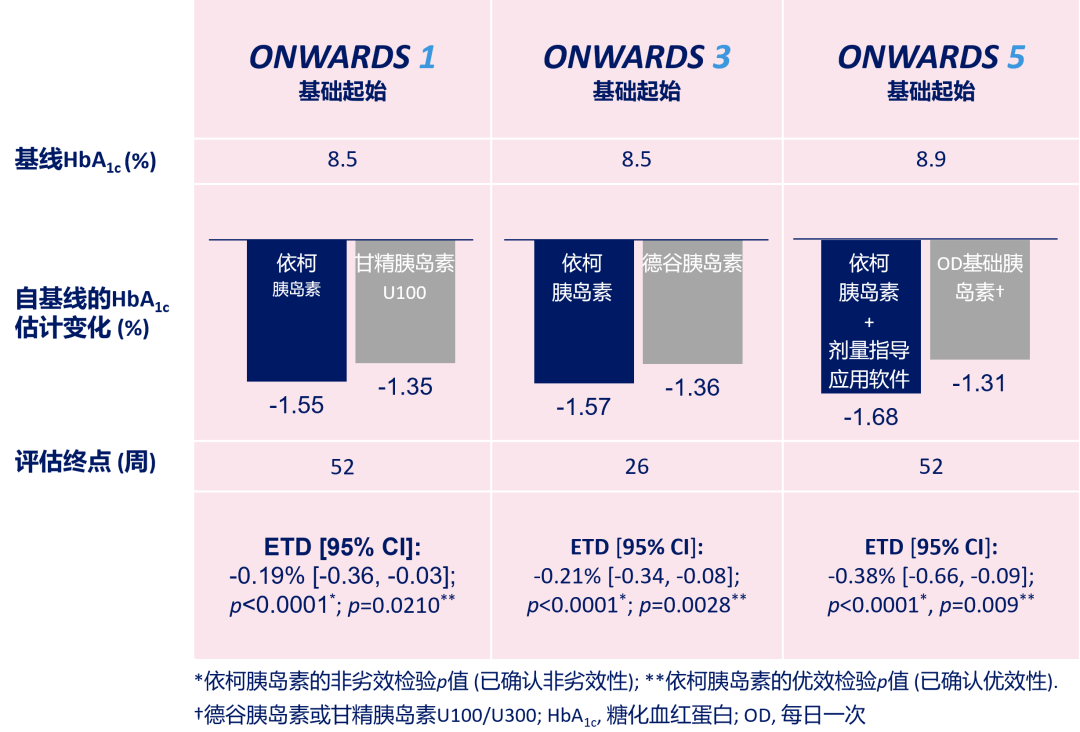
图2. ONWARDS 1、3、5研究:依柯胰岛素治疗HbA1c降幅更大
2、低血糖风险持平
在低血糖风险方面,未使用过胰岛素的T2DM患者起始依柯胰岛素治疗安全性良好,有临床意义的低血糖或严重低血糖发生率均很低(<1事件/患者年),与基础胰岛素日制剂相似[2-4]。从CGM监测的葡萄糖低于目标范围时间(TBR)来看,起始依柯胰岛素治疗的TBR<3.9 mmol/L和TBR<3.0 mmol/L均低于推荐目标4%和1%[5]。
3、安全达标率更高
胰岛素治疗需权衡血糖达标与低血糖发生风险,“安全达标”是个重要指标。在未使用过胰岛素的T2DM患者中,与基础胰岛素日制剂相比,起始依柯胰岛素治疗的安全达标率(HbA1c<7%且不伴有临床意义低血糖或严重低血糖)显著更高(图3)[2-4]。

图3. ONWARDS 1、3、5研究:依柯胰岛素治疗HbA1c达标率和安全达标率更高
4、依从性和治疗满意度显著提升
依柯胰岛素每周注射一次,较基础胰岛素日制剂大大减少注射负担。ONWRADS 1、5研究分别通过医生调查和患者报告结局来评估治疗满意度和依从性。对于未使用过基础胰岛素的T2DM患者,绝大多数医生(>96%)认为起始依柯胰岛素较基础胰岛素日制剂更有可能提高患者治疗满意度和依从性[6]。从患者报告的DTSQ治疗满意度评分以及TRIM-D依从性评分来看,依柯胰岛素评分均显著更高(图4),明显改善漏打、迟打或随意更改注射时间等问题[6,7]。

图4. ONWARDS 5研究:依柯胰岛素治疗满意度和依从性提升
此外,ONWRDS 3研究事后分析证实,未使用过胰岛素的中国T2DM患者起始依柯胰岛素,降糖疗效和安全性与全球人群相一致,支持其是适合中国人群的基础胰岛素周制剂[8]。
三、注意事项&临床解惑:个体化剂量调整,首针足剂量起始依柯胰岛素安全可靠
1、起始后如何调整剂量?
T2DM患者起始依柯胰岛素后,从第2周开始进行剂量调整,可基于当天及前2天的3次早餐前自我血糖监测(SMBG)值或CGM值调整剂量,高于血糖目标范围时+20 U,低于血糖目标范围时-20 U。如果3次血糖值均在目标范围下限以上,则基于3次的平均值调整。如果3次血糖值中任何1次低于目标范围下限,则基于最低值调整(图5)。随后每周进行个体化的剂量调整,直至血糖达标[1]。

图5. 依柯胰岛素的剂量调整方案
2、起始后如何监测血糖?
在依柯胰岛素起始治疗及随后几周内需密切监测血糖水平。CGM可提供更全面的血糖信息,尤其适用于血糖波动幅度大、出现无法解释的高血糖或反复低血糖者[1]。ONWARDS 9研究证实,对于既往未使用胰岛素的T2DM患者,在CGM指导下对依柯胰岛素进行剂量调整安全有效,起始治疗2周内TIR即稳步增加,随后达到并维持目标水平,而TBR始终维持在目标范围内[9]。
3、起始治疗后何时起效?
依柯胰岛素超长半衰期(196小时)主要源自其独特的延长作用机制,在首次注射后形成白蛋白储库缓慢释放活性胰岛素,达到临床稳态需3~4个半衰期。在临床试验中,依柯胰岛素在治疗初期即可发挥降糖作用,而非4周后才发挥降糖疗效[9]。首针足剂量有助于依柯胰岛素更快达到临床稳态[10]。
四、结语
T2DM患者在OAD基础上起始依柯胰岛素治疗,较基础胰岛素日制剂的安全达标率更高,治疗满意度和依从性更佳,更利于长期维持良好的血糖控制。临床应注意个体化起始方法,确保首针足剂量,打好第一针!
参考文献
1.《基础胰岛素周制剂依柯胰岛素治疗2型糖尿病临床应用专家指导建议》专家组. 中华糖尿病杂志. 2025; 17(9): 1110-1116.
2.Rosenstock J, et al. N Engl J Med. 2023; 389(4): 297-308.?ONWARDS 1
3.Lingvay I, et al. JAMA. 2023; 330(3): 228-237.?ONWARDS 3
4.Bajaj HS, et al. Ann Intern Med. 2023; 176(11): 1476-1485.?ONWARDS 5
5.Bergenstal RM, et al. Lancet Diabetes Endocrinol. 2024; 12(11): 799–810.
6.Polonsky W, et al. Diabetes Res Clin Pract. 2024 Nov:217:111885.
7.Goldenberg R et al. 2023 EASD Annual Meeting. SO-776.
8.Li Y, et al. Diabetes Ther. 2025; 16(4): 685–699.
9.Bergenstal RM, et al. Diabetes Technol Ther. 2025; 27(7): 527-536. ONWARDS 9
10.Nishimura E, et al. BMJ Open Diabetes Res Care. 2021; 9(1): e002301. 2 comments
一、中国专家建议:依柯胰岛素个体化起始方法因人而异,切莫“一刀切”
基于已有研究证据并结合临床经验,《基础胰岛素周制剂依柯胰岛素治疗2型糖尿病临床应用专家指导建议(2025版)》推荐,既往使用OAD的T2DM患者起始依柯胰岛素治疗的时机和方法如下[1]:
1、起始时机:
患者在生活方式干预基础上,OAD治疗3个月糖化血红蛋白(HbA1c)仍未达标时,可考虑起始依柯胰岛素。
2、起始方法:
OAD治疗血糖控制不佳的患者起始依柯胰岛素治疗,推荐70 U每周1次注射,相当于基础胰岛素日制剂10 U每日1次注射。临床医师也可参考基础胰岛素日制剂的起始剂量×7计算,来确定周制剂依柯胰岛素的治疗剂量(图1)[1]:
一般情况:起始剂量为每日0.1~0.2 U/kg×7;
HbA1c>8.0%者:可考虑每日0.2~0.3 U/kg×7起始;
体重指数(BMI)≥25 kg/m2者:可考虑每日0.3 U/kg×7起始。
中国专家指导建议还特别强调,可根据患者的个体化情况(如低血糖风险、当前血糖与控制目标间差值)调整起始剂量。可见,依柯胰岛素起始剂量因人而异,例如对于血糖水平较高或伴有超重/肥胖者应适量加大首针剂量,以确保降糖效果。

图1. 依柯胰岛素的个体化起始剂量
二、循证获益&优势:OAD基础上起始依柯胰岛素,安全达标率显著优于日制剂
全球3期临床试验(ONWARDS 1、3、5)证实,OAD治疗血糖控制不佳的T2DM患者起始依柯胰岛素,与基础胰岛素日制剂相比具有多重优势。
1、降糖效果更优
在ONWARDS系列研究中,采用自基线的HbA1c降幅变化作为主要终点来评估降糖疗效。对于未使用过胰岛素的T2DM患者,依柯胰岛素可有效降低HbA1c,在与基础胰岛素日制剂的头对头比较中均达到优效性(图2)[2-4]。相应地,起始依柯胰岛素治疗的患者HbA1c(<7%)达标率也显著更高(图3)[2-4]。 此外,持续葡萄糖监测(CGM)也得出了一致结果,ONWARDS 1研究显示,在未使用过胰岛素的T2DM患者中,与甘精胰岛素U100相比,起始依柯胰岛素显著提升葡萄糖目标范围内时间(TIR3.9~10.0 mmol/L),达到TIR控制目标(>70%)[5]。

图2. ONWARDS 1、3、5研究:依柯胰岛素治疗HbA1c降幅更大
2、低血糖风险持平
在低血糖风险方面,未使用过胰岛素的T2DM患者起始依柯胰岛素治疗安全性良好,有临床意义的低血糖或严重低血糖发生率均很低(<1事件/患者年),与基础胰岛素日制剂相似[2-4]。从CGM监测的葡萄糖低于目标范围时间(TBR)来看,起始依柯胰岛素治疗的TBR<3.9 mmol/L和TBR<3.0 mmol/L均低于推荐目标4%和1%[5]。
3、安全达标率更高
胰岛素治疗需权衡血糖达标与低血糖发生风险,“安全达标”是个重要指标。在未使用过胰岛素的T2DM患者中,与基础胰岛素日制剂相比,起始依柯胰岛素治疗的安全达标率(HbA1c<7%且不伴有临床意义低血糖或严重低血糖)显著更高(图3)[2-4]。

图3. ONWARDS 1、3、5研究:依柯胰岛素治疗HbA1c达标率和安全达标率更高
4、依从性和治疗满意度显著提升
依柯胰岛素每周注射一次,较基础胰岛素日制剂大大减少注射负担。ONWRADS 1、5研究分别通过医生调查和患者报告结局来评估治疗满意度和依从性。对于未使用过基础胰岛素的T2DM患者,绝大多数医生(>96%)认为起始依柯胰岛素较基础胰岛素日制剂更有可能提高患者治疗满意度和依从性[6]。从患者报告的DTSQ治疗满意度评分以及TRIM-D依从性评分来看,依柯胰岛素评分均显著更高(图4),明显改善漏打、迟打或随意更改注射时间等问题[6,7]。

图4. ONWARDS 5研究:依柯胰岛素治疗满意度和依从性提升
此外,ONWRDS 3研究事后分析证实,未使用过胰岛素的中国T2DM患者起始依柯胰岛素,降糖疗效和安全性与全球人群相一致,支持其是适合中国人群的基础胰岛素周制剂[8]。
三、注意事项&临床解惑:个体化剂量调整,首针足剂量起始依柯胰岛素安全可靠
1、起始后如何调整剂量?
T2DM患者起始依柯胰岛素后,从第2周开始进行剂量调整,可基于当天及前2天的3次早餐前自我血糖监测(SMBG)值或CGM值调整剂量,高于血糖目标范围时+20 U,低于血糖目标范围时-20 U。如果3次血糖值均在目标范围下限以上,则基于3次的平均值调整。如果3次血糖值中任何1次低于目标范围下限,则基于最低值调整(图5)。随后每周进行个体化的剂量调整,直至血糖达标[1]。

图5. 依柯胰岛素的剂量调整方案
2、起始后如何监测血糖?
在依柯胰岛素起始治疗及随后几周内需密切监测血糖水平。CGM可提供更全面的血糖信息,尤其适用于血糖波动幅度大、出现无法解释的高血糖或反复低血糖者[1]。ONWARDS 9研究证实,对于既往未使用胰岛素的T2DM患者,在CGM指导下对依柯胰岛素进行剂量调整安全有效,起始治疗2周内TIR即稳步增加,随后达到并维持目标水平,而TBR始终维持在目标范围内[9]。
3、起始治疗后何时起效?
依柯胰岛素超长半衰期(196小时)主要源自其独特的延长作用机制,在首次注射后形成白蛋白储库缓慢释放活性胰岛素,达到临床稳态需3~4个半衰期。在临床试验中,依柯胰岛素在治疗初期即可发挥降糖作用,而非4周后才发挥降糖疗效[9]。首针足剂量有助于依柯胰岛素更快达到临床稳态[10]。
四、结语
T2DM患者在OAD基础上起始依柯胰岛素治疗,较基础胰岛素日制剂的安全达标率更高,治疗满意度和依从性更佳,更利于长期维持良好的血糖控制。临床应注意个体化起始方法,确保首针足剂量,打好第一针!
参考文献
1.《基础胰岛素周制剂依柯胰岛素治疗2型糖尿病临床应用专家指导建议》专家组. 中华糖尿病杂志. 2025; 17(9): 1110-1116.
2.Rosenstock J, et al. N Engl J Med. 2023; 389(4): 297-308.?ONWARDS 1
3.Lingvay I, et al. JAMA. 2023; 330(3): 228-237.?ONWARDS 3
4.Bajaj HS, et al. Ann Intern Med. 2023; 176(11): 1476-1485.?ONWARDS 5
5.Bergenstal RM, et al. Lancet Diabetes Endocrinol. 2024; 12(11): 799–810.
6.Polonsky W, et al. Diabetes Res Clin Pract. 2024 Nov:217:111885.
7.Goldenberg R et al. 2023 EASD Annual Meeting. SO-776.
8.Li Y, et al. Diabetes Ther. 2025; 16(4): 685–699.
9.Bergenstal RM, et al. Diabetes Technol Ther. 2025; 27(7): 527-536. ONWARDS 9
10.Nishimura E, et al. BMJ Open Diabetes Res Care. 2021; 9(1): e002301. 2 comments











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言