我国住院患者中,合并糖尿病/高血糖的现象非常普遍,无论在内分泌科还是非内分泌科的临床各科室中均有广泛分布;院内血糖控制不佳直接影响患者预后,需要引起高度重视。近年来,个体化、精细化管理理念不断深入,随着持续葡萄糖监测(CGM)技术不断发展,住院血糖的精细化管理变得越来越简便易行。本文以目前临床最常用的扫描式CGM为例,结合各种图谱与不同降糖方案,为您详解扫描式葡萄糖监测系统在住院血糖精细化管理中的应用。
一、临床现状:住院高血糖常见,精细化血糖管理改善血糖
我国住院患者常合并糖尿病或高血糖(应激性等原因),在内分泌科和非内分泌科均非常普遍。2020年发表的大规模调查研究显示,内分泌科、其他内科、外科、重症监护科室(ICU)存在高血糖(血糖>8 mmol/L)的患者比例分别为64.50%、57.58%、66.87%和55.11%[1]。院内血糖控制不佳可带来多重危害,短期影响包括增加术后感染风险、延长住院时间等,从长期来看则可能增加死亡率/再住院率等不良预后风险。
精细化管理作为一种现代化管理模式,致力于使每个管理环节精确化、数据化,有助于改善住院患者血糖控制。研究显示,在精细化血糖管理后,住院患者目标范围血糖的读数占比显著提升,重度高血糖占比则显著下降(均P<0.001)[2]。而精细化管理是以“知”为前提,医生能获取精准、全面的血糖信息是第一步,扫描式CGM提供的各种数据/图谱非常重要。
二、知微知彰:扫描式CGM可提供全面葡萄糖数据/图谱,让精细化管理有据可依
扫描式CGM能提供哪些数据与图谱?
扫描式CGM可每分钟检测葡萄糖,15分钟自动记录葡萄糖数据,随时了解当前葡萄糖状态,最长可佩戴14天,给医院提供完整信息,无需担心数据丢失,且医院版探头取下后数据仍可长期保存。扫描式CGM可提供的主要数据与图谱包括:
01.即时葡萄糖数据与变化趋势
快速了解当前血糖状态,趋势箭头有助于预判变化趋势。
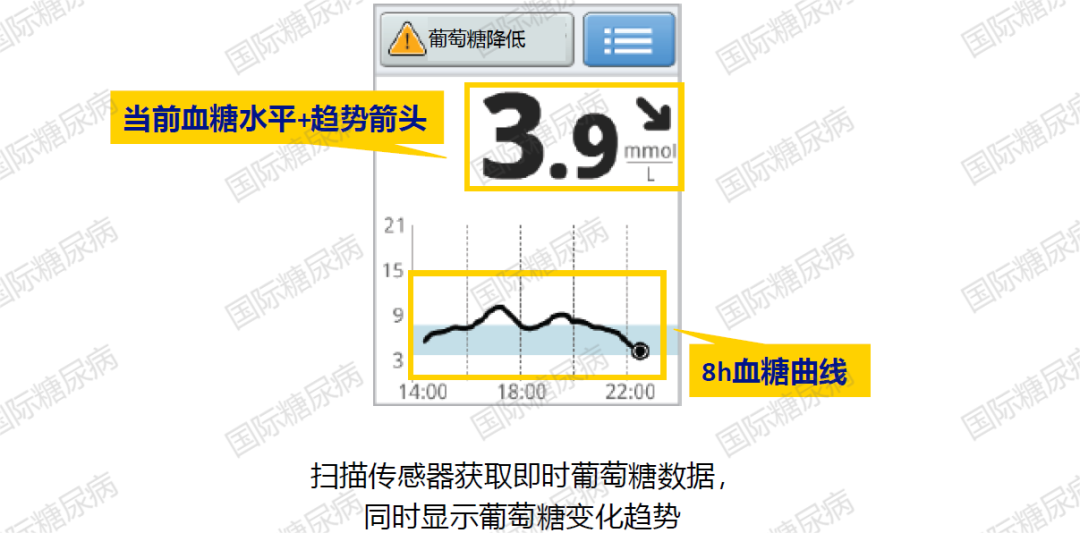
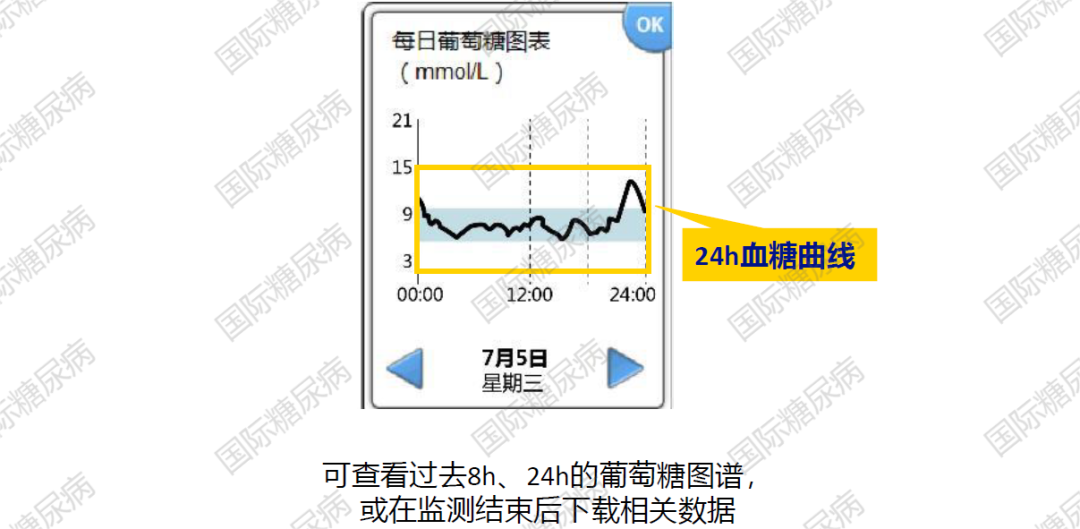
02.过去8h/24h葡萄糖曲线
以24h葡萄糖曲线为例,可帮助了解不同降糖方案对全天血糖的影响[3]。
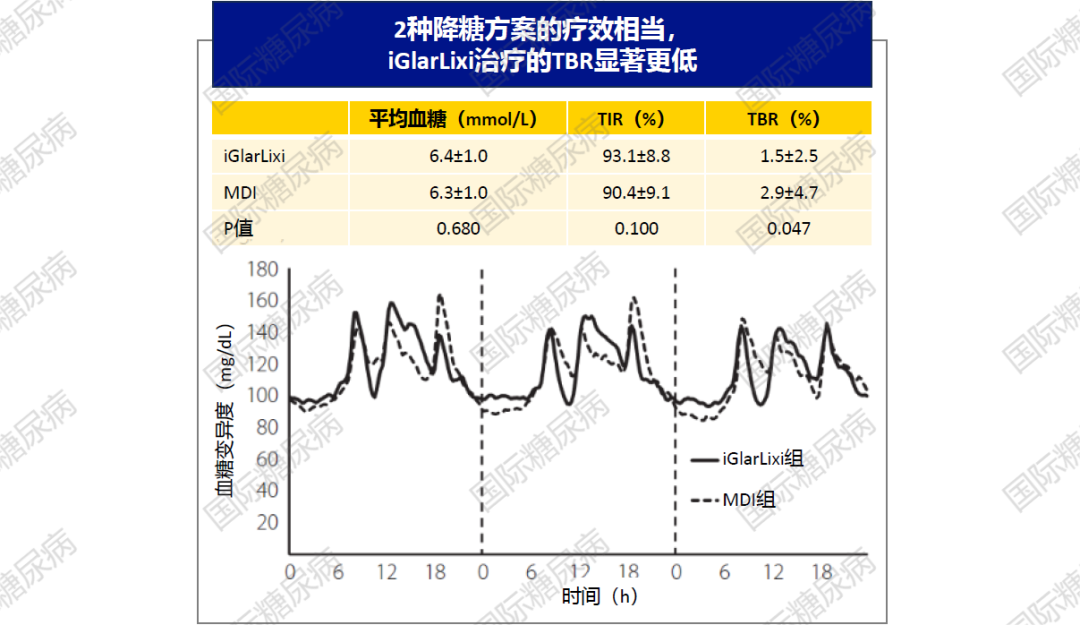
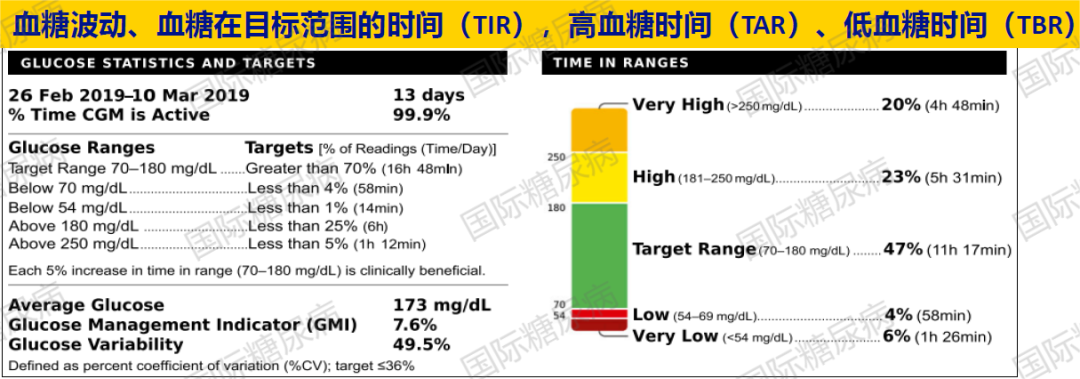
03.TIR/TAR/TBR
评估血糖是否平稳控制的重要新指标,以葡萄糖在目标范围内时间(TIR)为例,大多数T2DM患者的治疗目标为TIR>70%[4]。
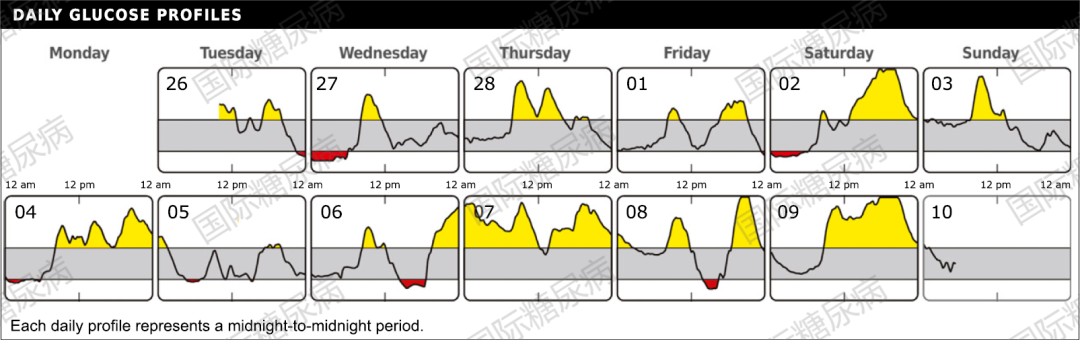
04.每日葡萄糖曲线
可发现异常血糖,并评估针对性干预的有效性[4,5]。
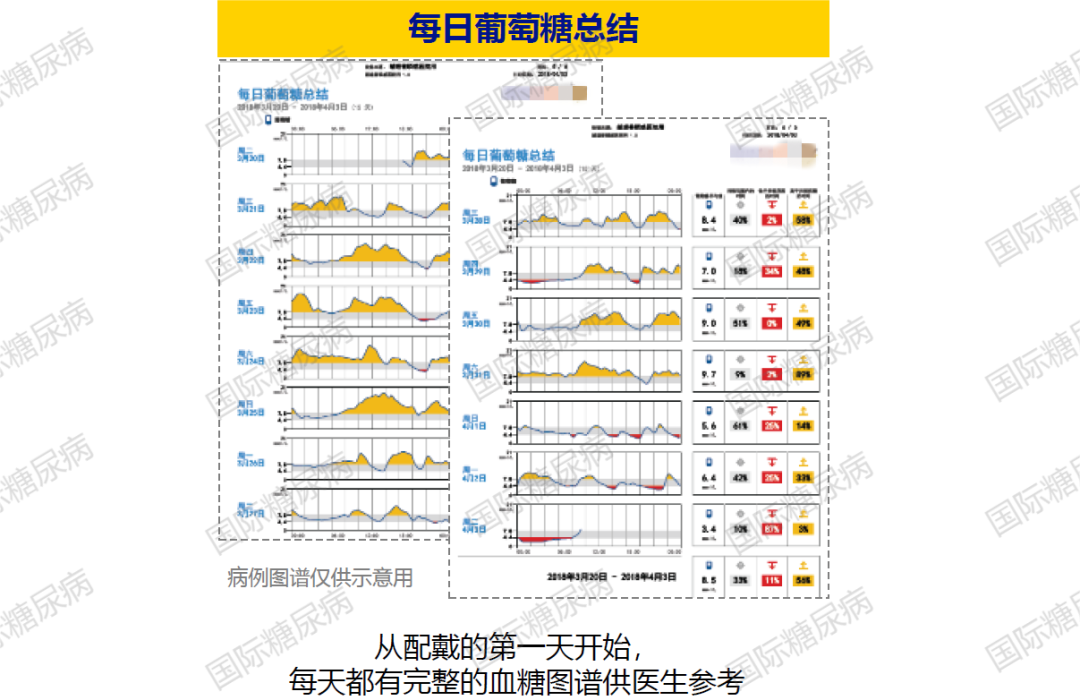
05.每日葡萄糖总结
监测数据下载后系统软件生成的报告之一,从佩戴的第一天开始,每天都有完整的血糖图谱供医生参考,帮助医生更精准地进行个体化管理。
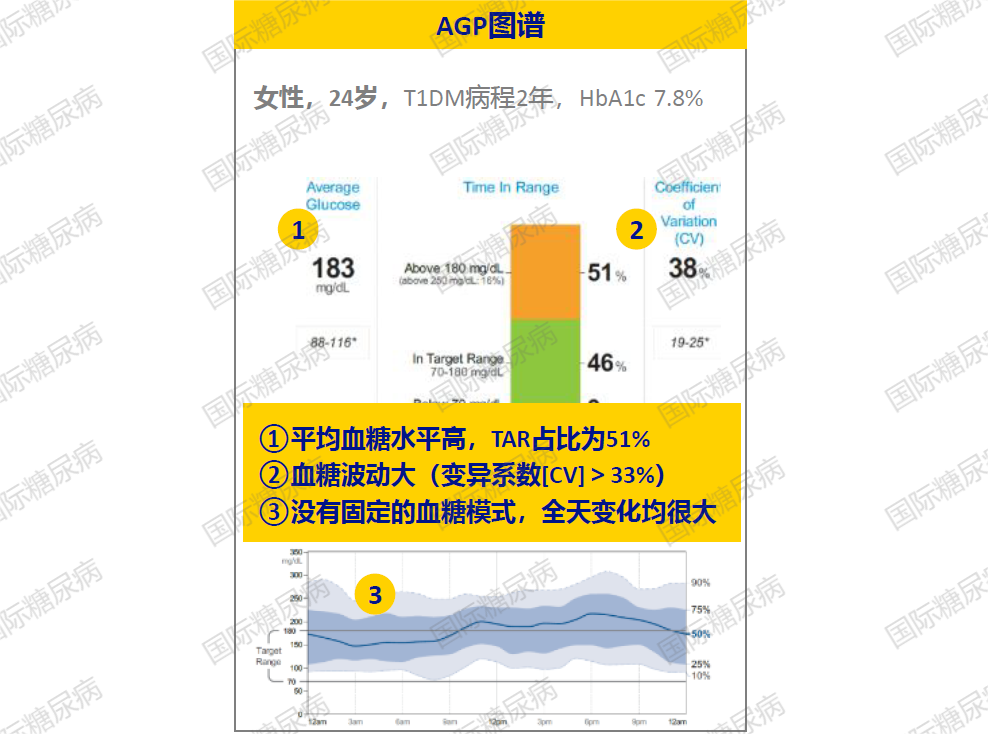
06.动态葡萄糖图谱(AGP)
监测数据≥5d以上就可以生成AGP图谱,这也是扫描式CGM的标准报告,可全面展现血糖特征,有助于医生了解整体血糖控制情况[6]。

扫描式CGM能为住院患者带来哪些获益?
既往研究证实,扫描式CGM可为住院患者带来多重获益,包括:准确判断黎明现象;指导胰岛素的剂量调整、缩短血糖达标时间;指导生活方式干预、减少血糖波动;改善围术期血糖,缩短住院时间等。
下面就以住院患者的不同降糖方案为例,详解如何基于扫描式CGM的数据/图谱来实现精细化管理?
三、行之有效:对不同降糖方案治疗患者,扫描式CGM助力针对性干预,实现精细化管理
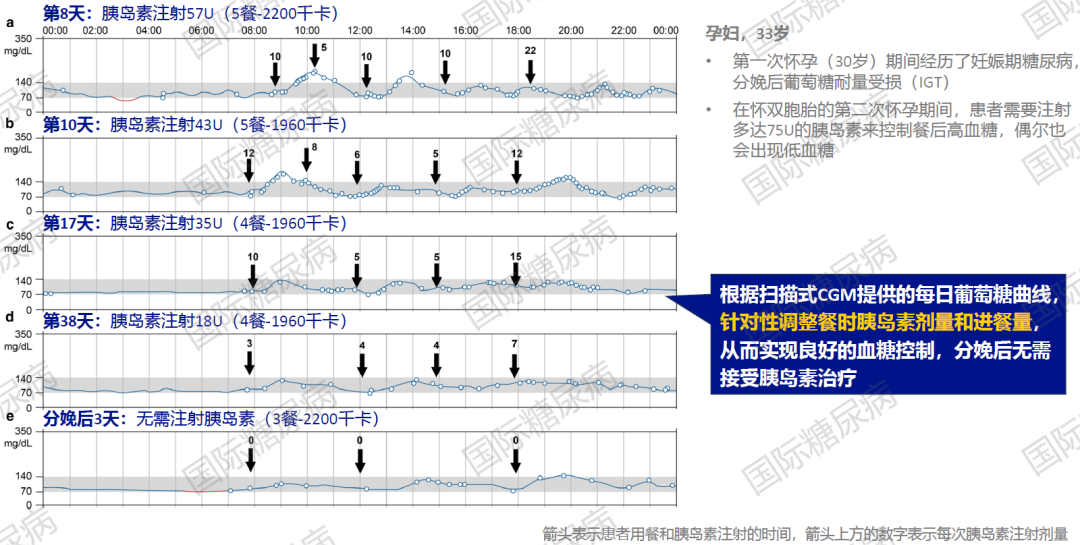
强化胰岛素治疗:扫描式CGM有助于测试基础率、餐时胰岛素剂量以及纠正实时胰岛素剂量
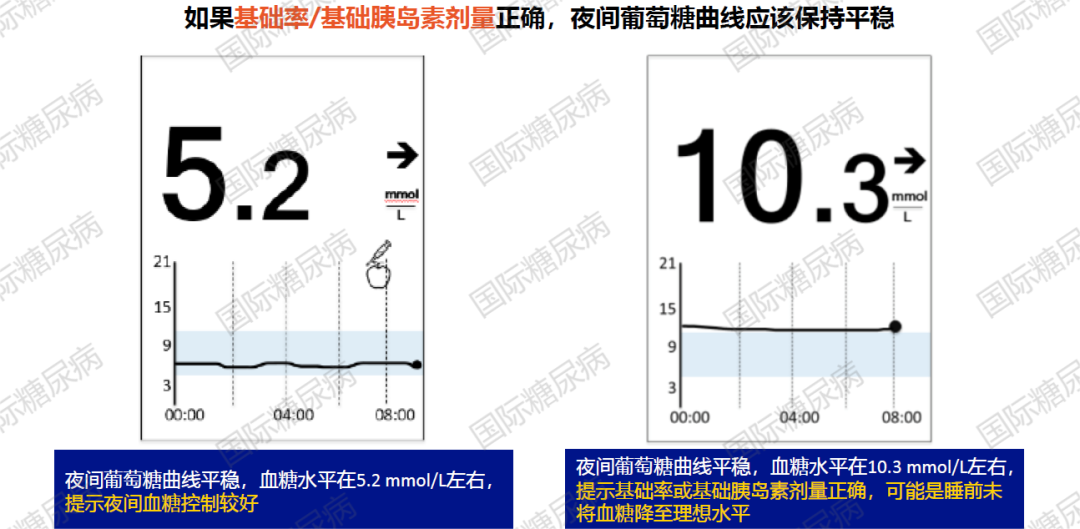
01.夜间基础率/基础胰岛素剂量的测试
通常看夜间葡萄糖曲线,如果基础率/基础胰岛素剂量正确,夜间葡萄糖曲线应该保持平稳。如果夜间葡萄糖曲线反复呈上升趋势,则提示基础胰岛素需要加量;反之亦然。如果夜间葡萄糖曲线反复出现“黎明现象”,需确定血糖何时开始升高,并提前2h增加基础率[7,8]。

02.日间基础率的测试
患者未进早餐的前提下,从早上7点到中午12点之间的葡萄糖曲线若保持平稳且在目标范围内,则提示日间基础率正确,无需调整[7]。

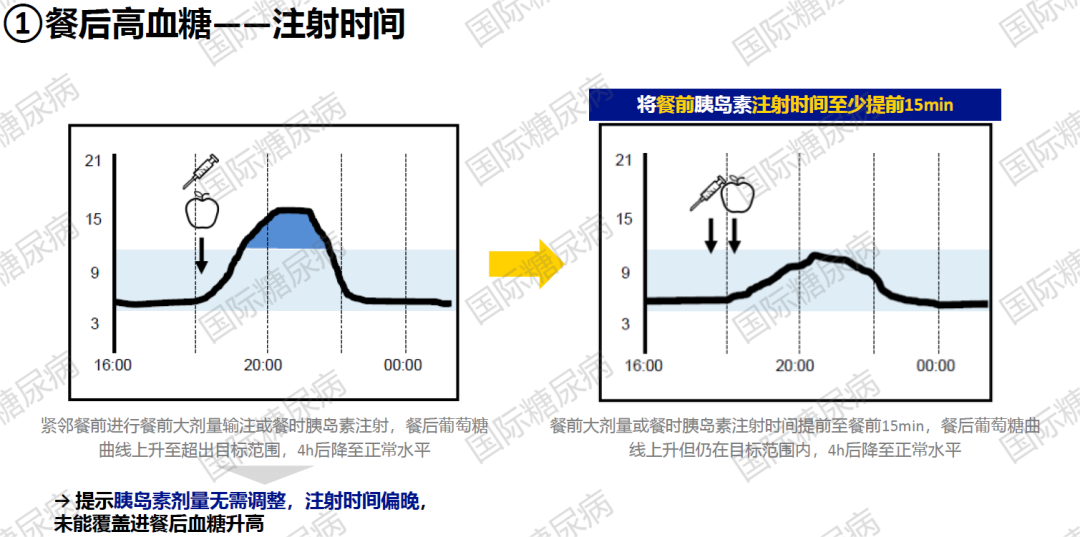
03.餐前大剂量/餐时胰岛素剂量
通常看整体餐后葡萄糖曲线,若餐后葡萄糖2h左右达峰,4h后降至正常水平,则提示餐前大剂量/餐时胰岛素剂量正确,无需调整;若餐后葡萄糖曲线超出目标范围,但4h后仍能降至正常水平,提示胰岛素剂量无需调整,但注射时间偏晚,应将餐前胰岛素注射时间至少提前15min;若餐后葡萄糖曲线上升,4h后未降至目标范围且维持在较高水平,则提示胰岛素剂量不足[9,10]。

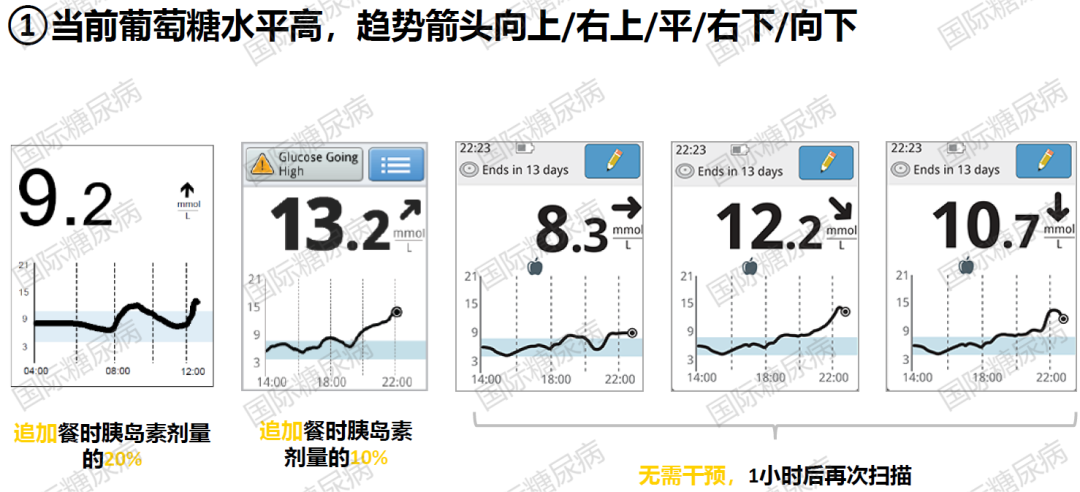
04.实时胰岛素剂量纠正
看当前葡萄糖水平和趋势箭头,校正胰岛素剂量应注意与餐前大剂量/餐时胰岛素错开。当前葡萄糖水平高,趋势箭头向上/右上,提示追加餐时胰岛素剂量;当前葡萄糖水平低,趋势箭头向下/右下,提示补充碳水化合物及降低胰岛素输注率[11,12]。

非强化胰岛素治疗:扫描式CGM有助于指导基础胰岛素、预混胰岛素及非胰岛素治疗方案的精细调整
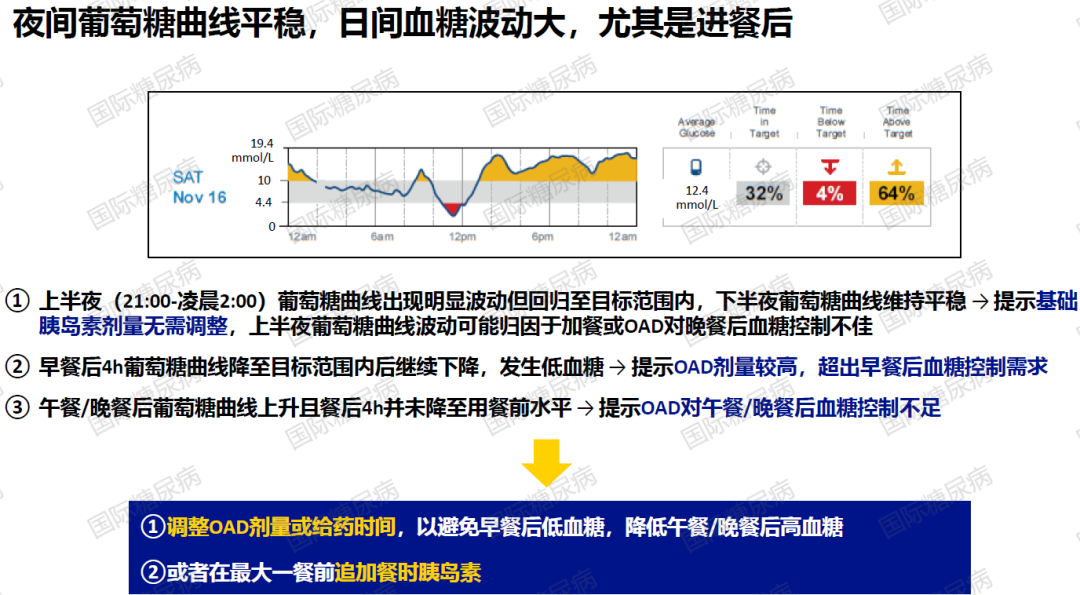
01.基础胰岛素+口服降糖药(OAD)治疗
基础胰岛素剂量是否需要调整主要看夜间葡萄糖曲线,若曲线平稳且在目标范围内,提示剂量正确;若曲线反复呈上升/下降趋势,提示可能需增加/减少基础胰岛素剂量。OAD方案调整主要看日间血糖波动情况,尤其是进餐后,若餐后葡萄糖曲线上升且4h未降至用餐前水平,提示OAD剂量不足。
02.预混胰岛素治疗
若整体夜间葡萄糖曲线平稳,提示预混胰岛素中的中效胰岛素成分可覆盖基础高血糖控制,无需调整;若餐后葡萄糖曲线波动较大,提示预混胰岛素中的短效胰岛素对餐后血糖控制不足。

03.GLP-1RA/OAD治疗
结合夜间和日间葡萄糖曲线,来调整治疗方案和降糖药物剂量。

四、结语
我国住院患者合并糖尿病或高血糖的比例较高,血糖控制不佳导致预后不良,精细化血糖管理有助于改善血糖控制。扫描式CGM可提供全面、多样的葡萄糖数据与图谱,帮助临床了解不同患者血糖特征、异常血糖发生时间及原因、不同降糖方案的疗效与安全性、评估干预措施的有效性。针对不同降糖方案的患者,扫描式CGM提供的数据/图谱可帮助临床医生进行及时、有效的干预,助力实现血糖精细化管理。
参考文献
1. Sun X, et al. Front Public Health. 2020 Nov 5; 8: 521227.
2. 徐晶晶, 等. 中国护理管理. 2018; 18(8): 1021-1024.
3. Kawaguchi Y, et al. J Diabetes Investig. 2022; 13(3): 505-514.
4. Battelino T, et al. Diabetes Care. 2019; 42(8): 1593-1603.
5. Kishimoto M, et al. J Diabetes Metab Disord. 2017; 16: 44.
6. Hirsch IB, et al. Diabetes Spectr. 2019; 32(4): 355-367.
7. Basal insulin with insulin pumps. https://abcd.care/resource/%E2%80%8Bbasal-insulin-insulin-pumps%E2%80%8B.
8. 中华医学会内分泌学分会, 等. 中国胰岛素泵治疗指南(2021年版). 中华内分泌代谢杂志. 2021; 37(8): 679-701.
9. Bolus insulin with insulin pumps. https://abcd.care/resource/bolus-insulin-insulin-pumps.
10. Bolus insulin with insulin pens. https://abcd.care/resource/bolus-insulin-insulin-pens.
11. Understanding arrows. https://abcd.care/resource/understanding-arrows.
12. Kudva YC, et al. J Endocr Soc. 2018; 2(12): 1320-1337.











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言